Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...

- Категория: Секреты неврологии
68. Какой процент онкологических больных в момент смерти испытывает нестерпимую боль?
Считается, что 25% онкологических пациентов в терминальной стадии не получают адекватное обезболивание.
69. Какие факторы не позволяют адекватно облегчить боль?
Парадокс заключается в том, что не отсутствие адекватных препаратов или методов лечения затрудняет борьбу с болью, а такие явления, как опиофобия (то есть страх использовать наркотические вещества), недостаточное понимание природы боли (является ли она ноцицептивной или невропатической), а также неправильное распределение приоритетов, когда боль и страдание не расцениваются как неотложное состояние, требующее незамедлительного лечения.
70. Чем отличается ноцицептивная боль от невропатической?
Ноцнцептивная боль возникает в результате повреждения или патологии в мягких тканях или других соматических структурах. При этом структуры нервной системы остаются интактными. Боль, которая возникает в результате повреждения или нарушении функции нервной системы, именуется невропатической. Последний тип боли характеризуется необычным или причудливым характером болевых ощущений, например это может быть интенсивное чувство жжения, провоцируемое легким прикосновением (аллодиния). Зона болевых ощущений может распространяться за пределы зоны повреждения (пространственная суммация, расширение зоны болевых ощущений). Боль может иметь пароксизмальный, стреляющий характер. Могут иметь место ощущения зуда, ползания мурашек, покалывания, прикосновения горячими или холодными предметами (дизестезия).
71. Как лечат ноцицептивную боль?
Нестероидные противовоспалительные средства (НПВС) и ацетаминофен способны обеспечить адекватное облегчение легкой или умеренной ноцецептивной боли. Опиоиды эффективны при тяжелом болевом синдроме.
72. Каков патогенез невропатической боли у онкологических пациентов?
Боль, которую испытывают онкологические больные, может быть обусловлена прорастанием или инфильтрацией нервных структур опухолью (примером служат поражения плечевого или пояснично-крестцового сплетений, эпидуральная компрессия корешков или спинного мозга), осложнением лечения, в частности вмешательства (например, после торакотомии, мастэктомии, ампутации) или химиотерапии (например, при назначении цисплатина).
73. Как лечат невропатическую боль?
Для облегчения невропатической боли применяют трициклические антидепрессанты (например, амитриптилин, протриптилин и доксешш). При пароксиз-мальной, простреливающей боли могут быть эффективны противоэпилептические средства, например фенитоин, карбамазепин, габапентин, клоназепам. В случае неэффективности трициклических антидепрессантов и противоэпилептических средств положительный эффект может оказывать пероральный аналог лидокаина мексилетин. Как временная мера иногда полезны кортикостероиды, особенно при острой каузалгии. При раннем применении они могут полностью устранить болевой синдром. При некоторых локальных процессах эффективна блокада нервных стволов. Постоянное апидуральное введение лекарственных препаратов может применяться в случаях пояснично-крестцовоЙ илсксотшш, невропатической боли в конечностях, поетторакотомической боли, резистентных к традиционной терапии.
74. Какова доза гндроморфона считается эквивалентной (эквианальгетической) 30 мг морфина, назначаемым каждые 4 часа?
Адекватная доза гндроморфона — 7,5 мг каждые 4 часа. Так как гидроморфон выпускается в таблетках по 4 мг, препарат следует назначить по 8 мг каждые 4 часа (
75. Является ли обезболивание, контролируемое пациентом, эффективным парентеральным методом введения анальгетиков? Каков действует данный метод?
Этот метод применяется для лечения онкологических больных, которым невозможно вводить препараты внутрь из-за тошноты или рвоты, кишечной непроходимости в послеоперационном периоде, а также у пациентов с выраженным колебанием болевых ощущений. Анальгетики подаются с помощью помпы, снабженной компьютерной программой, в различных режимах: постоянное капельное введение
(основной режим), перемежающийся режим (с введением болюсами) без базисного капельного введения или сочетание первого и второго режимов, когда определенные дозы «накладываются» на базисное регулярное капельное введение препарата.
Лечащий врач определяет максимально допустимую почасовую дозу вводимого анальгетика и дозу, подаваемую в базисном режиме. Пациенты, как правило, довольны этой методикой, так как она предполагает полный самоконтроль, быстрый доступ к препарату в случае необходимости, отсутствие зависимости от персонала и гибкий режим дозирования.
76. Какие болевые синдромы резистентны к терапии опиоидами?
Недостаточный анальгезирующий эффект опиатов, как правило, наблюдается у пациентов, испытывающих боль вследствие метастатического поражения костей, а также при невропатической боли.
77. Какие существуют альтернативные методы лечения боли, резистентной к оииоидным анальгетикам, у онкологических больных?
Боль, обусловленная метастатическим поражением костей, поддается лечению с помощью комбинированной терапии нестероидными противовоспалительными средствами (НПВС) или кортикостеропдами, которые назначаются в дополнение к опиатам. Часто наблюдается положительный эффект лучевой терапии, которая облегчает метастатическую боль в костях. В случаях невропатической боли применяются три циклические антидепрессанты, противоэпилептические препараты или пероральные анестетики (например, мексилетин). В некоторых случаях необходимо постоянное эпидуральное введение местных анестетиков или опиоидов.
78. Является ли внутривенный путь введения опиоидных анальгетиков более предпочтительным, чем пероральный?
В целом пероральное применение опиоидных анальгетиков столь же эффективно, как и парентеральное, при условии, что доза подобрана адекватно. При внутривенном введении препараты начинают действовать быстрее, однако длительность эффекта короче. Парентеральный путь введения предпочтителен, если у пациента имеется тошнота или неукротимая рвота, обструкция желудочно-кишечного тракта или острейшая боль, которая требует активного, но и шалящего подбора дозировки препарата.
КЛЮЧЕВЫЕ ФАКТЫ; ОНКОЛОГИЧЕСКАЯ БОЛЬ
- Примерно в 25%случаев онкологическим больным в терминальной стадии заболевания не обеспечивается адекватное обезболивание
- Источником ноцицептивной боли становятся повреждения или заболевания мягких тканей или других соматических структур
- Невропатическая боль возникает вследствие повреждения или дисфункции нервной системы
- Контролируемая пациентом анальгезия—эффективный парентеральный метод введения анальгетиков
79. Какие препараты вводятся интратекально с целью купирования боли?
Интратекальное введение опиоидных анальгетиков одобрено FDA для купирования боли при онкологических заболеваниях, а также при хронической резистентной к терапии боли у неонкологических пациентов, резистентной к терапии. Наиболее часто используемые препараты — морфин, фентанил и суфентанил. Среди неопиоидных препаратов для облегчения боли интратекально вводится клонидин.
- Категория: Секреты неврологии
44. Как часто встречаются неврологические осложнения у пациентов со злокачественными новообразованиями?
Неврологические осложнения возникают на том или ином этапе заболевания приблизительно у 30% больных со злокачественными новообразованиями. Кроме метастатического поражения, к частым причинам неврологической патологии относятся: метаболические нарушения, инфекции, сосудистые заболевания, паранеопластические синдромы. Осложнения со стороны нервной системы могут быть связаны и с терапией злокачественных опухолей (например, лучевая энцефалопатия, лучевой некроз, индуцированные химиотерапевтическими средствами полиневропатии, психозы, мозжечковая дисфункция, лейкоэнцефалопатия). У одного и того же пациента часто встречаются различные осложнения. Мультифокальное структурное поражение может сочетаться с метаболическими или инфекционными осложнениями, что создает диагностические затруднения.
45. Инсульты и другие цоробропоскулярные осложнения занимают третье по частоте место среди осложнений со стороны ЦИС при злокачественных новообразованиях. Коковы клинические особенности инсульта у онкологических больных? Какие осложнения особенно типичны для онкологических больных?
Причиной инсульта может быть синдром диессминированного внутрисосу-дистого свертывания (Л НС-синдром), который может дополняться сепсисом. Венозный тромбоз может быть пиши с дегидратацией, непосредственной опухолевой инвазией, побочным действием лекарственных средств, например L-аспарагиназы. Причиной эмболии бывают нобвнтариальный тромботический эндокардит, характеризующийся формированием в эндокарде и на сердечных клапанах стерильных тромбоцитарно-фибри новых наложений. Септическая эмболия может возникать при грибковой, стафилококковой, грам'отрицательной инфекции, чаще у лиц с постоянными катетерами, нейтропенией или после пересадки костного мозга. Источником опухолевых эмболов чаще всего бывает миксома предсердия, при новообразования легких. Для подтверждения опухолевой эмболии необходима нейро-визуализация в динамике. Блокада микроциркуляции в результате лейкостаза может привести к угнетению сознания, эпилептическим припадкам, флуктуирующим фокальным или мультифокольным симптомам, связанным с лейкемическими кризами. Мультифокалышс внутримоаговыс кровоизлияния могут иметь место при промиелоцитарном лейкозе. Не крот изиру юн до с инфекции, например, грибами рода Mu cor, могут вызвать инсульт в результате прямой инвазии стенки артерии. Тотальное облучение мозга может вызывать повреждение ткани мозга и кровеносных сосудов; в этих случаях иногда проводится терапия антиагрегантами или антикоагулянтами.
46. Что такое прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ)?
Прогрессирующая мультифокальная лейкоэнцефалопатия представляет собой многоочаговое демиелинизирующее заболевание, вызываемое инфекцией JC-вирусом. Заболевание имеет прогрессирующее течение и наиболее часто встречается у больных злокачественными новообразованиями и СПИДом, а также у реципиентов в случае трансплантации органов. Часто наблюдаются инсультоподобные эпизоды.
47. Каковы три наиболее часто встречающиеся неврологические осложнения цитомегаловирусной инфекции (ЦМВ)?
Цитомегаловирусная инфекция может привести к развитию синдрома Пшена- Барре, ретинита и энцефалита.
48. Встречается ли криптококковый менингит у больных СПИДом, злокачественными новообразованиями и другими имм у но дефицитными состояниями?
Хотя криптококковый менингит наиболее часто встречается в упомянутых случаях, он возможен и у лиц с нормальным иммунитетом.
49. Как часто встречается вариделла-зостерная инфекция у больных лимфомой?
Примерно в 15%. Диссеминация процесса весьма характерна для пациентов со злокачественными новообразованиями. В редких случаях варицелла-зостерная инфекция вызывает инсульт или некротическое поражение центральной нервной системы.
50. Какие состояния, специфические для больных злокачественными новообразованиями, могут привести к острым нарушениям психического статуса?
Острое нарушение психического статуса может быть осложнением химиотерапии ифосфамидом, прокарбазином, 5-флуороурацилом, метатрексатом, цитозин-ара-бинозидом и метилмеламином. Более постепенные, но иногда и внезапные изменения психического статуса возможны при поражении мягких мозговых оболочек (например, при карциноматоэе). Наиболее частой причиной внезапного ухудшения у пациента с поражением мозговых оболочек является гидроцефалия. Причиной изменения психического статуса могут быть бессудорожные припадки или эпилептический статус.
51. Какие неврологические осложнения возможны при назначении химиопрепаратов н иммуномодуляторов?
52. Назовите два химиотерапевтических средства, которые вызывают паркинсонизм.
Интерлейкины (альфа-интерферон и интерлейкин-2) и гексаметилмеламин.
- Применение какого гормонального средства приводит к развитию ретинопатии? Тамоксифен при длительном его применении может вызывать ретинопатию.
- Назовите три химиотерапевтических препарата, которые могут вызывать тромбоцитопеническую пурпуру.
Тромбоцитопеническую пурпуру могут вызвать блеомицин, цисплатин и ми-томицин-С. Тромбоцитопеническая пурпура может вызывать припадки и энцефалопатию, которые сопровождаются нарушением функции почек, гемолизом, шизо-цитозом, лихорадкой и тромбоцитопенией.
55. Какие иммуносупрессоры, применяемые для подавления реакции отторжения трансплантата (в частности после пересадки костного мозга) может вызвать синдром обратимой задней лейкоэнцефалопатии?
FK506 (такролимус) и циклоспорин.
56. Назовите два препарата, которые могут усилить лейкоэнцефалопатию, вызываемую лучевой терапией?
Метотрексат и цитозин-арабинозид могут усугубить лучевую лейкоэнцефалопатию. Но оба упомянутых средства могут вызвать лейкоэнцефалопатию и в отсутствие лучевой терапии.
59. В какие сроки возникают отставленные осложнения после облучения головного мозга?
Отставленные симптомы могут возникать в течение 1-4 месяцев после завершения курса лучевой терапии и напоминать побочные эффекты на ранних стадиях облучения, в том числе заторможенность, усугубление уже имеющихся неврологических проявлений, головная боль.
60. В какие сроки развивается фокальный церебральный лучевой некроз?
Лучевой некроз головного мозга в среднем развивается через 18 месяцев после лучевой терапии, но может возникнуть и намного позже.
61. Назовите два вида опухолей нервной системы, рост которых индуцируется лучевой терапией?
Если в поле обулчения попадают периферические нервы или сплетения, то спустя годы после лучевой терапии возможно развитие болезненных опухолей, растущих из оболочек нервов. После тотального облучения головного мозга у детей с лимфо-бластным лейкозом при длительной выживаемости повышен риск развития глиом.
62. Дайте определение паранеопластического синдрома. Какие наиболее частые паранеопластические синдромы вовлекают нервно-мышечную систему?
Паранеопластическими синдромами называют поражения органов или тканей, удаленных от места роста злокачественной опухоли или ее метастазов и, вероятно, вызванных аутоиммунными механизмами. Паранеопластические синдромы часто проявляются раньше, чем диагностируют первичную опухоль. Исследование ЦСЖ может выявить небольшой плеоцитоз (30-40 лейкоцитов/мм3), небольшое повышение уровня белка (50-100 мг/дл); уровень IgG на ранней стадии заболевания повышается, но нормализуется в течение нескольких недель или месяцев. При исследовании ЦСЖ у пациентов с паранеопластической мозжечковой дегенерацией с использованием метода имму нофлуоресценции установлено, что более 75% лейкоцитов являются Т-клетками, кроме того выявляется небольшое число В-клеток и нормальных киллеров.
Большинство паранеопластнческих синдромов встречаются редко, примерно у 0,01% пациентов. Исключение составляют миастенический синдром Ламберта-Итона, развивающийся у 3% пациентов с мелкоклеточным раком легких, миастения, встречающаяся примерно у 30% пациентов с тимомой, и демиелинизирующая полиневропатия, поражающая примерно 50% пациентов с редкой остеосклероти-ческой формой плазмацитомы (в рамках синдрома POEMS полиневропатия, органомегалия, эндокринопатия, М протеин и кожные изменения).
Паранеопластические синдромы подразделяют на следующие категории.
- Синдромы поражения головного мозга и черепных нервов: лимбический энцефалит, стволовой энцефалит, мозжечковая дегенерация, опсоклонус-миоклонус, неврит зрительного нерва, паранеопластическая ретинопатия, хорея и паркинсонизм.
- Синдромы поражения спинного мозга: некротизирующая миелопатия, миелит, болезнь двигательных нейронов (амиотрофический боковой склероз), подострая моторная нейронопатия, синдром ригидного человека.
- Синдром поражения спинномозговых ганглиев: сенсорная нейронопатия.
- Синдромы поражения периферических нервов: вегетативная невропатия, острая сенсомоторная полиневропатия (синдром Гийена- Баре, плечевой плексит), хроническая сенсомоторная полиневропатия, васкулитная невропатия, нейромио-тония.
- Синдромы поражения нервно-мышечных синапсов: миастенический синдром Ламберта-Итона, миастения.
- Синдромы поражения мышц: дерматомиозит, некротизирующая миопатия, миотония.
63. Назовите наиболее важные методы диагностики паранеопластических синдромов.
Идентификация антител в крови и ЦСЖ значительно расширяют возможности ранней диагностики.
64. Каковы характерные признаки миастенического синдрома Ламберта-Итона?
Данный синдром связан с нарушением нервно-мышечной передачи и характеризуется утомляемостью, слабостью в мышцах плечевого и тазового пояса (более выражена в ногах, чем в руках, но возможна и обратная картина), усиление мышечного ответа при повторяющейся ритмической стимуляции частотой 20-50 Гц. Приблизительно в половине случаев наблюдаются также сухость во рту и импотенция в связи с вовлечением холинергических вегетативных структур. В отличие от миастении, птоз и нарушение функции наружных мышц глаз встречаются редко.
66. Что такое карциноматозная нейромиопатия?
Карциноматозная нейромиопатия не является самостоятельным расстройством. Для нее характерны слабость и атрофия мышц, снижением сухожильных рефлексов, ио причиной этих симптомов могут быть полиневропатия или нейронопатия либо сочетание миопатии с полиневропатией или иным вариантом периферической невропатии. Данные дополнительных методов
67. При каких злокачественных новообразованиях встречается опсоклонус-миоклонус?
Данный синдром, для которого характерны мноклонические подергивания и глазодвигательные нарушения! наиболее часто встречается при нейробластоме у детей, но возможен и у взрослых (чаще у пациентом с раком легкого).
- Категория: Секреты неврологии
38. Каковы клинические проявления карцнноматоза мозговых оболочек?
Карциноматоз мозговых оболочек (карциноматозный, или неопластический менингит) может проявляться широким спектром симптомов. Нередко отмечаются угнетение сознания, эпилептические припадки, признаки множественного поражения черепных нервов или спинномозговых корешков, головная боль. Начало может быть молниеносным (например, при остром лимфобластном лейкозе) или подострым—со ступенеобразным развитием мультифокальных проявлений и нарушением когнитивных функций, что встречается у некоторых больных раком молочной железы. Прогноз неблагоприятный, особенно при метастазировании солидных опухолей.
39. При каких новообразованиях наиболее часто развивается карциноматоз мозговых оболочек у детей?
При лейкозах.
40. При каких солидных опухолях наиболее часто встречается карциноматозный менингит?
У взрослых причиной карциоматоза мозговых оболочек чаще всего бывает рак молочной железы, далее следуют рак легких и меланома.
41. Какова диагностическая ценность исследования ЦСЖ для постановки диагноза -«карциноматоз мозговых оболочек»?
После первой пункции'Исследование ЦСЖ позволяет подтвердить диагноз в 50% случаев, после третьей — в 85% случаев. В ЦСЖ могут отмечаться повышение уровня белка, цитоз, атипичные клетки,
42. Помимо исследования ЦСЖ, какие другие дополнительные методы исследования помогают диагностировать карциноматоз мозговых оболочек?
КТ или МРТ головного мозга с контрастированием могут выяачять лептоменин-геальные депозиты, накопление контраста в мозговых оболочках или гидроцефалию.
43. Назовите два основных химиотерапевтических препарата, используемых для лечения карциноматоза мозговых оболочек.
С целью лечения карциноматоза мозговых оболочек применяется подоболо-чечное введение метотрексата и цитозин-арабинозида. Нередко эффективна и системная химиотерапия.
- Категория: Секреты неврологии
29. Какую долю составляют метастазы среди опухолей ЦНС?
Большинство злокачественных новообразований ЦНС имеет метастатическое происхождение. В США в течение года выявляется примерно 150 ООО новых случаев метастазов в ЦНС и только 17 500 случаев первичных опухолей ЦНС (соотношение примерно 10:1). Примерно в половине случаев метастазы в ЦНС имеют множественный характер.
30. Какую долю среди общего числа метастатического поражения головного мозга составляют одиночные метастазы?
Одиночные метастазы в головной мозг наблюдаются приблизительно у 50% больных, при тщательном обследовании в большинстве из этих случаев выявляются системные признаки злокачественного новообразования.
31. Увеличивает ли тотальная резекция одиночного метастаза в головной мозг выживаемость больных?
Резекция опухоли с последующим проведением лучевой терапии увеличивает выживаемость у определенной группы больных. Кандидатами для подобного лечения могут считаться пациенты, у которых нет признаков опухолевого процесса другой локализации, которые сохраняют способность к передвижению, а также те, у которых значительный объем резекции не угрожает развитием тяжелого неврологического дефицита.
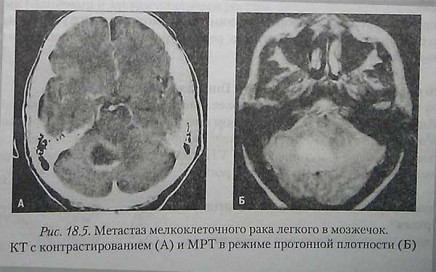
Метастаз мелкоклеточного рака легкого в мозжечок. КТ с контрастированием (А) и МРТ в режиме протонной плотности (Б)
32. Каков обычный ожидаемый срок жизни у пациентов с метастазами головного мозга в отсутствие лучевой терапии?
Средний срок жизни при условии применения только кортикостероидов составляет один месяц. Лучевая терапия увеличивает среднюю выживаемость до 4-6 месяцев.
33. Какие солидные опухоли наиболее часто дают метастазы в головной мозг?
Наиболее часто в мозг метастазирует рак легкого, после него по частоте следуют рак молочной железы, меланома, опухоли почек, ободочной и прямой кишки.
34. В метастазы каких опухолей чаще всего возникает кровоизлияние?
Меланома, почечно-клеточный рак и хориокарцинома. При дифференциальной диагностике следует всегда учитывать и рак легкого—в связи с высокой частотой метастазирования в ЦНС.
35. Каковы клинические проявления эпидурального сдавления спинного мозга?
Каковы методы диагностики и лечения в данном случае?
Наиболее частый симптом—острая или подострая боль в спине, которая имеет место в 90% случаев. Боль может иметь корешковый характер и ощущаться как прострел, иррадиируя в зону соответствующего дермата. часто она бывает опоясывающей. Наличие уровня нарушений чувствительности — важный диагностический признак поражения спинного мозга. Нижний парапарез в сочетании с Тазовыми расстройствами свидетельствует о значительной степени компрессии спинного мозга и предполагает более неблагоприятный прогноз.
При возникновении любого из указанных клинических проявлений у онкологическего пациента необходима pern типография позвоночника. Если у онкологического пациента при наличии боли в спине рентгенография выявляет деструкцию костных структур на соответствующем уровне, а также, если в неврологическом статусе имеются признаки поражения корешка или спинного мозга, показаны МРТ спинного мозга или КТ-миелография.
Если в момент постановки диагноза эпидуральной компрессии спинного мозга неврологические проявления выражены минимально и больной может самостоятельно передвигаться, то при адекватной терапии прогноз благоприятен. И наоборот, только в 13"., случаев наблюдается значительное улучшение неврологического статуса после проведения лучевой терапии или хирургического лечения, если на момент постановки диагноза у пациента уже имелся нижний парапарез. Результаты большинства научных исследований свидетельствуют, что хирургическое лечение не имеет преимуществ по сравнению с лучений терапией в случае апидуральной компрессии спинного мозга. Поэтому онкологи считают лучевую терапию методом выбора, за исключением тех случаев, когда опухоль резистентна к лучевой терапии или больной ранее подвергался лучевой терапии на этом же уровне. В упомянутых ситуациях показано хирургическое вмешательство.
При подозрении на острую эпидуральную компрессию спинного мозга показано экстренное внутривенное введение дексаметазона в дозе 100 мг в течение 30-60 минут, в последующем препарат вводят по 4 мг каждые шесть часов, если диагноз подтвержден нейровизуалиэацией.
36. Большинство опухолей приводят к эпидуралыюй компрессии спинного мозга за счет экспансии костных метастазов. Как попадает в элидуральное пространство лимфома?
В отличие от рака легких, молочной железы, других солидных опухолей, лимфома прорастает в эпидуральное пространство через естественные отверстия. Поэтому при рентгенографии позвоночника у больных с эпидуралыюй лимфомой часто не выявляется никаких патологических признаков.
37. Как провести дифференциальный диагноз между лучевой и неопластической плексопатией?
Для лучевой плексопатии характерно раннее развитие мышечной слабости в отсутствие болевого синдрома. Кроме того, более чем в половине случаев при лучевой плексопатии на ЭМГ отмечаются миокимические разряды, что не характерно для непластической плексопатии.
КЛЮЧЕВЫЕ ФАКТЫ: МЕТАСТАТИЧЕСКОЕ ПОРАЖЕНИЕ ЦНС
- Метастазы в ЦНС выявляются почти в 10 раз чаще, чем первичные опухоли ЦНС. Наиболее часто в головной мозг метастазирует рак легкого, после него в порядке уменьшения частоты следуют рак молочной железы, меланома, опухоли почек, ободочной и прямой кишки.
- Наиболее частым проявлением эпидурального сдавления спинного мозга служит остро или подостро начинающаяся боль в спине.
- Категория: Секреты неврологии
12. Действительно ли заболеваемость менингиомами увеличивается с возрастом?
Да, это действительно так. Менингиомы редко возникают в первые два десятилетия жизни, но с возрастом показатели заболеваемости неуклонно увеличиваются.
13. Назовите наиболее частую локализацию менингиом.
Излюбленными местами для менингиом являются парасагиттальная и конвекситальная области, далее в порядке убывания частоты следуют гребень клиновидной кости, ольфакторная ямка, супраселлярная область, задняя черепная ямка, спинной мозг, периорбитальная область, височная ямка, мозговой серп.
14. Что является методом выбора при лечении менингиом?
В случае доступности опухоли методом выбора является хирургическое лечение. Лучевая терапия и химиотерапия имеют ограниченное значение. Неудаляемые гигантские менингиомы подвергают лучевой терапии, что приводит к уменьшению размеров опухоли, но при этом существует риск злокачественного перерождения в саркому или опухоль более высокой степени злокачественности. Роль химиотерапии ограничена.
15. Какие опухоли часто подвергаются кальнификации?
При КТ кальцннаты часто обнаруживаются в олигодеидроглиомах (&> I краннофари нгномах и мени н гномах. Для Метастазов мела номы и рака почки характерны кровоизлияния, поэтому при нейровизуалиэации в них потуг выявляться кальцииаты.
16. Какие опухоли ЦНС встречаются при нейрофиброматозе?
Глиома зрительного нерва ассоциируется с нейрофиброматозом 1 -го типа, а билатеральная вестибулярная шваннома (невринома слухового нерва) —с нейрофиброматозом 2-го типа.
17. Какие опухоли возникают в шишковидной железе?
К опухолям области шишковидной железы относятся герм и нома (встречается наиболее часто), пинеоцитома, пинеобластома, астроцитома, менингиома, эмбриональные опухоли (тератома, хориоидкарцинома, опухоль желточного мешка, эмбриональная карцинома).
18. Маркерами опухолей каких отделов головного мозга являются альфа-фетопротеин и человеческий хориогонадотропин (ХГТ)?
Опухоли области шишковидной железы способны продуцировать ХГТ (в стучав их трофобластического происхождения, — например, хориокарцинома), а также альфа-фетопротеин (опухоль желточного мешка).
19. Что такое первичная лимфома головного мозга?
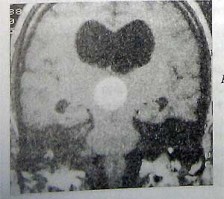
Первичная лимфома ЦНС—гистиоцитическая Лимфома, которая ограничивается только ЦНС, без признаков системной пролиферации. Происхождение опухоли остается неясным. Более чем в половине случаев опухоль расположена в полушариях головного мозга, чаще в перивентрикулярной зоне. В одной трети случаев опухоль имеет мультифокальный характер. Мужчины поражаются чаще, чем женщины. Вследствие высокой частоты лимфомы у больных СПИД данный тип опухоли, когда-то считавшийся редким, в настоящее время распознается все чате. За последнее время заболеваемость первичной лимфомой головного мозга у лип с сохранным иммунитетом выросла примерно в три раза. Данный тип опухоли имеет склонность поражать мозговые оболочки. Гистологически большинство лимфом кортикостероидов, которые были назначены для уменьшения вазогенного отека мозга. Обращает на себя внимание исчезновение накапливающей контраст зоны поражения в форме «бабочки». Это патогмонично для лимфомы и связано с высокой чувствительностью клопальных В-клеток к стероидам. При получении первого изображения была ошибочно диагностирована мультиформная глиобластома— наиболее частая и фатальная первичная опухоль мозга мозга состоят примущественно из В-клеток, лишь небольшая часть относится к Т-клеточным лимфомам
МРТ до и после после применения кортикостероидов, которые были назначены для уменьшения вазогенного отека мозга. Обращает на себя внимание исчезновение накапливающей контраст зоны поражения в форме «бабочки». Это патогмонично для лимфомы и связано с высокой чувствительностью клопальных В-клеток к стероидам. При получении первого изображения была ошибочно диагностирована мультиформная глиобластома— наиболее частая и фатальная первичная опухоль мозга.
20. С помощью каких методов исследования можно исключить системную лимфому при обнаружении лимфомы ЦНС?
С помощью обзорной рентгенографии грудной клетки, компьютерной томографии брюшной полости, сканирования костей.
21. Какие опухоли гипофиза чаще бывают гормон-продуцирующими: интраселлярные или с экстраселлярным ростом?
Интраселлярные микроаденомы чаще бывают гормон-продуцирующими, в то же время хромофобная аденома, самая частая опухоль гипофиза, характеризуется большими размерами и экстраселлярным ростом, но редко является гормон-продуцирующей
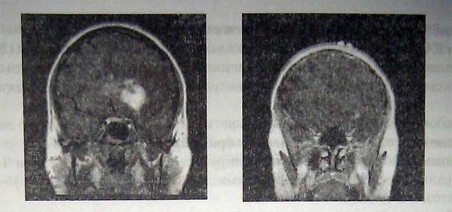
Кистозная краниофарингиома+ гидроцефалия
Т, -взвешенное МРТ изображение: накапливающая контраст опухоль левого яремного гломуса, прорастающая основание черепа и сдавливающая ствол мозга.
22. Какие пероральные средства применяют для лечения пролактиномы?
Бромокриптин и каберголии приводят к снижению выработки пролактина и уменьшают размеры интраселлярных пролактином,
23. Какие опухоли чаще локализуются в области большого затылочного отверстия и основания черепа?
Менингиома, шванномв, опухоль яремного гломуса, метастатические опухоли
24. Какие опухоли чаще растут в области ската и приводят к разрушению костной ткани?
В области ската особенно часто растут хордомы. для которых это вторая по частоте локализация после крестца. Разрушение костей происходит вследствие прямой инвазии опухолевыми клетками или ферментативного расщепления.
25. Какие опухоли наиболее часто растут в области мостомозжечкового угла?
Наиболее частыми новообразованиями мостомозжечкового угла являются не-вринома слухового нерва и менингиома; реже встречаются холестеатома и метастатические опухоли.
26. Что представляет собой синдром Гиппеля-Линдау?
Это аутосомно-доминантное заболевание, характеризующееся развитием гемангиобластом ЦНС и сетчатки, кистозом почек. Другие проявления включают фе-охромоцитому, кисту поджелудочной железы, другие опухоли внутренних органов. Заболевание связано с мутацией гена VHL на хромосоме 3, который выполняет функции гена-супрессора опухолевого роста.
27. Какие опухоли спинного мозга относятся к интрддуральным экстрамедулярным?
Шваннома, нейрофибромы и менингиома.
28. Какие опухоли спинного мозга относятся к интрадуральным интрамедуллярным?
Чаще всего в веществе спинного мозга растут астроцитомы и эпендимомы. Миксопапиллярная эпендимома в типичных случаях развивается из терминальной нити и встречается чаще, чем параганглиома.
- Категория: Секреты неврологии
1. Супратенториальные опухоли чаще встречаются у детей или взрослых?
Две трети первичных опухолей головного мозга у взрослых локализуются супратенториально, у детой-наоборот (2/3 опухолей относятся к субтенториальным).
2. Какой гистологический тип опухолей головного мозга наиболее частый?
Глиомы составляют примерло 68% всех первичных опухолей головного мозга; при этом на долю мулотиформноЙ глиобЛастомы (МФГ) приходится примерно 45-50% всех глиом, частота апапластических глиом варьирует от 10 до 30%. В соответствии с классификацией ВОЗ выделяют четыре степени глиом. Степень I включает хорошо отграниченные глиомы, такие как пилоци-титическая астроцитома и субапеНДИмальная ги гантоклеточная астроцитома. В этом случае возможна полная резекция опухоли. Опухоли, относящиеся к II—IV степеням, характеризуются инфильтративным ростом, поэтому их полная резекция невозможна. В соответствии с классификацией ВОЗ, к глиомам II степени (низкой степени злокачественности) относятся фибриллярная астроцитома, олигодендроглиома и смешанная олигоастроцитома. Отмечается корреляция между возрастом пациентов и степенью злокачественности глиомы: глиомы II степени чаще встречаются на третьем десятилетии жизни, глиомы III степени—на четвертом десятилетии, а глиомы IV степени —на пятом десятилетии жизни и в более старшем возрасте. При астроцитоме (степень II по классификации ВОЗ) заболеваемость максимальна на третьем десятилетии жизни, средний период выживания составляет 5-10 лет. К глиомам III степени относятся анапластическая астроцитома и анапластическая олигодендроглиома. Их дебют чаще всего приходится на возраст 35-55 лет. Обратите внимание, что чем выше степень глиомы, тем хуже прогноз. Эпендимома может различаться по гистологическому строению - от хорошо дифференцированной до анапластической; но ее строение в меньшей степени влияет на прогноз. К благоприятным прогностическим факторам относятся молодой возраст (<50 лет) и хороший функциональный статус по шкале Карнофского (70-100)
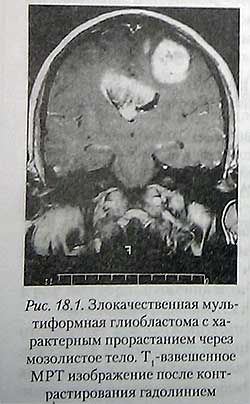
Злокачественная мультформная глиобластома
3. Какую дозу облучения обычно назначают при лучевой терапии глиом?
После хирургического лечения злокачестиснных глиом (III и IV степени по классификации ВОЗ) обычно проводят курс лучевой терапии в течение шести недель в суммарной дозе 5400-6000 рад. Лучевую терапию иногда сочетают с химиотерапией (например, темозоломидом).
4. Какие методы химиотерапии применяются при глиомах?
Производные нитрозомочевины остаются основой начальной химиотерапии: кар муст ми (DCNU) применяется в качестве монотерапии (внутривенно в дозе 200 мг/м2 каждые 8 недель) или в рамках протокола PCV, который также включает прокарбазин (60 мг/м2, 8-21 дни курса), CCNU (110 мг/м2 внутрь в первый день курса) и винкристин (1,4 мг/м2, дни 8-29); данный курс повторяют каждые шесть недель. Темозоломид (150-200 мг/м2, дни 1-5, каждые четыре недели) — алкилирующий препарат для перорального применения—эффективен при рецидивирующей злокачественной глиоме. В настоящее время проводятся клинические испытания средств, направленных против различных молекулярных мишеней, которые применяют в виде монотерапии или в комбинации с традиционными цито-статиками (например, темозоламидом).
5. Какие генетические аномалии часто выявляются при олигодендроглиоме?
Отсутствие гетероаиготности по хромосомам 1р и 19ц часто наблюдается при олигодендроглиомах и предсказывает повышенную чувствительность этих опухолей к химиотерапии с более высокой выживаемостью пациентов. В некоторых медицинских учреждениях при выявлении любой глиомы, имеющей хотя бы некоторые черты олигодендроглиомы, этот генетический анализ проводят в рутинном порядке.
6. Для каких первичных опухолей мозга характерна наиболее высокая склонность к кровоточивости?
Для олигодендроглиом. Однако в связи с тем, что мультиформные гдиобластомы встречаются чаще, кровоизлияние в опухоль мозга чаще отмечается при мультиформной глиобластоме.
7. Назовите две наиболее распространенные опухоли мозга у детей?
Медуллобластома и ювенильная пилоцитическая астроцитома. Обе опухоли обычно растут иифратенториально и составляют примерно 1 /4 случаев всех опухолей мозга у детей.
8. Какие факторы определяют неблагоприятный прогноз при медуллобластоме?
Неблагоприятные прогностические факторы: 1) неполная резекция опухоли; 2) наличие злокачественных клеток в ЦСЖ; 3) метастазы в спинной мозг по данным нейровизуализации; 4) возраст менее четырех лет.
9. Какова пятилетняя выживаемость у пациентов с медуллобластомой, имеющих благоприятный прогноз?
Пятилетняя выживаемость пациентов с благоприятным прогнозом (отсутствие злокачественных клеток в ЦСЖ, резекция более 75% опухолевой массы, возраст старше четырех лет и отсутствие метастазов)—70% при максимальном лечении. При неблагоприятном прогнозе 5-летняя выживаемость составляет всего лишь 25%.
10. Какие опухоли центральной нервной системы склонны к метастазированию?
Медуллобластома обладает высокой склонностью к метастазированию по путям циркуляции ликвора и может метастазировать за пределы ЦНС (например, в костный мозг).
11. Кто подвержен максимальному риску заболевания эпендимомой?
Опухоли такого типа наиболее характерны для первого десятилетия жизни, их частота значительно уменьшается после 30-летнего возраста. Эпендимома—самая частая внутрижелудочковая опухоль у детей. У взрослых она, как правило, локализуется в спинном мозге.
- Категория: Секреты неврологии
42. Какую долю от общего числа инсультов составляют геморрагические инсульты?
Геморрагические инсульты составляют 15-20% от общего числа инсультов. Из них примерно половина случаев приходится на субарахноидальные кровоизлияния (САК). САК—относительно более частая форма инсульта у лиц молодого возраста. Хотя заболеваемость САК нарастает с возрастом, доля САК в структуре инсульта уменьшается, так как заболеваемость атеротромботическим инсультом с возрастом растет быстрее.
43. Назовите факторы, предрасполагающие к развитию САК.
САК часто бывает результатом травмы. САК в результате разрыва артериальной аневризмы — одна из наиболее тяжелых разновидностей данного типа инсульта в виду более частых осложнений и высокой летальности. Кроме того, САК может быть следствием разрыва артериовенозной мальформации (АВМ). К развитию САК может привести злоупотребление кокаином и амфетаминами. К факторам риска относятся артериальная гипертензия, курение, злоупотребление алкоголем
44. Где чаще всего локализованы внутримозговые аневризмы?
80% всех аневризм локализуются в каротидной системе и только 20% — в вер-тебрально-базилярной системе. Наиболее характерные места локализации: 1) передняя соединительная артерия (30%); 2) место соединения задней соединительной артерии с внутренней сонной артерией (25%); 3) место отхождения средней мозговой артерии от внутренней сонной артерии (20-25%). Приблизительно у 25% больных выявляются множественные аневризмы. Приблизительно в 3% случаев внут-р и мозговые аневризмы сочетаются с поли к метолом почек. Фпброзно-мышечная дисплазия сопровождается внутричерепными аневризмами примерно в 25% случаев.
45. Назовите клинические проявления САК.
Для САК характерно острое начало с оильнейшей головной боли, которая часто описывается больными как «самая сильная головная боль, которую они когда-либо испытывали в жизни». Возможен очаговый неврологический дефицит, но часто он отсутствует. Нередко развивается нарушение сознания. САК вследствие разрыва аневризмы могут предшествовать эпизоды умеренной или интенсивной головной боли, которые возникают в результате первоначального «подтекания» крови из аневризмы («сигнальные кровотечения»). Клиническое ухудшение может наступать в результате массивного кровотечения из разорванной аневризмы. В отсутствие настороженности при появлении головной боли диагноз САК может быть своевременно не поставлен, что приводит к промедлению с началом адекватной терапии.
46. Как обследовать пациента с подозрением на САК?
При подозрении на САК в первую очередь необходима бесконтрастная КТ головного мозга, которая выявляет кровь в цистернах, сильвиевой борозде, кон-векситальных бороздах. Кроме того, кровь может выявляться в паренхиме мозга, причем ее локализация указывает на расположение разорвавшейся аневризмы. Иногда видна сама аневризма. Количество крови, видимое на КТ, коррелирует с тяжестью кровотечения и прогнозом. Тем не менее в 10% случаев КТ не позволяет диагностировать САК. Если клинические признаки указывают на возможность САК, а на КТ кровь не определяется, необходима люмбальная пункция.
При подтверждении диагноза САК требуется консультация нейрохирурга для уточнения показаний к хирургическому вмешательству. Для определения локализации источника кровотечения необходима церебральная ангиография. В случае принятия решения о проведении хирургического лечения в ранние сроки ангиографическое исследование проводят по экстренным показаниям. Однако с помощью данного метода не всегда удается выявить разорвавшуюся аневризму, так как сосудистый спазм или тромбоз препятствуют ее визуализации. В таком случае необходима повторная ангиография
47. Каковы подходы к лечению САК вследствие разрыва аневризмы?
Для предупреждения повторного кровоизлияния у нетяжелых больных предпочтительно хирургическое вмешательство в ранние сроки. Хирургическое вмешательство заключается в клипировании разорвавшейся аневризмы или эндоваскулярной облитерации сосуда (путем подведения через катетер тромбогенных спиралей). Если принято решение о необходимости клипирования аневризмы, оперативное вмешательство следует выполнить в первые 48 часов от момента появления симптомов либо отсрочить на 10-14 дней в связи с риском ангиослазма. У неопе-рированных больных для предупреждения повторного кровоизлияния необходим тщательный контроль артериального давления.
48. Какие общие лечебные мероприятия необходимы при САК?
Основной целью консервативной терапии САК является лечение и профилактика сосудистого спазма и других его осложнений. Для уменьшения ишемических последствий ангиоспазма нередко прибегают к гипертонической гиперволсмичес-кой терапии. Нимодипин назначается в дозе 60 мг каждые четыре часа в течение трех недель. Если больной не может принимать препарат внутрь.его вводят через назогастральный зонд. Так как нимодипин может снижать артериальное давление, вызывать брали кард и ю и атрновентри кулярную блокаду, в начале лечения необходимо мои итерирование артериального давления и ЭКГ.
49. По какой системе оценивают тяжесть больных с САК?
Состояние больных с САК оценивают по клинической шкале, предполагающей пять степеней тяжести. Основными критериями являются уровень сознания и наличие очаговой неврологической симптоматики.
Степень I. Сознание сохранено, симптомы отсутствуют либо имеется легкая головная боль и/или легкая ригидность шейных мышц.
Степень П. Сознание сохранено, умеренная или тяжелая головная боль и выраженная ригидность шейных мышц.
Степень III. Оглушение или спутанность сознания при наличии или отсутствии очаговой неврологической симптоматики.
Степень IV. Сопор, умеренный или тяжелый гемипарез, признаки повышения внутричерепного давления.
Степень V. Кома с признаками резкого повышения внутричерепного давления.
Данная шкала позволяет прогнозировать состояние пациента. I и II степени соответствуют наиболее благоприятному прогнозу, в этих случаях необходимы срочная церебральная ангиография и хирургическое вмешательство, особенно если обследование проводится в первые 48 часов. При IV и V степенях прогноз неблагоприятный; в данном случае применяют консервативные методы лечения до существенного улучшения состояния и лишь тогда решают вопрос об ангиографии и хирургическом вмешательстве.
50. Какие очаговые неврологические симптомы характерны для САК? Каков их патогенез?
При аневризме задней соединительной артерии возможны птоз, расширение зрачка, глазодвигательные нарушения вследствие компрессии глазодвигательного (III) нерва. Расширение зрачка обычно вызывается давлением на ствол нерва извне, так как волокна, обеспечивающие иннервацию сфинктера зрачка, лежат поверхностно, в то время как волокна, иннервирующие глазодвигательные мышцы, занимают более глубокое положение. Очаговые неврологические симптомы могут также возникать вследствие паренхиматозного распространения крови или ишемии в результате ангиоспазма.
51. Какие системные осложнения возможны при САК?
Лихорадка у больного с САК может развиваться вследствие инфекции, особенно пневмонии или мочевой инфекции. Кроме того, причиной гипертермии может быть воспалительная реакция на излившуюся кровь, в этом случае клиническая картина может напоминать острый менингит. Гипонатриемия может развиваться как проявление синдрома церебрального солевого истощения или синдрома неадекватной секреции антидиуретического гормона. Лечение заключается в тщательном контроле и коррекции водно-электролитного баланса и ограничении поступления свободной воды. При САК могут возникать изменения на ЭКГ, особенно характерны удлинение интервала QT, инверсия зубца Т, нарушения сердечного ритма. ЭКГ необходимо провести при первичном обследовании больного, мониторинг сердечного ритма необходимо продолжать в условиях палаты интенсивной терапии. При необходимости следует назначать соответствующие противоаритмические средства. Редким осложнением САК является нейрогенный отек легких. Кроме того, при наличии сопутствующих сердечно-сосудистых заболеваний могут развиваться сердечная недостаточность или дыхательная недостаточность вследствие острого респираторного дистресс-синдрома.
52. Какие осложнения со стороны ЦНС возможны при САК?
При повторном кровоизлиянии происходит усиление головной боли, возможно угнетение сознания.
Паренхиматозное распространение крови может привести к развитию очаговой неврологической симптоматики вследствие масс-эффекта, в этом случае возможны отек головного мозга и вклинение. Эпилептические припадки возникают в результате раздражения мозговых структур излившейся кровью.
Ангиоспазм развивается после САК вследствие разрыва аневризмы, но обычно отсутствует при САК другого происхождения. Ангиоспазм может быть причиной локальной ишемии или инфаркта мозга. Для раннего выявления ангиоспазма может использоваться транскраниальная допплерография: при развитии ангиоспазма отмечается увеличение скорости мозгового кровотока в средней мозговой артерии.
Еще одним осложнением является острая сообщающаяся гидроцефалия, которая развивается в результате блокады кровью пахионовых грануляций венозных синусов. Экстренным методом лечения в этом случае является вентрикулостомия, в последующем проводится операция вентрикулоперитонеального шунтирования. У больных с IV-V степенью тяжести более вероятно дальнейшее ухудшение состояния.
53. Как прогнозировать исход САК?
Степень благоприятности прогноза прямо пропорциональна оценке тяжести клинических проявлений по соответствующей шкале. Наилучший прогноз —при I и II степенях тяжести.
КЛЮЧЕВЫЕ ФАКТЫ: ОСЛОЖНЕНИЯ СУБАРАХНОИДАЛЬНОГО КРОВОИЗЛИЯНИЯ
- Паренхиматозное распространение крови
- Припадки
- Ангиослазм
- Острая гидроцефалия
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.