Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...

- Категория: Секреты неврологии
46. Что такое эпилептический статус?
Эпилептический статус—это состояние, при котором припадки непрерывно продолжаются длительное время без восстановления неврологических функций. Любой тип припадков может трансформироваться в эпилептический статус.
47. На чем основана классификация эпилептического статуса?
Один из принципов классификации эпилептического статуса—наличие или отсутствие судорог (соответственно выделяют судорожный и бессудорожный эпилептический статус). Судорожный эпилептический статус —неотложное состояние, представляющее собой статус первично или вторично генерализованных тоникоклонических припадков. Бессудорожный эпилептический статус—это статус абсансов или сложных парциальных припадков. В обоих случаях при бессудорожном статусе отсутствуют выраженные двигательные проявления, но отмечаются изменения психического статуса; иногда это состояние называют также эпилептической фугой. Статус абсансов, по-видимому, не вызывает тяжелых осложнений (за исключением возможности травмы), однако статус сложных парциальных припадков может приводить к развитию стойкого когнитивного дефицита.
48. Каковы наиболее частые причины эпилептического статуса?
1. Некомплаентность пациента или резкое прекращение приема ПЭП (самая частая причина).
- Алкогольный абстинентный синдром.
- Метаболические нарушения.
- Опухоли мозга.
- Инфаркт мозга.
- Кровоизлияние в мозг.
- Менингит.
- Неопределенные (10-15%).
49. Как лечить статус абсансов?
Для терапии статуса абсансов применяется внутривенное введение диазепама или его производных; фенитоин и барбитураты не используются. Внутривенное введение препарата вальпроевой кислоты также может быть эффективным.
50. Как лечить статус сложных парциальных припадков?
Статус сложных парциальных припадков обычно не связан с угрожающими жизни системными осложнениями, но может привести к нарушению памяти, поэтому его необходимо активно купировать—по принципам терапии судорожного статуса.
51. Как лечить судорожный эпилептический статус?
Статус генерализованных тонико-клонических припадков — неотложное состояние, и все усилия должны быть направлены на его прекращение в течение часа. Начальная терапия включает в/в введение лоразепама в дозе 0,1 мг/кг со скоростью 1-2 мг/мин. Если припадок продолжается, необходимо внутривенное введение фосфенитоина со скоростью до 150 мг/мин. Если припадок продолжается и после этого, прибегают к введению фенобарбитала или общей анестезии. Фенобарбитал может вызвать остановку дыхания, поэтому необходим предварительный перевод пациента на ИВЛ. Если пациент резистентен к фенитоину, фенобарбиталу и лоразепаму, необходима общая анестезия, предпочтительнее пропофолом. Схема лечения эпилептического статуса представлена в табл. 20.10.
52. Что такое epilepsia partialis continua? Как она лечится?
Epilepsia partialis continua (постоянная парциальная, или кожевниковская эпилепсия) представляет собой эпилептический статус простых парциальных моторных припадков, который проявляется ритмичными мышечными сокращениями в ограниченной области тела, обычно в области лица и кисти. Во время этих припадков сознание обычно полностью сохранено. Наиболее частые причины: некетотическая гипергликемия, инфаркт мозга, энцефалит, опухоли мозга. Лечение направлено на коррекцию метаболических отклонений. ПЭП обычно назначаются, однако эта форма эпилепсии часто бывает резистентна к лекарственной терапии, за исключением средств для общей анестезии.
53. Вызывает ли длительная эпилептическая активность повреждение нервной системы?
Определенные типы припадков, такие как абсансы, не имеют каких-либо серьезных последствий. В других случаях, если эпилептическая активность продолжается в течение определенного времени, происходит гибель нейронов. Гибель нейронов может быть связана с различными механизмами, например токсическим действием избытка глутамата и вхождением в клетку кальция. Поскольку длительная эпилептическая активность может вызвать гибель нейронов во время лечения статуса целесообразно проводить мониторинг ЭЭГ, особенно если пациент обездвижен за счет введения миорелаксантов. Важно предотвратить гибель нейронов, купируя статус в течение 60 минут.
- Категория: Секреты неврологии
44. Легко ли диагностируются эпилептические припадки в пожилом возрасте?
К сожалению, эпилептические припадки у пожилых часто либо не диагностируются или диагностируются ошибочно. В среднем от начала заболевания до установления диагноза у пациентов 59-96 лет проходит 1,7 года. Эти пациенты, как правило, не обращаются за медицинской помощью сразу после появления симптомов заболевания, но даже после первичного обследования только у 28% пожилых пациентов со сложными парциальными припадками и примерно у 50% пациентов с генерализованными припадками устанавливается верный диагноз.
45. Как изменяются фармакокинетика и фармакодинамика ПЭП в пожилом возрасте?
В пожилом возрасте ПЭП в меньшей степени связываются с белками (альбумином) плазмы, повышается объем распределения препарата и замедляется его элиминация. Повышена вероятность развития побочных эффектов ПЭП, кроме того, пожилые пациенты часто принимают препараты других групп, что повышает риск лекарственных взаимодействий. По данным недавно проведенного исследования (VA. Cooperative Study in Epilepsy), в пожилом возрасте ламотриджин и габапентин переносятся лучше, чем карбамазепин. В этой возрастной группе целесообразно более частое исследование концентрации ПЭП в крови.
- Категория: Секреты неврологии
41. Чем отличается влияние эстрогенов и прогестерона на эпилептические припадки?
Прогестерон снижает возбудимость нейронов коры и повышает эпилептический порог. Эстрогены оказывают противоположное воздействие.
42. Каким образом гормональные изменения предрасполагают к припадкам при катаменнальной эпилепсии?
Непосредственно перед началом менструации наблюдается быстрое падение уровня прогестерона, обладающего относительным защитным действием, причем его низкий уровень сохраняется в течение нескольких первых дней менструации. Уровень эстрогенов вновь повышается непосредственно перед овуляцией; это может также способствовать повышению частоты припадков в середине менструального цикла. Повышение уровня прогестерона, вырабатываемого желтым телом, может оказывать защитное действие.
43. Сравните ПЭП по влиянию на эффективность оральной контрацепции и тератогенности.
Так как некоторые ПЭП вызывают пороки развития нервной трубки у плода, все сексуально активные женщины детородного возраста, страдающие эпилепсией, должны ежедневно принимать фолиевую кислоту.
- Категория: Секреты неврологии
28. Когда следует начинать противоэпилептическую терапию?
Противоэпилептическую терапию следует начать, если клинический анализ свидетельствует о высоком риске повторения припадка в отсутствие лечения. Знание типа припадка и эпилептического синдрома могут помочь в принятии этого решения. Например, абсансы редко являются одиночными и поэтому требуют лечения, тогда как фебрильные припадки часто бывают одиночными и, соответственно, не требуют терапии. У 20—70% людей с одиночным неспровоцированным генерализованным тонико-клоническим припадком никогда не разовьется повторный припадок. В идеале этих пациентов не следует лечить.
29. У каких пациентов риск развития повторных припадков наиболее высок?
Риск повторения припадка выше при наличии очагового неврологического дефицита, задержке умственного развития, эпилептических изменениях на ЭЭГ, структурном повреждении мозга. У этих пациентов разумно начинать противоэпилептическую терапию даже после первого припадка. Если припадки вызваны курабельным заболеванием или связаны с определенным четко установленным внешним фактором, то рациональнее воздействовать на причину припадков, нежели на сами припадки; это особенно справедливо в отношении алкогольных абстинентных припадков или припадков, индуцированных лекарственными средствами.
30. Когда должна быть прекращена противоэпилептическая терапия?
Лечение должно быть прекращено, когда, по мнению врача, у пациента не возникнут припадки в отсутствие лечения. При определенных типах припадков и эпилептических синдромах со временем развиваются ремиссии. Пациенты с абсансами обычно «перерастают» свои припадки, и терапия больше не требуется.
Доброкачественная детская эпилепсия с центрально-височными пиками также проходит самопроизвольно. Недавние исследования свидетельствуют, что примерно у одной трети взрослых и одной четверти детей, не имевших припадков в течение двух лет, они возобновляются после прекращения противоэпилептйческой терапии.
31. У каких пациентов наиболее вероятно возобновление припадков после отмены противоэпилептической терапии?
Факторы риска возобновления припадков:
- Длительный период подбора эффективной терапии.
- Высокая частота припадков до достижения контроля над ними.
- Наличие неврологических нарушений.
- Задержка умственного развития.
- Сложные парциальные припадки.
- Постоянные патологические изменения на ЭЭГ.
32. Как выбирать противоэпилептические препараты (ПЭП) исходя из типа припадков?
Выбор ПЭП определяется типом припадков. По возможности должна применяться монотерапия.
Выбор ПЭП основывается не только на оценке эффективности препарата, но на анализе его возможных побочных эффектов. Фенобарбитал и примидон столь же эффективны, как фенитоин и карбамазепин, но чаще вызывают побочные эффекты. Тонические и атонические припадки часто резистентны к терапии, и вальпроаты считаются наиболее эффективными препаратами при этих типах припадков. Тонические и клонические припадки могут быть вторично генерализованными, и в этом случае могут помочь фенитоин, карбамазепин, ламотриджин, топирамат и фелба-мат
34. Как часто нужно принимать ПЭП?
Интервал между приемами препарата должен примерно соответствовать его Т1/2. Однако некоторые препараты требуют более частого приема из-за побочных эффектов пика дозы. Например, пациенты лучше переносят двукратный или трехкратный прием этосуксимида, нежели однократный. В некоторых случаях фарма-кокинетика (метаболизм препарата, Т1/2) может не соответствовать фармакодинамике (эффект препарата), и препарат принимают с интервалом, превышающим Т1/2. Например, у леветирацетама Т1/2 6-8 часов, но принимается дважды в день.
35. Каковы преимущества монотерапии?
1) В большинстве ситуаций один препарат контролирует припадки так же хорошо, как и два; 2) монотерапия предотвращает взаимодействия между проти-воэпилептическими препаратами; 3) монотерапия стоит дешевле; 4) монотерапия улучшает комплаентность (приверженность пациента лечению).
36. В какие лекарственные взаимодействия вступают ПЭП?
- Вальпроат замедляет метаболизм карбамазепина и ламотриджина
- Фелбамат, окскарбазепин, окскарбазепин замедляют метаболизм фенитои-на за счет ингибирования ферментов печени
- Другим важным механизмом взаимодействия лекарственных средств является связывание с белком. Фенитоин, вальпроат и тиагабин связываются с белками плазмы в наибольшей степени (> 90%) и могут конкурировать за участки связывания.
- Связываясь с белками плазмы, вальпроаты вытесняют фенитоин или тиагабин, что приводит к повышению уровня свободных фенитоина или тиагабина.
39. Какие лабораторные исследования должны быть выполнены у пациентов, принимающих ПЭП? Как часто их нужно проводить?
Многие ПЭП могут нарушать процессы кроветворения в костном мозге или функцию печени. В связи с этим перед началом лечения выполнить клинический анализ крови и тесты на функцию печени, чтобы оценить исходное состояние. После начального скринингового обследования обычно не требуется повторять эти исследования, если у пациента не появится соответствующая симптоматика. Исключением являются дети младшего возраста и пациенты с задержкой умственного развития, которые не могут сообщить о симптомах интоксикации. Другой особой ситуацией является применение фелбамата, который требует мониторинга состояния крови и функции печени.
 /sekrety-nevrologii/1710-epilepticheskii-pripadok-epilepsiya
/sekrety-nevrologii/1710-epilepticheskii-pripadok-epilepsiya
- Категория: Секреты неврологии
24. Сколько электроэнцефалографических исследований необходимо провести, чтобы установить диагноз эпилепсии?
Эпилепсия—это клинический диагноз, и нормальная ЭЭГ ее не исключает. Ответ зависит от формы эпилепсии, причем результаты различных исследований значительно варьируют. В целом, только у 29-69% пациентов с клиническим диагнозом эпилепсии выявляется эпилептическая активность при однократном проведении ЭЭГ в межприступном периоде. Многократные ЭЭГ (до 4х раз) увеличивают количество позитивных результатов ЭЭГ до 92%, однако последующее проведение ЭЭГ не повышает точность диагностики. У нелеченнык пациентов с абсансами эпилептическая активность изменения должна обязательно присутствовать на фоновой ЭЭГ. Информативность ЭЭГ может быть увеличена при проведении длительного мониторинга, включая запись ЭЭГ во сне.
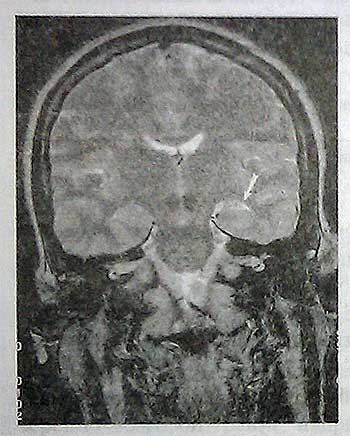
25. В каких случаях у пациентов с припадками необходима МРТ?
При парциальных припадках и фокальных изменениях на ЭЭГ необходима МРТ для исключения очагового поражения головного мозга. Пациентам с несомненным диагнозом первично генерализованной эпилепсии, основанным на данных ЭЭГ и клинической картине, проведение МРТ обычно не требуется
26. Какова ценность ПЭТ у пациентов с эпилепсией?
Позитронная эмиссионная томография (ПЭТ) помогает выявить некоторые метаболические изменения, которые возникают во время припадков. ПЭТ демонстрирует гиперметаболизм или увеличенное поглощение глюкозы во время припадка. У большинства пациентов, однако, исследование проводится в межприпадочном периоде. В этом состоянии у пациентов с парциальной эпилепсией можно увидеть участок гипометаболизма и низкого поглощения глюкозы, соответствующий зоне, из которой исходит припадок. ПЭТ помогает локализовать эпилептогенную зону у пациентов с неконтролируемыми сложными парциальными припадками, которым показано хирургическое лечение. ПЭТ в этом случае проводят в рамках предоперационного обследования.
27. Что такое ОФЭКТ? Какова ее роль в обследовании пациентов?
ОФЭКТ—однофотонная эмиссионная компьютерная томография — метод исследования с использованием радиоактивного изотопа, который позволяет оценить состояние перфузии. ОФЭКТ может определить область пониженной перфузии в межприступном периоде. При проведении ОФЭКТ в начале припадка или спустя короткое время от его начала выявляется участок увеличения перфузии, которая соответствует зоне, из которой исходит припадок. ОФЭКТ в основном проводят в рамках предоперационного обследования у пациентов с неконтролируемыми припадками. Результаты ОФЭКТ наиболее информативны, если ее удается провести во время припадка. При вычитании межприступных изображений из изображений, полученных во время припадка, и наложении на МРТ картины можно анатомически и физиологически охарактеризовать эпилептогенную зону.
- Категория: Секреты неврологии
18. Назовите наиболее частые причины эпилептических припадков в разные возрастные периоды.
Основные причины эпилептических припадков в зависимости от возраста
| До 3-х лет | 3- 20 лет | 20-60 лет | старше 60 лет |
|
Пренатальная или перина-тальная патология Метаболические нарушения Врожденные мальформацин Инфекции ЦНС Постнатальная травма |
Наследственная продраеноложенность Инфекции Травма Врожденные мальформации |
Опухоли мозга Травма Сосудистые заболевания Инфекции |
Сосудистые заболевания Опухоли мозга, особенно метастатические Травма Системные метаболические нарушения Инфекции |
19. Перечислите метаболические расстройства, которые бывают причиной припадков.
- Гипокальциемия
- Гипонатриемия
- Гипогликемия
- Печеночная недостаточность
- Почечная недостаточность
- Гипоксия
- Некетотическая гипергликемия
- Наследственные метаболические заболевания
- аминоацидурии
- нарушения цикла мочевины
20. Какие препараты часто вызывают припадки?
Припадки могут быть вызваны различными препаратами, как принимаемыми по назначению врача, так и являющимися объектом злоупотребления. Кокаин и амфетамин—два препарата, злоупотребление которыми наиболее часто связано с припадками. Некоторые препараты, включая пенициллин, лидокаин, аминофиллин иизониазид, вызывают припадки при достижении токсической концентрации. Другие препараты, такие как бупропион и клозацин, снижают порог развития припадков и могут вызывать припадки у предрасположенных лиц. Токсикологическое исследование должно входить в комплекс обследований у всех пациентов с припадками. Припадки могут возникать и при внезапном прекращении приема алкоголя, барбитуратов или бензодиазепинов (в рамках синдрома отмены).
21. Что такое каналопатии? Вызывают ли они эпилепсию?
Каналопатия—это заболевание ионных каналов, обычно имеющее наследственную природу. Впервые каналопатии были описаны при нервно-мышечных заболеваниях (периодические параличи). Каналопатии могут быть также причиной эпилепсии или предрасполагать к ее развитию
22. Какие факторы предрасполагают к развитию эпилепсии после черепно-мозговой травмы?
При открытой проникающей черепно-мозговой травме, вызванной огнестрельным ранением, эпилепсия развивается более чем в половине случаев. При закрытой черепно-мозговой травме, например, в результате дорожно-транспортных происшествий или тупых повреждений, риск гораздо меньше (не более 5%). К факторам, которые предрасполагают к развитию эпилепсии после черепно-мозговой травмы относятся: развитие припадка в первые две недели после травмы, вдавленный перелом черепа, потеря сознания более чем на 24 часа, наличие контузионного очага, субдуральной гематомы или субарахноидального кровоизлияния, возраст старше 65 лет.
23. Нужно ли назначать противоэпилептические препараты после травмы для профилактики эпилепсии?
Не существует однозначного ответа на этот вопрос. Последние исследования, оценивающие эффективность фенитоина, позволили сделать вывод, что терапия целесообразна только на первой неделе после травмы. По последним данным, побочные эффекты фенитоина могут нанести вред пациенту с тяжелым повреждением мозга после травмы. Вальпроаты также оказались не эффективны в качестве метода профилактики припадков после травмы головы. В настоящее время не доказано, что какой-либо из противоэпилептических препаратов может предупреждать посттравматическую эпилепсию.
- Категория: Секреты неврологии
16. Какие системные физиологические изменения развиваются во время припадка?
Как при абсансах, так и при сложных парциальных припадках у пациента могут возникать разнообразные вегетативные изменения, в том числе изменения частоты пульса, профузное потоотделение, слюнотечение, расширение зрачка, недержание мочи. Наиболее драматические изменения отмечаются во время генерализованных тонико-клонических припадков: увеличиваются артериальное давление и частота пульса, появляются признаки вегетативной активации, возможны метаболический ацидоз, падение Р2 и увеличение РС2 (при апноэ во время тонической фазы), редко развиваются гиперкалиемия и рабдомиолиз. Затяжные тонико-клонические припадки могут иметь весьма серьезные последствия.
17. Какие физиологические изменения возникают в ЦНС во время припадка?
Во время припадка увеличиваются кровоток и утилизация глюкозы в головном мозге. Повышение активности нейронов сопровождается увеличением уровня лактата и снижением рН, изменением концентрации нейромедиаторов, повышением уровня внеклеточного палия и снижение уровня внеклеточного кальция. При генерализованных тонико-клонических припадках и большинстве сложных парциальных припадках происходит активация гипоталамуса и повышается уровень пролактина в крови. Этот признак может помочь отличить эпилептический припадок от неэпилептического (психогенного). В то же время уровень пролактина может повышаться и после обморока, следовательно, по этому признаку нельзя отличить припадки от синкопальных состояний.
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.