Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...

- Категория: Секреты эндокринологии
9. Что такое осмолярностъ и тоничность и как они влияют на перемещение воды?
Осмоляльность - это концентрация вещества в 1 л воды, деленная на его молекулярный вес. Тоничность это аффек i ивиая осмоляльность, или осмотическое давление, оказываемое растворенными частицами по одну из сторон клеточной мембраны. Поскольку Na и глюкоза частично присутствуют во внеклеточной жидкости, они представляют собой эффективные осмолиты и определяют нормальное осмотическое давление (тоничность) этой жидкости. Эффективными осмолитами являются также маннитол, сорбитол, глицерин и глицин. Мочевина свободно проходит через клеточные мембраны и равномерно распределяется в ОВ. Поэтому она влияет на осмоляльность, но не на тоничность той или иной водной среды, и является неэффективным осмолитом. Сдвиги в концентрации мочевины могут лишь кратковременно изменять осмотическое давление (тоничность). К неэффективным осмолитам относятся также этанол и метанол. Вода всегда перемещается через клеточные мембраны от более низкой осмолялыюсти к более высокой, уравнивая осмоляльность с обеих сторон. Таким образом, осмоляльность внутриклеточной жидкости всегда равна осмоляльности внеклеточной жидкости, т.е. плазмы (Посм).
10. По каким формулам рассчитывают осмоляльность и тоничность?
Осмолярность внеклеточной жидкости - 2 П^а+глюкоза/18+азот мочевины
крови/2,8.
Нормальная осмоляльность = 2(140)+90/18+14/2,8 = 280+5+5 = 290 мосм/кг.
Тоничность внеклеточной жидкости (эффективная осмолярность) = 2Пца + глюкоза/18.
Нормальная тоничность - 2(140)+90/18 = 280+5 = 285 мосм/кг.
В норме (при нормальных концентрациях Na, мочевины и глюкозы в плазме) •см колеблется в пределах 275-295 мосм/кг. Поправки на другие эффективные осмолиты составляют: маннитол/18, сорбитол/18 и глицерин/9, а на другие и фективные осмолиты - этанол/4,6 и метанол/3,2.
12. Как связана ПК с nNa и ОВ?
Хотя 98% К* локализуется внутри клеток, инфузия К+ увеличивает П]^а. Это происходит следующим образом. Вводимый при гипокалиемии К+ поступает в клетки. Сохранение электрической нейтральности внутриклеточной среды требует выхода Na* из клеток или поступления в них хлорида (С1). Повышенное содержание К+ и С1" увеличивает осмоляльность внутриклеточной среды, что влечет за собой перемещение воды из внеклеточного пространства во внутриклеточное. Оба эти механизма повышают Пка. Равные количества КС1 или NaCl, вводимые при гипокалиемии, в одинаковой степени увеличивают П^а. Таким образом, добавление КС1 к изотоническому раствору NaCl превращает его в гипертонический, и инфузия такого раствора может устранять гипонатриемию слишком быстро
- Категория: Секреты эндокринологии
5. Как регулируется распределение воды в организме?
За некоторыми исключениями (например, в восходящей части петли Генле и дистальных отделах нефрона) вода свободно проходит через клеточные мембраны под действием осмотического давления. Поскольку осмотическое давление определяется концентрацией растворенных веществ, лишенных способности свободно проникать через мембраны (таких, как Na), перераспределение воды между внутри- и внеклеточным пространствами меняет осмотическое давление этих пространств.
Водно-электролитный баланс зависит не только от перераспределения воды, но и от изменений ОВ, объема крови и ЭЦО. Понимание механизмов нарушения водного обмена требует четких представлений об изменении концентрации Na в плазме (Пыа)» осмотического давления плазмы (Посм) и ЭЦО.
6. Что такое ЭЦО?
ЭЦО - это объем жидкости в артериях, необходимый для поддержания нормального давления на барорецепторы в соответствии с данным уровнем сосудистого сопротивления. ЭЦО называют также аффективным артериальным объемом крови. Изменения ЭЦО, модулируя тонус барорецепторов, играют основную роль в регуляции водного обмена. Низкий ЭЦО сопровождается задержкой соли и воды в почках, тогда как высокий ЭЦО стимулирует потерю соли и воды через почки. В зависимости от потреблен им волы эти сдвиги могут становиться причиной тяжелой ги по натрием и и. Поддержание нормального ЭЦО обеспечивает циркуляторный гомеостаз.
7. Как барорецепторы регулируют объем жидкости в артериях?
Барорецепторы - основные структуры, воспринимающие изменения ЭЦО (рис. 25.2). Однако главная функция барорецепторов, расположенных главным образом в каротидном синусе, дуге аорты, предсердиях, легочных венах и приносящих почечных артериолах, заключается в поддержание нормального давления, а не объема. Такая локализация барорецепторов крайне важна, так как перфузия этих областей сказывается на активности трех главных регуляторов циркуляторного гомеостаза и ЭЦО: головного мозга, сердца и почек.
8. Как давление в сосудах, воспринимаемое барорецепторами, связано с ЭЦО и гипонатриемией?
В норме импульсация от барорецепторов оказывает тоническое ингибирующее действие на сосудосуживающий центр и секрецию натрийуретического гормона и одновременно постоянно стимулирует блуждающий нерв. Падение ЭЦО сопровождается снижением эффективного давления в сосудах (ЭДС), тонуса барорецепторов, тонического ингибирования и тонической стимуляции сосудодвигательных центров. Это приводит к сужению сосудов, учащению сердцебиений и повышению секреции ренина, альдостерона, ангиотензина II и АДГ. Секреция предсердного (ПНП) и мозгового натрийуретического пептида (МРП, продуцируемого предсердиями и желудочками сердца), а также уродилатина (ПНП-подобного гормона, продуцируемого почками), снижается. В результате увеличивается задержка Na и воды почками. При высоком потреблении свободной воды это может привести к гипона-триемии. Гипонатриемия развивается только в том случае, если количество потребляемой свободной воды превышает ее выделение. Снижение отношения ЭЦО/ЭДС способствует задержке воды, и для предотвращения гипонатриемии необходимо потреблять свободную воду. Венозная система через рецепторы растяжения в предсердиях оказывает аналогичное действие, но реагирует на изменения ЭЦО раньше артериальной.
- Категория: Секреты эндокринологии
1. Как распределяется вода в организме человека?
Распределение воды в организме зависит от возраста, пола, мышечной массы, телосложения и количества жира. По процентному содержанию воды ткани располагаются следующим образом: легкие, сердце и почки - 80%, скелетные мышцы и головной мозг - 75%, кожа и печень - 70%, кости - 20%, жировая ткань - 10%. Поэтому у людей с преобладанием мышечной ткани над жировой количество воды в организме больше. У худых людей, как правило, также меньше жира и больше воды. У мужчин на воду приходится 60%, а у женщин - 50% массы тела. У пожилых людей больше жира и меньше мышц. В среднем, в организме мужчин и женщин старше 60 лет содержится соответственно 50% и 45% воды (табл. 25.1). Обычно общее содержание воды в организме сравнивают с таковым у мужчины весом 70 кг и ростом 175 см, у которого оно составляет 60% массы тела.
Содержание воды в процентах от массы тела
|
Новорожденные |
Мужчины |
Женщины |
|
|
Худое |
80 |
65 |
55 |
|
Среднее |
70 |
60 |
50 |
|
65 |
55 |
45 |
2. Где содержится вода в организме?
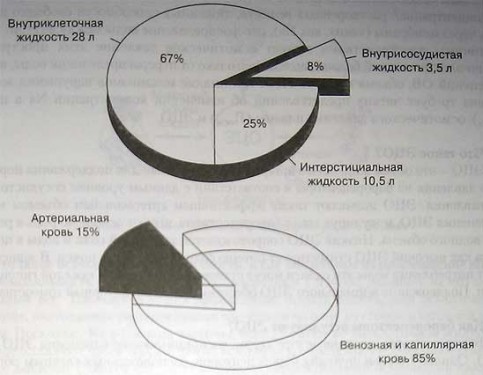
Общая вода (ОВ) включает внутриклеточную и внеклеточную жидкость. При ОВ = 60% массы тела, на долю внутриклеточной жидкости приходится 40%, а на долю внеклеточной - 20% массы тела. Внеклеточная жидкость состоит из ин-терстициальной (15%) и внутрисосудистой (5%) жидкости. Таким образом, у мужчины весом 70 кг с ОВ = 42 л количество внутриклеточной жидкости = 28 л, а вне* клеточной = 14 л; на долю интерстициальной жидкости приходится 10,5 л, а на долю внутрисосудистой (плазмы) - 3,5 л. Следовательно, внутриклеточная жидкость составляет 2/3, а внеклеточная - лишь 1/3 ОВ. Одну четверть внеклеточной жидкости составляет внутрисосудистая (плазма) и 3/4 - интерстициальная жидкость. Относительно небольшой объем плазмы является объектом жесткого контроля, обеспечивающего поддержание артериального давления и препятствующего развитию гиповолемии и отеков. В норме плазма на 93% состоит из воды и на 7% - из белков и липидов. Объем циркулирующей крови (ОЦК) составляет лишь малую часть объема внеклеточной жидкости, причем на долю артериальной крови приходится только 15% ОЦК. Хотя объем артериальной крови и невелик, именно он играет наибольшую роль в регуляции кровообращения и предотвращений сдвигов в водном обмене.
3. Что такое третье пространство, и какова его роль?
Вода третьего пространства формируется транспортными механизмами клеток и находится в различных протоках и полостях тела. Она состоит из спинномозговой жидкости (СМЖ), водянистой влаги глаз, секретов в потовые, слюнные и слезные железы, поджелудочную железу, печень, желчный пузырь, желудочно-кишечный тракт и дыхательные пути, а также из жидкости перитонеальной, плевральной и синовиальных полостей.
4. Объясните значение воды третьего пространства.
Вода третьего пространства переносит вещества, выделяемые клетками, в места, где они проявляют ферментативную активность или служат смазочным материалом. В норме ее количество очень невелико (1,5% веса тела). Увеличение или уменьшение ее количества может нарушать функцию органов. Расширение третьего пространства сопровождается снижением эффективного циркулирующего объема (ЭЦО), стимуляцией секреции антидиуретического гормона (АДГ) и альдостерона, увеличением задержки соли и воды в организме и гипонатриемией.
- Категория: Секреты эндокринологии
26. Почему при синдроме Кушинга не следует сразу удалять надпочечники?
Во-первых, сама операция сложна и сопряжена с травмой многих органов. Это обусловило использование лапароскопической адреналэктомии, которая легче переносится больными. Кроме того, после удаления надпочечников больной должен пожизненно принимать экзогенные глюко- и минералокортикоиды. Однако основная опасность такого подхода развитие (иногда через годы) синдрома Нельсона, который наблюдается почти у 30% больных, перенесших адреналэкто-мию. Синдром Нельсона обусловлен ростом агрессивной опухоли из кортикотрофов гипофиза.
27. Каковы диагностические и терапевтические возможности при АКТГ-независимом (надпочечниковом) синдроме Кушинга?
АКТГ-независимый синдром Кушинга обычно обусловлен аденомой или раком надпочечников. Убедившись в подавляемости секреции АКТГ дексаметазоном, следует провести КТ надпочечников. При этом почти всегда выявляется объемное образование, и больного готовят к операции. Операция показана даже при злокачественных опухолях надпочечников, так как уменьшает размеры опухоли и смягчает метаболические последствия гиперкортизолемии. При редкой форме синдрома Кушинга, обусловленного множественной узелковой гиперплазией надпочечников, необходима консультация опытного эндокринолога.
28. Что происходит с гипоталамо-гипофизарно-надпочечниковой системой успешного удаления АКТГ-секретирующей аденомы гипофиза или кортисекретирующей аденомы надпочечников?
Активность этой системы подавлена, и больного развивается надпочечник недостаточность. Поэтому в течение долгого времени после операции необход принимать экзогенные глюкокортикоиды, постепенно уменьшая их дозы.
29. Каков наиболее вероятный диагноз у больного со всеми признаками синдрома Кушинга, но низким уровнем кортизола в моче и сыворотке?
В этом случае больной, по всей вероятности, тайно или по ошибке принимает глюкокортикоиды, которые обусловливают клиническую картину гиперкортизолемии, но не выявляются методами определения кортизола. Следует выяснить, имеет ли больной доступ к соответствующим препаратам, и использовать специальные методы определения различных синтетических глюкокортикоидов.
30. Возможно ли развитие синдрома Кушинга при опухолевой секреции КРГ?
Да. Иногда при операции по поводу предполагаемой кортикотропиномы обнаруживается не аденома, а гиперплазия кортиксггрофов. По крайней мере, некоторые из этих случаев обусловлены эктопической продукцией КРГ карциноидом легких, кишечника или других органов. Поэтому при синдроме Кушинга и гиперплазии корти-котрофофов необходимо определять уровень КРГ в сыворотке, и если он повышен, -тщательней искать возможные эктопические источники КРГ.
- Категория: Секреты эндокринологии
2. Какие исследования проводят на III этапе диагностики синдрома Кушинга?
Аномальные результаты МРТ указывают на существование кортихотролиномы вероятностью 90%. Поэтому некоторые врачи сразу рекомендуют хирургическую операцию на гипофизе. Однако для большей уверенности можно определить уровень АКТГ в пробах крови, взятых одновременно из обоих каменистых синусов, куда оттекает кровь из гипофиза. Катетеры в синусы проводят через бедренную вену. Уровень АКТГ в крови из каменистого синуса, значительно превышающий его уровень в периферической крови, однозначно указывает на усиленную секрецию этого гормона именно гипофизом. Отсутствие градиента концентраций АКТГ резко повышает вероятность эктопической его секреции какой-либо опухолью иной локализации. Надежность метода возрастает, если уровень АКТГ определяют после стимуляции КРГ. Двусторонняя катетеризация нижних каменистых синусов должна выполняться опытными рентгенологами в специализированных медицинских центрах.
23. Градиент уровней АКТГ между кровью нижних каменистых синусов и периферической кровью отсутствует. Что делать дальше?
Начинайте поиск карциноидной опухоли. Поскольку наиболее вероятной ее локализацией являются легкие, следует провести КТ или МРТ легких. При отрицательных результатах исследуют органы брюшной полости, так как опухоли могут локализоваться также в поджелудочной железе, кишечнике и надпочечниках.
24. Выявлен значительный градиент уровней АКТГ между кровью из нижних каменистых синусов и периферической кровью. Что делать дальше?
В этих случаях показана транссфеноидальная хирургическая операция, которую должен выполнять опытный нейрохирург, умеющий обнаруживать даже небольшие аденомы гипофиза. Данные об уровнях АКТГ в крови правого и левого каменистого синуса, полученные до операции, помогают выяснить сторону локализации опухоли, хотя и не обладают стопроцентной надежностью.
25. Что делать, если операция не привела к излечению?
Если транссфеноидальная операция не привела к излечению болезни Кушинга, необходимо использовать альтернативные методы терапии, поскольку сохранение гиперкортизолемии увеличивает риск заболеваемости и смерти больного. Ни один из таких методов не является идеальным. Возможна повторная операция, лучевая терапия, медикаментозная блокада синтеза кортизола и/или двусторонняя адренал-эктомия. Решение требует консультации опытного эндокринолога.
КЛЮЧЕВЫЕ ПОЛОЖЕНИЯ: СИНДРОМ КУШИНГА
- Клинические проявления синдрома Кушинга могут быть незначительными и неспецифичными.
- У многих лиц с внешностью и жалобами, соответствующими синдрому Кушинга, этот синдром не самом деле отсутствует.
- Диагностировать синдром Кушинга по данным обычных биохимических исследований трудно; для подтверждения диагнозе часто приходится проводить более сложные исследования.
- Причиной синдрома Кушинге в большинстве случаев является небольшая АКТГ-продуцирующая опухоль гипофизе
- При кослгикотропинсмах показана хирургическая операция, выполняемая опытным нейрохирургом, поскольку ни один другой метод лечения не является идеальным.
- Категория: Секреты эндокринологии
17. Уровень АКТГ нормальный. Ошибочно ли подозрение на синдром Кушинга?
Нет. Нормальный или слегка повышенный уровень АКТГ часто имеет место при АКТГ-секретируюшпх аденомах гипофиза. Более значительное повышение его уровня характерно для эктопической секреции АКТГ, хотя при небольших карцино-идных опухолях уровень АКТГ также может быть нормальным или лишь слегка повышенным. Напротив, для опухоли надпочечников характерен низкий уровень.
18. Как относиться к двухдневной пробе с низкой дозой дексаметазона и пробе с высокой его дозой, применяемым в дифференциальной диагностике синдрома Кушинга?
Двухдневная супрессивная проба с низкой дозой дексаметазона и проба с высокой его дозой раньше широко использовались для дифференциальной диагностики болезни Кушинга (АКТГ-зависимой), эктопического АКТГ-синдрома и синдрома Кушинга (АКТГ-независимого). Эти пробы проводят и до сих пор, но их результаты зачастую сомнительны, а частота ложноположительных и ложноотрицательных результатов довольно высока. Поэтому многие эндокринологии отказываются от проведения таких проб, используя вместо них определение АКТГ точными методами, ночную супрессивную пробу с высокой дозой дексаметазона, стимуляционную пробу с КРГ и отбор проб крови из нижних каменистых синусов.
19. Каков следующий этап исследований после установления диагноза АКТГ-зависимого синдрома Кушинга?
Поскольку избыточная секреции АКТГ наиболее часто обусловливается опухолью гипофиза, на следующем этапе используют лучевые методы визуализации опухоли. Наилучшим методом является МРТ высокого разрешения с тонкими послойными срезами гипофиза. На этом этапе проводят также рентгенографию грудной клетки, которая позволяет обнаружить крупные карциноидные опухоли.
20. Следует ли искать карциноидную опухоль у больного с АКТГ-зависимым синдромом Кушинга в случае нормальных результатов МРТ гипофиза?
Не сразу. Не менее, чем в половине случаев доказанной болезни Кушинга (опухолей гипофиза), МРТ или КТ дают отрицательные результаты, поскольку кортико-тропиномы зачастую слишком малы, чтобы их можно было обнаружить этими методами.
21. При МРТ гипофиза в боковой его части выявлена 3-мм зона пониженной плотности. Пора ли обращаться к нейрохирургу?
Опять же, не сразу. Участки сниженной плотности обнаруживаются и у многих здоровых людей, и они необязательно указывают на опухоль гипофиза. Вероятность наличия опухоли гипофиза в таких случаях велика, но не стопроцентна. Результаты МРТ доказывают существование болезни Кушинга только при крупных размерах опухоли.
- Категория: Секреты эндокринологии
12. Какие исследования показаны в случае подозрения на синдром Кушинга у больной с ожирением, артериальной гипертонией, нарушением менструального цикла, депрессией и гирсутизмом?
Чаще всего проводят короткую супрессивную пробу с дексаметазоном. В 11 часов вечера больная принимает 1 мг дексаметазона, а в 8 часов следующего утра (натощак) берут кровь для определения уровня кортизола в сыворотке. У здоровых лиц в отсутствие стресса дексаметазон (активный глюкокортикоид, не мешающий определению кортизола) подавляет продукцию КРГ, АКТГ и кортизола. У больных с любой формой синдрома Кушинга продукция кортизола не снижается (его уровень в сыворотке остается выше 5 мкг%).
13. Можно ли диагностировать синдром Кушинга, если после пробы с 1 мг дексаметазона уровень кортизола в сыворотке составляет 12 мкг%?
К сожалению, ночная супрессивная проба с низкой дозой дексаметазона недостаточно надежна. Иногда при болезни Кушинга, как и в норме, уровень кортизола снижается, а отсутствие его снижения наблюдается у многих лиц и без этого синдрома. Острые или хронические заболевания, депрессия и алкоголизм (как и любой стресс) активируют гипоталамо-гипофизарно-надпочечниковую систему, обусловливая ее резистентность к супрессии дексаметазоном. Учитывая редкость синдрома Кушинга, неподавляемый уровень кортизола в сыворотке, скорее всего, является ложноположительным результатом пробы. Более надежные данные можно получить, определяя суточную экскрецию свободного кортизола с мочой.
14. Можно ли диагностировать синдром Кушинга при повышенной суточной экскреции кортизола и положительном результате короткой супрессивной пробы с 1 мг дексаметазона?
Исключить синдром Кушинга в этом случае невозможно. Однако не исключаются и другие причины имеющейся симптоматики и повышенной продукции кортизола. Отличить легкий или средней тяжести синдром Кушинга от стрессорной гипер-кортизолемии очень трудно, особенно у больных с тяжелыми соматическими или психическими заболеваниями. Диагноз в таких случаях зависит от клинических особенностей и степени повышения уровня кортизола. Если у больных в отсутствие тяжелого стресса уровень свободного кортизола в суточной моче превышает норму более, чем в 3 раза, то это обычно является диагностическим признаком истинного синдрома Кушинга. При меньшем повышении суточной экскреции свободного кортизола могут потребоваться дополнительные исследования.
5. Как разрешить сомнения в наличии синдрома Кушинга?
Какое исследование дает наиболее точный ответ - вопрос спорный. Диагноз чаще всего подтверждают отсутствием суточного ритма колебаний уровня кортизола лазме и результатами пробы с дексаметазоном и КРГ. Эти исследования должны проводиться опытным эндокринологом, так как неправильное их проведение может исказить резул ьтаты.
16. Повышенный уровень кортизола в ночные часы и аномальные результаты пробы с дексаметазоном и КРГ убеждают в наличии синдрома Кушинга. Что делать дальше?
Убедившись в наличии синдрома Кушинга на основании биохимических исследований, необходимо выяснить, является ли он АКТГ-зависимым (рис. 24.2). С этой целью определяют уровень АКТГ в плазме. Учитывая колебания этого уровня, его определения следует проводить многократно.
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.