Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...

- Категория: ИВЛ
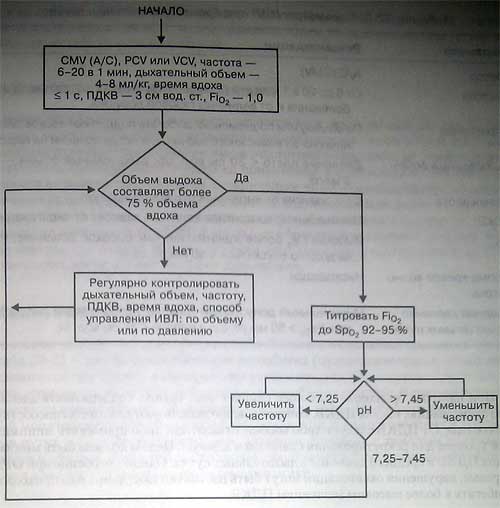
Наличие бронхоплеврального свища или другого поражения, сопровождающего экстраальвеолярным скоплением воздуха, само по себе не является показанием к применению ИВЛ. Однако его присутствие как таковое повышает вероятность возникновения нарушений газообмена. Показаниями к ИВЛ в этой клинической ситуации являются апноэ, острая дыхательная недостаточность, угроза развития острой дыхательной недостаточности и дефицит оксигенации (табл. 22-1).
Показания к ИВЛ при бронхоплевральном свище
Бронхоплевральный свищ сам по себе не является показанием к ИВЛ, но может стать таковым в сочетании со следующими обстоятельствами:
- Апноэ
- Острая дыхательная недостаточность
- Угроза острой дыхательной недостаточности
- Дефицит оксигенации
Алгоритм проведения искусственной вентиляции легких при наличии бронхоплеврального свища
Параметры вентиляции
Выбор стартовых параметров вентиляции направлен на снижение транспульмональ-ного давления. Так, должны быть минимизированы давление плато, среднее давление в дыхательных путях и ПДКВ. Следует добиваться такого паттерна дыхания, при котором утечка газа через бронхоплевральный свищ становилась бы минимальной, а состояние газообмена оставалось бы удовлетворительным. В этих условиях ИВЛ, управляемая по давлению, обеспечивает полный контроль пикового альвеолярного давления. Однако вентиляция этого типа может сопровождаться возрастанием утечки воздуха через свищ из-за того, что альвеолярное давление на протяжении фазы вдоха остается высоким. Из двух принципов управления — по давлению или по объему — предпочтение в каждом конкретном случае отдается тому, который позволяет минимизировать утечку дыхательного газа через свищ.
Некоторым больным приходится вводить миорелаксанты для того, чтобы обеспечить минимальный поток газа через свищ при сохранении адекватной работ-сердца и легких. Вопрос о допустимости спонтанного дыхания решается в зависимости от тяжести основного патологического процесса, гемодинамических показателей и параметров газообмена на фоне самостоятельного дыхания. Поддержку вдохов давлением следует использовать с осторожностью. При поддержке давлением вдох прекращается, когда скорость потока снижается до заранее установленного уровня. Если поток газа через свищ превышает этот уровень, то респиратор при проведении поддержки давлением не сможет своевременно переключаться с вдоха на выдох. Более того, аспирация газа через дренажную трубку может сопровождаться ложным срабатыванием триггера вдоха.
В некоторых случаях приходится прибегать к пермиссивной гиперкапнии и допускать снижение артериальной оксигенации (но Ра02 > 50 мм рт. ст.). Это особенно актуально при лечении пациентов с ОРДС, ХОБЛ или травмой. Частоту дыхания устанавливают достаточной для адекватной элиминации двуокиси углерода, но при этом сводящей к минимуму ауто-ПДКВ и объем утечки газа через свищ. В зависимости от выраженности и тяжести основного заболевания частота дыхания может быть снижена до 6 в 1 мин или повышена до 20 в 1 мин.
При наличии бронхоплеврального свища очень трудно поддерживать адекватную оксигенац и ю, так как ПДКВ, которое обычно используют для этого, способствует утечке газа. От ПДКВ следует либо вообще отказаться, либо применять минимальный уровень для рекрутирования спавшихся альвеол. Целью должна быть минимизация ПДКВ и среднего давления в дыхательных путях. Однако, особенно при ОРДС и травме, нарушения оксигенации могут быть настолько тяжелыми, что приходится прибегать к более высоким значениям ПДКВ.
- Категория: ИВЛ
ЦЕЛИ
- Описать патологическую физиологию бронхоплеврального свища.
- Перечислить способы уменьшения утечки газа.
- Обсудить особенности ИВЛ у больных с бронхоплевральным свищом.
ВВЕДЕНИЕ
Баротравма или волютравма легкого проявляется развитием пневмоторакса, подкожной эмфиземы, пневмомедиастинума, пневмоперикарда и других форм скопления внеальвеолярного газа в организме. Бронхоплевральный свищ — это постоянное сообщение между легким и плевральной полостью, через которое воздух непрерывно или во время вдохов сбрасывается по дренажной трубке из плевральной полости. Баротравма чаще всего возникает у пациентов с травмами, ОРДС, ХОБЛ и бронхиальной астмой. Хотя при правильном лечении внеальвеолярное скопление воздуха и бронхоплевральный свищ не угрожают жизни больного, они, тем не менее, существенно затрудняют проведение ИВЛ.
Патогенез
Появление в организме экстраальвеолярного газа может произойти в результате травмы, хирургических манипуляций и катетеризации сосудов. При ИВЛ экстраальвеолярный газ возникает в результате разрыва альвеол, поступления воздуха под оболочки бронхиальных сосудов и далее — в плевральную полость. Условием образования экстраальвеолярного скопления газа является наличие легочного заболевания, высокого да lvi спич на вдохе и избыточного растяжения легочной ткани. Экстраальвеолярный воздух чаще всего обнаруживается у больных с ХОБЛ и ОРДС и, особенно, при некротиэирующей пневмонии. Чтобы снизить риск разрыва альвеолярной ткани, следует избегать возникновения ауто-ПДКВ и поддерживать пиковое альвеолярное давление не выше 30 см вод. ст.
Способы уменьшения утечки воздуха
Пневмоторакс на фоне ИВЛ требует дренирования плевральной полости с последующей активной аспирацией воздуха. Сочетание отрицательного внутриплеврального давления в результате активного дренирования (- 20 см вод. ст.) и положительного, давления, создаваемого респиратором, приводит к возникновению высокого транс-пульмонального градиента давления и может способствовать возникновению бронхоплеврального свища. Поток газа через свищ определяется величиной и длительностью существования транспульмонального градиента давления. Идеальная тактика при проведении ИВЛ заключается в следующем: минимизировать показатели давления (пиковое инспираторное давление, давление плато, ПДКВ и среднее альвеолярное давление) и продолжительность вдоха, а также активно аспирировать газ из плевральной полости, чтобы не допускать его накопления. Некоторые клиницисты рекомендуют раздельную вентиляцию легких или высокочастотную ИВЛ. Другие считают, что проблему можно ревдить манипуляциями с системой активной аспирации газа из плевральной полости. Двумя другими методами минимизации утечки являются закрытие дренажной трубки в фазе вдоха и поддержание внутри-плеврального давления, равного ПДКВ. В единичных публикациях, посвященных этим приемам, действительно, сообщается об уменьшении утечки, однако возникающее при этом коллабирование легкого не позволяет считать данные способы успешными.
Хотя, по возможности, следует всячески уменьшать объем утечки воздуха через бронхоплевральный свищ, надо помнить, что через него происходит элиминация двуокиси углерода. Концентрация С2 в газе, поступающем из свища, может быть равн таковой в интубационной трубке. В большинстве случаев свищ не закрывается, пока не разрешается основное заболевание. Наличие бронхоплеврального свища — весьма зловещий симптом. Однако больные умирают не от свища, а с ним.
- Категория: ИВЛ
При ожоговом поражении умеренной тяжести восстановление самостоятельного дыхания может быть осуществлено в ранние сроки и быстро. Для некоторых больных этого профиля поддержание проходимости дыхательных путей оказывается важнее респираторной поддержки. У больных с поражениями верхних дыхательных путей перед экстубацией необходим тщательный осмотр верхних дыхательных путей, желательное применением бронхоскопа. При тяжелых ожогах, осложненных ОРДС, легочной инфекцией и сепсисом, может потребоваться длительная ИВЛ.
В некоторых случаях восстановление самостоятельного дыхания может потребовать много труда и времени, особенно у больных с полиорганной недостаточности и дефицитом питания. Таким пациентам требуются неоднократные пробные отключения от респиратора, чтобы оценить их способность обходиться без вентиляционной поддержки. Если больного не удается отключить от респиратора, следует сосредоточиться на лечении ожоговых поражений и сопутствующих заболеваний, терапии бронходилататорами, гигиене бронхиального дерева, адекватном питании, а также приступить к тренировкам и укреплению дыхательных мышц.
ПУНКТЫ ДЛЯ ЗАПОМИНАНИЯ
- Для больных с ожогами и ингаляционными поражениями дымом характерны дыхательные осложнения.
- Причиной ригидности грудной стенки могут быть ожоги груди.
- Термические поражения обычно локализуются в верхних дыхательных путях, но иногда встречаются и в нижних отделах дыхательного тракта.
- Вдыхание дыма может вызвать бронхоспазм и усиление бронхиальной секреции.
- Вдыхание дыма может привести к развитию ОРДС.
- Отравление окисью углерода является самой частой причиной смерти больных с ингаляционными поражениями от вдыхания дыма.
- Дыхание чистым кислородом является необходимым условием лечения отравлений окисью углерода; полезной может оказаться и гипербарическая оке и генация.
- Дыхательные потребности больного с ожогом могут быть высокими вследствие гиперметаболизма.
- Ригидность грудной стенки, снижение растяжимости легких и повышение сопротивления дыхательных путей затрудняют проведение ИВЛ у больных с ожогами и ингаляционными поражениями.
- Категория: ИВЛ
Показания
Хотя многие из этих больных нуждаются в ИВЛ, в некоторых случаях первоочередными задачами оказываются санация дыхательных путей и ингаляция 100 %-м кислорода. Например, для больных с отравлением окисью углерода и сохраненным рубцов самостоятельным дыханием кислородотерапия бывает важнее, чем ИВЛ. Более того, у таких больных проведение ИВЛ без подачи чистого кислорода может закончиться летальным исходом. Точно так же больные с обструкцией верхних дыхательных путей вследствие ингаляции дыма или ожога могут нуждаться в интубации трахеи, но не в вентиляционной поддержке.
Параметры вентиляции
В начале лечения часто требуется полная вентиляционная поддержка, которую обеспечивают методом CMV (А/С). У ожоговых больных поддержка вдохов давлением не должна быть стартовым методом. Многим больным при проведении ИВЛ требуется седация и миорелаксация, и это особенно верно в отношении пациентов со сниженной растяжимостью грудной стенки. В некоторых ожоговых центрах применяют высокочастотную ИВЛ, но пока нет достаточных данных о том, что этот способ обладает преимуществами по сравнению с общепринятыми методами.
Оксигенация зависит от Fi02, среднего давления в дыхательных путях и от выра-енности дисфункции легких. При отравлении окисью углерода больной должен дышать 100 %-м кислородом до тех пор, пока уровень карбоксигемоглобина не снизится до 10 %. Если отравления угарным газом нет, то FiQ2 титруют по целевому уровню оксигенации, опираясь на показатели пульсоксиметрии и газового состава артериальной крови. Обычно достаточным является уровень ПДКВ 5 см вод. ст. ОРД С у ожоговых больных лечат по тем же правилам, что и ОРД С любой другой этиологии.
Можно применять ИВЛ — как управляемую по давлению, так и управляемую по объему. Давление плато не должно превышать 30 см вод. ст. Однако у больных с ограниченной растяжимостью грудной стенки можно использовать более высокое давление плато. Если функция легких относительно сохранна, то дыхательный объем может быть равен 8—12 мл/кг. При ОРД С следует использовать дыхательный объем 4-8 мл/кг при давлении плато ниже 30 см вод. ст., если нет ригидности грудной 1ШИ ки. Стартовая частота дыхания должна быть 15-20 циклов в 1 мин; ее можно увеличить, если требуется снизить PaGo2* Если вследствие увеличенного сопротивления дыхательных путей нарастает ауто-ПДКВ, то следует уменьшить частоту вентиляции. У многих больных с ожогами развивается гиперметаболическое состояние, поэтому для адекватной элиминации С2 и поддержания нормального РаСо2 необходим высокий минутный объем вентиляции, что, в свою очередь, делает весьма вероятным возникновение ауто-ПДКВ. Пермиссивная гиперкапния удовлетворительно переносится большинством подобных больных, и ее следует предпочесть как увеличению частоты дыхательных циклов, вызывающему рост ауто-ПДКВ, так и повышению среднего давления в дыхательных путях, способному привести к повреждению легких.
Мониторинг
Мониторинг при проведении ИВЛ у больных с ожогами не имеет каких-либо существенных особенностей (табл. 21-6). При высоком уровне карбоксигемоглобина в крови применение пульсоксиметрии не имеет смысла. При большом минутном объеме вентиляции следует регулярно контролировать величину ауто-ПДКВ. Подвижность грудной стенки, а значит, и растяжимость респираторной системы может быть снижена при ожогах и образовании рубцов. Вероятность развития бронхоспазма и возникновения ауто-ПДКВ оказывается значительно выше у больных с сопутствующей гилерреактивностыо бронхов. При избыточном образовании слизи требуется частое удаление ее катетером или через бронхоскоп. Следует избегать физиотерапевтических процедур на грудной клетке, так как они могут усилить боль и повысить уровень метаболизма. Частой проблемой у таких больных является перегрузка жидкостью, способная привести к внутрилегочному шунту и снижению растяжимости легких'Так как у больных с ожогами повышен катаболизм, им необходимо полноценное питание, способствующее быстрому восстановлению самостоятельного дыхания и выздоровлению. Длительная обездвиженность ожоговых больных является фактором, повышающим риск развития тромбоэмболии легочной артерии и легочной инфекции.
Мониторинг при проведении ИВЛ у больных с ожогами и ингаляционными поражениями
- Ауто-ПДКВ
- Пиковое давление, давление плато и среднее давление в дыхательных путях
- Сопротивление дыхательных путей и растяжимость дыхательной системы
- Газовый состав артериальной крови
- Пульсоксиметрия, если концентрация карбоксигемоглобина в крови ниже 5 %
- Контроль водного баланса
- Давление заполнения сердца (центральное венозное давление) утриционный статус и уровень метаболизма
- Категория: ИВЛ
Ингаляционные поражения усугубляют тяжесть состояния больного и повышают летальность. Их можно разделить на термические, паренхиматозные и системные токсические. Клинические предикторы прогноза при ингаляционном поражении дыхательных путей перечислены в табл.
Термические поражения
В связи с низкой теплоемкостью сухого воздуха термические поражения нижних дыхательных путей встречаются редко. Однако вдыхание горячего пара и образующихся при взрыве газов может вызвать повреждение и нижних отделов дыхательного тракта. Тем не менее гермйческиё поражения, как правило, ограничены верхними дыхательными путями, эффективно охлаждающими горячий газ перед тем как он достигает нижних отделов. Ожоги верхних дыхательных путей проявляются ларинго-спазмом, отеком гортани и голосовых связок и пои мшенной продукцией слизи. Диагноз термического поражения ставят при осмотре верхних дыхательных путей, нередко с применением бронхоскопа.
Осложнения термических ингаляционных поражений верхних дыхательных путей обычно проявляются в течение 21 18 ч, В эти*случаях всегда существует риск полной обструкции дыхательных путей, поэтому при появлении первых симптомов необходима интубаций трахей. Многим из Э1 i fx больных показано также проведение ИВЛ вследствие сопутствующих тяжелых поражений.' Однако некоторые больные Не нуждаются в ИВЛ и способны дышать самостоятельно, если пнтубашюнная трубка замещает собой пораженный обструкцией участок дыхательных путей. Если не присоединяется дыхательная недостаточность, то этих больных через Несколько дней можно экстубировать при условии значительного или полного регрессирования отека верхних дыхательных путей. Перед экстубацией необходимо выполнить бронхоскопическое исследование, чтобы оценить вероятность обструкции дыхательных путей после удаления интубационной трубки. При термических поражениях дыхательных путей главной задачей является поддержание их проходимости; следует следить за чистотой просвета эндотрахеальной трубки. Фиксация трубки может быть затруднена у больных с ожогами лица, в этих случаях приходится проявлять определенную изобретательность, чтобы не допустить случайной экстубации.
Клинические предикторы прогноза при ингаляционном поражении дыхательных путей
- - Обстоятельства получения ожога: закрытое помещение или замкнутое пространство, бессознательное состояние пострадавшего, вдыхание ядовитых газов
- - Ожоги лица и шеи
- - Присутствие сажи в мокроте
- - Респираторные симптомы: охриплость голоса, боль в горле, кашель, одышка, боль в груди, кровохарканье
Объективные признаки: воспаление и ожог глотки, стридор, тахипноэ, цианоз, патологические дыхательные шумы (сухие и влажные хрипы, стридор).
Токсичность окиси углерода определяется ее чрезвычайно высоким сродством к гемоглобину в соединении с которым она образует карбоксигемогло* бин. Карбоксигемоглобин — стойкое вещество, не способное переносить кислород — подавляет высвобождение кислорода из оксигемоглобина (сдвиг влево кривой диссоциации оксигемоглобина). Клинически отравление окисью углерода проявляется гипоксией (табл. 21-3). Диагностика основана на субъективных и объективных симптомах, а также на определении уровня карбоксигемоглобина в крови. Необходимо измерять насыщение гемоглобина кислородом и концентрацию карбоксигемоглобина. Для газового состава артериальной крови характерны нормальное или повышенное напряжение кислорода, признаки гипервентиляции и ацидоза. Смерть, как правило, наступает вскоре пледе вдыхания окиси углерода. У больных, переживших отравление угарным газом, симптоматика может сохраняться на протяжении долгого времени, а улучшения состояния могут чередоваться с ухудшениями.
Лечение при отравлении окисью углерода заключается в дыхании кислородом. Время ее полувыведения из организма при дыхании атмосферным воздухом составляет 4-5 ч. при дыхании 100 %-м кислородом — 45-60 мин, а в условиях гипербарической оксигенации (3 атм) — 20-30 мин. Таким образом, обязательным условием лечения отравления угарным газом является дыхание стопроцентным кислородом. Если имеется возможность применения гипербарической оксигенации, ею следует воспользоваться, хотя мнения о целесообразности этой процедуры противоречивы. Гипер-баричесая оксигенация может быть показана больным, у которых на фоне низкого содержания карбоксигемоглобина в крови длительно сохраняется неврологическая симптоматика. При угнетении сознания и выраженной неврологической симптоматике возникает необходимость в регулярнаой санации дыхательных путей и ИВЛ.
- Категория: ИВЛ
ЦЕЛИ
- Описать изменения дыхания при ожогах тела и дыхательных путей. Обсудить вопросы, связанные с повреждением дыхательных путей вследствие ингаляционного поражения.
- Рассмотреть лечение отравления окисью углерода.
- Обсудить показания к ИВЛ, стартовые параметры вентиляции, мониторинг и методы восстановления дыхания у больных с ожогами кожи и ингаляционными поражениями дыхательных путей.
ВВЕДЕНИЕ
Респираторные осложнения у больных с ожогами встречаются достаточно часто дыхательная недостаточность нередко становится причиной смерти. Легочны осложнения могут развиться на разных этапах течения и терапии ожоговой болезни (табл.) и часто бывают обусловлены ингаляционными поражениями, но могут иметь место и у больных с ожогами тела без сопутствующего ожога дыхательных путей. Показанием к ИВЛ у больного с ожогами обычно является дыхательная недостаточность.
ОБЗОР
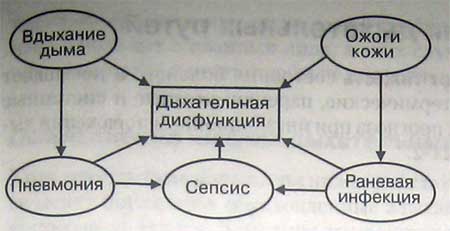
У больных с обширными ожогами кожи нередко развиваются дыхательные осложнения. У таких больных часто имеются также ожоги дыхательных путей и другие ингаляционные поражения, значительно отягчающие прогноз. Однако дыхательная недостаточность и показания к применению ИВЛ могут возникнуть и при отсутствии ингаляционных поражений. Известно, что ожоги тела часто сочетаются с вдыханием дыма (рис.). Лечение и устранение боли — важные аспекты терапии ожогов, но это может привести к угнетению дыхания. У больных с ожогами кожи проведение адекватной инфузионной терапии сопряжено с большими сложностями, так как у них обычно имеется перегрузка жидкостью и снижена растяжимость легких.
Часто присоединяется сепсис, на фоне которого развивается дыхательная недостаточность, обусловленная ОРДС. Для ожоговых больных характерен гиперметаболизм, при котором повышается нагрузка на дыхательную систему, что может привести к дыхательной недостаточности вследствие утомления дыхательных мышц.
Дыхательная дисфункция -основное следствие вдыхания дыма и ожогов кожи
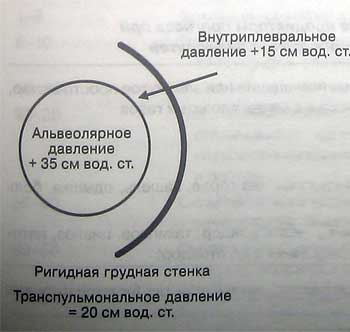
При глубоком ожоге всей поверхности груди может возникнуть тяжелая рестрикция, обычно приводящая к дыхательной недостаточности и, кроме того, затрудняющая проведение ИВЛ. В такой ситуации может потребоваться приложение высокого давления, что, как правило, не сопряжено с возрастанием риска перерастяжения легких, так как рост транспульмонального давления ограничивается малой растяжимостью грудной стенки (рис.). Массивное рубцевание и образование струпа также ограничивают подвижность грудной стенки, что может значительно затруднить восстановление самостоятельного дыхания. Однако раннее иссечение обожженных тканей, которое широко практикуется в настоящее время, снижает в поел еду ю-щем необходимость в рассечении рубцов с целью увеличения подвижности и растяжимости грудной стенки.
Влияние ригидности грудной стенки на транспульмональное давление
Влияние ригидности грудной стенки ш транспульмональное давление. Если грудная стенкг становится ригидной, нарастает внутриплевральное давление. Транспульмональное давление (разница между давлением внутри и вне альвеол) будет низким даже при нарастании давления в плевральной полости. Таким образом, при ригидности грудной стенки снижается риск перерастяжения и травмы на фоне ИВЛ. Более того, в этой ситуации давление плато менее адекватно отражает степень растяжение альвеол.
- Категория: ИВЛ
Мониторинг
ИВЛ на фоне бронхиальной астмы с чрезмерно высокими уровнями ауто-ПДКВ и пикового альвеолярного давления нередко осложняется баротравмой. Необходимо регулярно проводить врачебный осмотр и выполнять рентгенографию грудной клетки (табл. 20-3). При каждой регистрации состояния системы больной-респиратор необходимо фиксировать значения пикового альвеолярного давления, дыхательного объема и ауто-ПДКВ, чтобы прослеживать тенденции в изменениях состояния. Полезна также пульсоксиметрия, так как состояние больного астмой склонно к резким и значительным колебаниям. Периодически необходимо контролировать газовый состав крови.
Восстановление самостоятельного дыхания
После выведения больного из острой фазы астматического приступа необходимо подумать о способе прекращения ИВЛ. По мере улучшения состояния больного (после возвращения к исходному уровню сопротивления дыхательных путей, устранения ауто-ПДКВ, нормализации давления в дыхательных путях и объема вентиляции) необходимо уменьшать седацию для того, чтобы у больного восстановилось самостоятельное дыхание. Пришедший в сознание, правильно ориентирующийся I в обстановке и готовый к сотрудничеству больной должен быть экстубирован. Учи-I тывая, что единственным показанием к ИВЛ служило тяжелое обострение бронхиальной астмы, после улучшения состояния не остается причин продолжать вентиляционную поддержку.
Гелиокс
Гелиокс представляет собой смесь гелия (60-80 %) и кислорода (20-40 %). Применение гелиокса при тяжелом приступе бронхиальной астмы позволяет улучшить
газообмен и снизить работу дыхания. Гел иокс можно применять как при спонтанном дыхании, так и при ИВЛ. Благодаря низкой плотности гелия снижается давление, необходимое для преодоления потоком газа суженных дыхательных путей. В идеале газовая смесь должна содержать 89 % гелия, но клинического улучшения можно добиться даже при 40 %-м содержании гелия в смеси. На рис. 20-3 изображен прибор для доставки гелиокса в дыхательные пути больного при спонтанном дыхании. Можно подумать о применении гелиокса у больных с бронхиальной астмой, которые не отвечает улучшением на проведение стандартной аэрозольной терапии бронхолитическими препаратами. Возможно использование гелиокса при ИВЛ у больных с астмой. В некоторых моделях респираторов предусмотрена возможность работы с гелиоксом. Вызывает некоторые сомнения вероятность отрицательного воздействия гелиокса на работу респиратора. Шкалы и дисплеи респираторов откалиб-рованы для кислородно-азотных, а не кислородно-гелиевых смесей, поэтому при использовании последних на дисплей могут выводиться неверные показатели объемов. При этом, однако, сохраняется точность отображения показателей давления. Прежде чем применить гелиокс в клинических условиях в контуре респиратора, необходимо проверить соответствие показателей, чтобы обеспечить безопасность больного.
ПУНКТЫ ДЛЯ ЗАПОМИНАНИЯ
- При самых тяжелых приступах бронхиальной астмы свистящие хрипы могут отсутствовать, но происходит учащение сердечного ритма, повышается артериальное давление и появляется парадоксальный пульс.
- Основной проблемой, возникающей при тяжелом астматическом приступе, является возрастание ауто-ПДКВ.
- ИВЛ показана при острой или упорной, не поддающейся терапии, дыхательной недостаточности; надо подумать об ИВЛ и в том случае, если РаСогво время приступа превышает 40 мм рт. ст.
- У большинства больных можно проводить ИВЛ, управляемую как по объему, так и по давлению.
- Частота дыхания должна быть установлена в пределах 8-20 в 1 мин, а дыхательный объем подбирают так, чтобы пиковое альвеолярное давление оказалось ниже 30 см вод. ст. (4-8 мл/кг).
- До уменьшения тяжести астматического приступа на фоне проведения ИВЛ практически неизбежна пермиссивная гиперкапния.
- Многие больные удовлетворительно переносят снижение рН до 7,10.
- Инспираторное время устанавливают в пределах от 1 до 1,5 с для улучшения распределения дыхательного объема и снижения вероятности нарастания ауто-ПДКВ.
- Fi02 регулируют таким образом, чтобы поддерживать Рао2 выше 60 мм рт. ст.
- При спонтанном дыхании можно использовать ПДКВ для того, чтобы уменьшить негативные последствия ауто-ПДКВ.
- Применение ПДКВ при ИВЛ вызывает споры; если его применяют, то необходимо тщательно следить за газообменом, пиковым альвеолярным давлением, уровнем ауто-ПДКВ и гемодинамическими показателями.
- Следует оценить целесообразность использования гелиокса как до интубации трахеи, так и во время вентиляционной поддержки.
- Во время проведения ИВЛ необходим мониторинг ауто-ПДКВ, пикового альвеолярного давления, среднего давления в дыхательных путях, дыхательного объема и признаков баротравмы.
- Вентиляционную поддержку можно прекратить, когда когда объемы и параметры давления возвращаются к исходному уровню.
Устройство для самостоятельного дыхания гелиоксом. Небулайзер может работать от кислорода или от гелиокса, в зависимости от требуемой fI02. Поток газа через маску, допускающую частичную рециркуляцию, должен быть достаточно мощным для того, чтобы минимизировать поступление в систему атмосферного воздуха
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.