Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...
ИВЛ
Искусственная вентиляция легких
Показания
В большинстве случаев показания к вентиляционной поддержке определяются прогрессирующей слабостью дыхательных мышц, приводящей к острой дыхательной недостаточности. У таких больных оксигенация обычно не является проблемой. Исключение представляют пациенты с приобретенными нейропатиями или миопатиями, возникшими после длительной ИВЛ (полиневропатия или миопатия критических состояний), пневмониями, ателектазом или отеком легких. В этих случаях оксигенация может быть затруднена из-за основного патологического состояния, потребовавшего проведения вентиляционной поддержки.
Неинвазивная ИВЛ
Из всей совокупности больных, нуждающихся в вентиляционной поддержке, больные обсуждаемой группы являются самыми подходящими кандидатами на проведение неинвазивной ИВЛ. Неинвазивная ИВЛ под положительным давлением может с успехом применяться как в кратковременном, так и в долгосрочном вариантах. Многие больные получают несомненную пользу от пневматических поясов для поддержки дыхания в дневное время. Неинвазивные методы вентиляции больше всего подходят больным, у которых нервно-мышечная слабость развивается постепенно, а также тем, кому требуется постоянная вентиляционная поддержка.
Параметры вентиляции
Инвазивная вентиляционная поддержка
Поскольку у этих больных обычно не имеется заболеваний легких, при ИВЛ обеспечивается низкое давление в дыхательных путях и невысокий уровень Fi02. Для обеспечения дыхательного комфорта у большинству больных рекомендуется использование вентиляции, управляемой по объему, с большими значениями дыхательного объема и повышенной частотой.
Не следует применять методы ИВЛ, позволяющие пациенту совершать спонтанные вдохи без аппаратной поддержки (например, SIMV). В большинстве случаев методом выбора является А/С (CMV). Если установленные параметры частоты и дыхательного объема удовлетворяют дыхательные потребности больного, то большинство больных не сопротивляются респиратору. Форма кривой потока может быть либо нисходящей, либо прямоугольной, а величина потока устанавливается на комфортном для пациента уровне. Необходимости в ПДКВ обычно не возникает, но некоторым больным невысокое ПДКВ (3-5 см вод. ст.) может потребоваться для поддержания адекватной величины ФОЕ. Это единственная группа больных, у которых применяется дополнительное аппаратное мертвое пространство. Поскольку эти больные получают большой дыхательный объем (> 15 мл/кг), а частота обычно превышает 10 в 1 мин, то при отсутствии аппаратного мертвого пространства неизбежно развиваются гипокарбия и алкалоз. Нормальный уровень Расе? можно поддерживать с помощью 50-200 мл дополтггалъного аппаратного мертвого пространства между тройником и интубациояяой трубкой. О добавлении дополнительиого аппаратного мертвого пространства следует подумать, если попытки корригировать дыхательный паттерн оказались безуспешными.
Вышеизложенные правила подходят для всех больных данной группы, за исключением пациентов с уменьшенным легочным объемом (например, при деформациях грудной клетки и при мышечных дистрофиях). У таких больных надо следить за тем, чтобы не возникло избыточное растяжение легких. Пиковое альвеолярное давление следует поддерживать на минимальном возможном уровне (< 30 см вод. ст.).
Это требует применения уменьшенного дыхательного объема (< 10 мл/см вод. ст.) при более высокой частоте вентиляции (> 15/мин) и укороченном времени вдоха (< 1 с). Данным больным редко бывает показано ПДКВ, им никогда не требуется увеличения аппаратного мертвого пространства.
Неинвазивная вентиляционная поддержка
В неотложных ситуациях может быть применена неинвазивная вентиляция под положительным давлением (11 HI I/O через носовую или ротоносовую маску. Не рекомендуется проведение неинвазивной вентиляции под отрицательным давлением. НВПД более всего полезна больным, у которых нервно-мышечная слабость развивается в течение длительного времени и легочный объем остается нормальным. Параметры вентиляции используют те же, что и при инвазивной вентиляционной поддержке. Необходимо, однако, делать поправку на утечку воздуха. Важным фактором является подбор подходящего размера маски и ее умелое применение. Если маска плохо подогнана к лицу, то становится высокой вероятность непереносимости неинвазивной вентиляции.
ЦЕЛИ
- Обсудить механизмы дыхательной недостаточности у больных с нервно-мышечными заболеваниями и деформациями грудной стенки.
- Обсудить показания к инвазивной и неинвазивной ИВЛ у таких больных.
- Обсудить стартовые параметры ИВЛ при инвазивной и неинвазивной вентиляционной поддержке у таких больных.
- Обсудить принципы мониторинга и и восстановления дыхания у больных с нервно-мышечными расстройствами.
- Обсудить использование аппаратов искусственного кашля у больных с нервно-мышечными расстройствами.
ВЕДЕНИЕ
Больные с нервно-мышечными заболеваниями и деформациями грудной стенки составляют малую долю больных, нуждающихся в вентиляционной поддержке. Но из всех тех, кому показана длительная вентиляционная поддержка, именно эти больные составляют большинство. Поскольку у больных данного профиля легкие, как правило, остаются здоровыми, а показания к ИВЛ обусловлены неспособностью пациентов осуществлять самостоятельное дыхание вследствие слабости дыхательной мускулатуры, то проведение ИВЛ у них, в сравнении с другими группами больных, не представляет особых сложностей.
ОБЗОР
Больных, составляющих данную группу, можно разделить на две категории — на тех, у кого мышечная слабость развивается относительно быстро (в течение дней или недель) и на тех, у кого мышечная слабость прогрессирует постепенно и является необратимой.
Быстро прогрессирующие расстройства
Основными заболеваниями этой группы являются тяжелая миастения и синдром Гий-ена-Барре. К этой же категории относят больных с передозировкой миорелаксантов при длительной интенсивной терапии и больных с повреждениями верхних отделов спинного мозга. У таких больных легкие остаются интактными, но обратимое нарушение нервно-мышечной передачи требует проведения ИВЛ в течение различных периодов времени до восстановления стабильного состояния, когда становится возможным спонтанное дыхание. Исключением являются больные с повреждениями спинного мозга, которым может потребоваться пожизненная респираторная поддержка. У этих больных может сохраняться субъективное ощущение искусственных вдохов. Поэтому им требуются большие дыхательные объемы, иногда превосходящие 15 мл/кг. Но, в связи с отсутствием у этих больных заболеваний легких у них нетрудно поддерживать пиковое альвеолярное давление ниже 30 см вод. ст.
Медленно прогрессирующие расстройства
При таких заболеваниях, как мышечные дистрофии, боковой амиотрофический склероз, деформации грудной клетки (тяжелый сколиш, кифоз или кифосколиоз) или постполиомиелитический синдром, мышечная слабость может прогрессировать длительно, иногда на протяжении многих лет. У одних больных этой группы необходимость в вентиляционной поддержке возникает лишь периодически, при обострениях или возникновении легочных инфекций/другим же требуется экстренная, а затем и хроническая вентиляционная поддержка в связи с прогрессирующим нарушением нервно-мышечной передачи. В большинстве случаев искусственная вентиляция легких требуется на какой-то определенной стадии заболевания. Эти больные являются кандидатами на псин паз и иную ИВЛ. Потребность в периодическом проведении респираторной поддержки возникает вследствие мышечной слабости без сопутствующего поражения легких.
Мониторинг
В большинстве случаев для решения вопроса о необходимости пролонгированной ИВЛ в послеоперационном периоде вполне достаточно контроля параметров газообмена (методом пульсоксиметрии и анализа газового состава крови), наблюдения за уровнем сознания, оценки параметров легочной механики и способности кашлять и глубоко дышать (табл. 17-3). Однако для больного с ХОБЛ также очень важен контроль величины ауто-ПДКВ. Эти больные нередко бывают перегружены жидкостью, что может отрицательно сказаться на функции дыхания. Часто оказывается полезным мониторинг водного баланса, включая центральное венозное давление. У больных с нестабильными показателями гемодинамики необходим тщательный мониторинг легочной и системной гемодинамики.
Восстановление самостоятельного дыхания
У большинства послеоперационных больных восстановление самостоятельного д№ хания после ИВЛ не представляет особых трудностей. Отключение респиратора и экстубация могут быть выполнены при наличии следующих условий: параметры и ориентируется в обстоятельствах/ может поднять и удерживать голову и способен сделать глубокий вдох. Многие врачи предпочитают перед окончательноым прекращением ИВЛ произвести краткое (30 мин) пробное отключение от респиратора или постепенно уменьшать поддержку вдохов давлением до 5-10 см вод. ст. Однако в случае, если больной страдает ХОБЛ, процедура восстановления самостоятельного дыхания может занять больше времени, чем сама ИВЛ. У больных с сопутствующими заболеваниями легких или после трансплантации легкого период восстановления дыхания может оказаться длительным.
ПУНКТЫ ДЛЯ ЗАПОМИНАНИЯ
- Общая анестезия вызывает легочную вазоконстрикцию, а также ослабление ги-поксической и гиперкапнической стимуляции дыхания.
- Операции торакального и кардиохирургического профилей могут привести к снижению функциональной остаточной емкости на 20-30 %, а вмешательства на верхнем этаже брюшной полости сопровождаются снижением функциональной остаточной емкости на 60 %.
- Необходимость в продленной ИВЛ после операции обычно бывает вызвана остаточным действием препаратов для анестезии.
- При отсутствии сопутствующей легочной патологии ИВЛ после операции не имеет специфических особенностей.
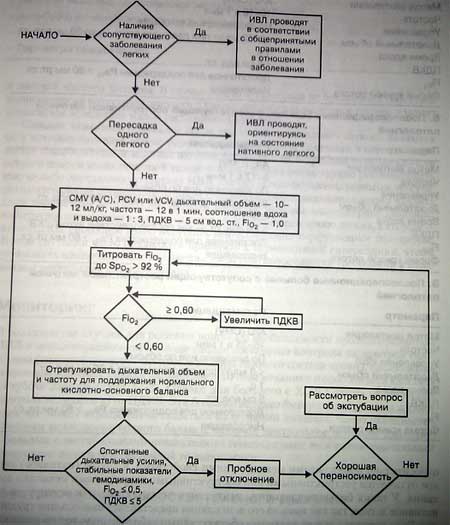
- При наличии обструктивных или рестриктивных заболеваний легких ИВЛ после операции проводят по общепринятым для таких больных правилам.
- У больных, перенесших трансплантацию одного легкого, ИВЛ проводят в режиме, наиболее подходящем для пораженного (обычно нативного) легкого.
- Мониторинг послеоперационных больных во время ИВЛ предусматривает контроль показателей газообмена, уровня сознания и легочной механики.
- Большинство послеоперационных больных могут быть отключены от респиратора, как только удается снизить Fi02 и восстанавить мышечный тонус.
Пациенты с минимально выраженной сопутствующей легочной патологией или без таковой
Проведение ИВЛ у таких больных обычно не представляет особых сложностей. Большинству из них нужно просто дождаться прекращения действия анестетиков. Обычно применяется метод А/С (CMV) с управлением по давлению либо по объему . Дыхательный объем может быть достаточно большим (10-12 мл/кг), так как функция легких нормальна. Частоту дыхания выбирают в пределах 8-12 в 1 мин. Fio2 регулируют, добиваясь, чтобы Ра02 оказалось выше 80 мм рт. ст., а для обеспечения адекватной ФОЕ может быть использовано невысокое ПДКВ (5 см вод. ст.; табл. 17-2). При выраженной гипотермии уменьшают минутный объем вентиляции, во избежание гипокарбии и алкалоза. В этом случае начальную частоту дыхания устанавливают низкой и увеличивают ее по мере нормализации температуры тела,.
Пациенты с заболеваниями легких в анамнезе
При наличии хронических заболеваний легких ИВЛ проводят по общегфиня^гым для таких больных правилам. При ХОБЛ главной проблемой является образование воздушной ловушки. Дыхательный объем и частоту вентиляции устанавливают на минимально возможном уровне, одновременно увеличивая время выдоха. При восстановлении спонтанного дыхания применяют ПДКВ для уравновешивания ауто-ПДКВ. У больных, страдающих ХОБЛ, следует использовать умеренный дыхательный объем (8-10 мл/кг) и низкое пиковое альвеолярное давление (< 30 см вод. ст.). У больных с хроническими рестриктивными заболеваниями легких воздушная ловушка, как правило, не образуется. Однако, учитывая, что объем легких у них уменьшен, во избежание высокого пикового альвеолярного давления устанавливают уменьшенный дыха-ьный объем (< 8 мл/кг) и высокую частоту дыхания (15-25 в 1 мин).
Пациенты после трансплантации легкого
Больные, перенесшие трансплантацию легкого,— самые трудные из всех, кому показана ИВЛ в послеоперационном периоде, так как у них пересаженное легкое обладает относительно нормальными механическими свойствами, а другое (нативное) легкое отличается рестриктивными или обструктивными нарушениями механики дыхания. У таких больных параметры вентиляции устанавливают, ориентируясь на нативное легкое, так как именно его вентиляция представляет наибольшие трудности. Если нативное легкое поражено обструктивным заболеванием, то при вентиляции следует использовать умеренный дыхательный объемом и низкую частоту. При 4шброзе нативного легкого требуется применение малого дыхательного объем и высокой частоты дыхания. В случае легочного фиброза не приходится опасаться возникновения воздушной ловушки. Однако пиковое альвеолярное давление может повыситься вследствие малой растяжимости легкого.
Самыми тяжелыми больными после трансплантации одного легкого являются те, у которых нативное легкое поражено обструктивной болезнью, а пересаженное легкое стало жестким вследствие накопления жидкости, инфекции, отторжения или острого повреждения легочной ткани. В этих случаях очень трудно рекомендовать какую-либо определенную тактику ИВЛ, так как легкие поражены разными, по сути, патологическими процессами. В таких случаях основное внимание следует уделять двум параметрам вентиляции. Первым является пиковое альвеолярное давление, избыточное повышение которого может привести к повреждению легких, а вторым — ауто-ПДКВ, способное грубо нарушить вентиляционно-перфузионное отношение. В этой ситуации часто приходится прибегать к пермиссивной гиперкапнии, чтобы установить компромиссные параметры, из-за противоречивости требований к параметрам вентиляции для двух легких.
Алгоритм проведения искусственной вентиляции легких в послеоперационном периоде
|
А. Послеоперационные больные без сопутствующей легочной патологии Параметр Рекомендации |
|
|
Метод вентиляции |
А/С (CMV) |
|
Частота |
10-16 в 1 мин |
|
Управление |
По давлению или по объему |
|
Дыхательный объем |
10-12 мл/кг при давлении плато ниже 30 см вод. ст. |
|
Время вдоха |
1 с |
|
ПДКВ |
< 5 см вод. ст. |
|
R02 |
Достаточное для поддержания Раог > 80 мм рт. ст. |
|
Форма кривой потока |
Нисходящая |
ЦЕЛИ
- Перечислить показания к ИВЛ в послеоперационном периоде.
- Описать принцип выбора стартовых параметров вентиляции при отсутствии сопутствующих легочных заболеваний, при наличии таковых, а также после пересадки легкого.
- Описать принципы мониторинга при проведении ИВЛ в послеоперационном периоде.
- Описать принципы восстановления самостоятельного дыхания у больных, которым в послеоперационном периоде требовалась вентиляционная поддержка.
ВВЕДЕНИЕ
Наиболее многочисленную категорию больных, нуждающихся в вентиляционной поддержке, составляют больные в раннем послеоперационном периоде. Особенно это относится к тем, кто перенес торакальные или кардиологические операции, хотя прогресс в области хирургии и анестезиологии приводит к сокращению потребности в ИВЛ. В целом, ведение этих больных не вызывает особых трудностей, обычно их экстубируют в течение первых суток после операции.
ОБЗОР
Давно и хорошо известно, что хирургические вмешательства в условиях общей анестезии, особенно вмешательства на органах грудной и брюшной полостей, приводят к нарушению функции дыхания. Причинами таких нарушений может быть влияние, оказываемое ингаляционными анестетиками на гипоксемический легочный вазоспазм, а также ослабление гипоксической и гиперкапнической стимуляции дыхания на фоне действия наркотических анальгетиков. При операциях на легких и сердце изменение формы и подвижности грудной стенки и диафрагмы приводит к тому, что объем легких может снизиться на 20-30 %, а при операциях на верхних отделах живота жизненная емкость легких может уменьшиться на 60 %. У 60-80 % больных, перенесших торакальные и кардиологические операции, возникает рентгенологически подтвержденный ателектаз. У больных, не страдавших до операции легочными заболеваниями, эти нарушения обычно не вызывают каких-либо серьезных функциональных расстройств. У больных, перенесших операции на сердце, велик риск возникновения дисфункции диафрагмы вследствие интраоперационного повреждения диафрагмального нерва. Немалыми проблемами может сопровождаться течение послеоперационного периода у больных, страдающих заболеваниями легких. В связи с тем, что в последние годы у пожилых больных все чаще выполняют такие вмешательства, как резекции легких, редукционную пневмопластику, а также пересадки сердца и легких, возрастает и число пациентов, которым в послеоперационном периоде показана полная вентиляционная поддержка.
ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ Показания
Основным показанием к ИВЛ в этой группе больных является апноэ в результате продолжающегося действия анестетиков (табл. 17-1). Главной причиной длительного действия наркотических препаратов являются ятрогенная гипотермия, необходимость снизить нагрузку на дыхание и кровообращение, а также нарушения ме-аники дыхания. Некоторые кардиохирурги используют холодовую кардиопле-ю, позволяющую уменьшить вероятность гипоксического повреждения сердца, ели такие больные получают во время анестезии наркотические анальгетики, то им требуется от 8 до 16 ч для согревания и полного прекращения действия анестетиков. Больным после пересадки сердца или легких ИВЛ проводится в течение длительного времени для того, чтобы в процессе адаптации минимизировать нагрузку Ш сердечно-легочную систему, а также для предотвращения опасного повышения работы дыхания в раннем послеоперационном периоде. Самыми трудными являются больные с сопутствующей легочной патологией, которым требуется вентиляционная поддержка из-за снижения сердечно-легочных резервов, а также из-за их неспособности самостоятельно откашливать бронхиальный секрет.
Показания к ИВЛ в послеоперационном периоде
- Апноэ — продолжение действия анестетиков
- Минимизация послеоперационной нагрузки на сердце и легкие
- Сопутствующие заболевания легких, снижающие сердечно-легочные резервы
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.