Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...
ИВЛ
Ингаляционные поражения усугубляют тяжесть состояния больного и повышают летальность. Их можно разделить на термические, паренхиматозные и системные токсические. Клинические предикторы прогноза при ингаляционном поражении дыхательных путей перечислены в табл.
Термические поражения
В связи с низкой теплоемкостью сухого воздуха термические поражения нижних дыхательных путей встречаются редко. Однако вдыхание горячего пара и образующихся при взрыве газов может вызвать повреждение и нижних отделов дыхательного тракта. Тем не менее гермйческиё поражения, как правило, ограничены верхними дыхательными путями, эффективно охлаждающими горячий газ перед тем как он достигает нижних отделов. Ожоги верхних дыхательных путей проявляются ларинго-спазмом, отеком гортани и голосовых связок и пои мшенной продукцией слизи. Диагноз термического поражения ставят при осмотре верхних дыхательных путей, нередко с применением бронхоскопа.
Осложнения термических ингаляционных поражений верхних дыхательных путей обычно проявляются в течение 21 18 ч, В эти*случаях всегда существует риск полной обструкции дыхательных путей, поэтому при появлении первых симптомов необходима интубаций трахей. Многим из Э1 i fx больных показано также проведение ИВЛ вследствие сопутствующих тяжелых поражений.' Однако некоторые больные Не нуждаются в ИВЛ и способны дышать самостоятельно, если пнтубашюнная трубка замещает собой пораженный обструкцией участок дыхательных путей. Если не присоединяется дыхательная недостаточность, то этих больных через Несколько дней можно экстубировать при условии значительного или полного регрессирования отека верхних дыхательных путей. Перед экстубацией необходимо выполнить бронхоскопическое исследование, чтобы оценить вероятность обструкции дыхательных путей после удаления интубационной трубки. При термических поражениях дыхательных путей главной задачей является поддержание их проходимости; следует следить за чистотой просвета эндотрахеальной трубки. Фиксация трубки может быть затруднена у больных с ожогами лица, в этих случаях приходится проявлять определенную изобретательность, чтобы не допустить случайной экстубации.
Клинические предикторы прогноза при ингаляционном поражении дыхательных путей
- - Обстоятельства получения ожога: закрытое помещение или замкнутое пространство, бессознательное состояние пострадавшего, вдыхание ядовитых газов
- - Ожоги лица и шеи
- - Присутствие сажи в мокроте
- - Респираторные симптомы: охриплость голоса, боль в горле, кашель, одышка, боль в груди, кровохарканье
Объективные признаки: воспаление и ожог глотки, стридор, тахипноэ, цианоз, патологические дыхательные шумы (сухие и влажные хрипы, стридор).
Токсичность окиси углерода определяется ее чрезвычайно высоким сродством к гемоглобину в соединении с которым она образует карбоксигемогло* бин. Карбоксигемоглобин — стойкое вещество, не способное переносить кислород — подавляет высвобождение кислорода из оксигемоглобина (сдвиг влево кривой диссоциации оксигемоглобина). Клинически отравление окисью углерода проявляется гипоксией (табл. 21-3). Диагностика основана на субъективных и объективных симптомах, а также на определении уровня карбоксигемоглобина в крови. Необходимо измерять насыщение гемоглобина кислородом и концентрацию карбоксигемоглобина. Для газового состава артериальной крови характерны нормальное или повышенное напряжение кислорода, признаки гипервентиляции и ацидоза. Смерть, как правило, наступает вскоре пледе вдыхания окиси углерода. У больных, переживших отравление угарным газом, симптоматика может сохраняться на протяжении долгого времени, а улучшения состояния могут чередоваться с ухудшениями.
Лечение при отравлении окисью углерода заключается в дыхании кислородом. Время ее полувыведения из организма при дыхании атмосферным воздухом составляет 4-5 ч. при дыхании 100 %-м кислородом — 45-60 мин, а в условиях гипербарической оксигенации (3 атм) — 20-30 мин. Таким образом, обязательным условием лечения отравления угарным газом является дыхание стопроцентным кислородом. Если имеется возможность применения гипербарической оксигенации, ею следует воспользоваться, хотя мнения о целесообразности этой процедуры противоречивы. Гипер-баричесая оксигенация может быть показана больным, у которых на фоне низкого содержания карбоксигемоглобина в крови длительно сохраняется неврологическая симптоматика. При угнетении сознания и выраженной неврологической симптоматике возникает необходимость в регулярнаой санации дыхательных путей и ИВЛ.
ЦЕЛИ
- Описать изменения дыхания при ожогах тела и дыхательных путей. Обсудить вопросы, связанные с повреждением дыхательных путей вследствие ингаляционного поражения.
- Рассмотреть лечение отравления окисью углерода.
- Обсудить показания к ИВЛ, стартовые параметры вентиляции, мониторинг и методы восстановления дыхания у больных с ожогами кожи и ингаляционными поражениями дыхательных путей.
ВВЕДЕНИЕ
Респираторные осложнения у больных с ожогами встречаются достаточно часто дыхательная недостаточность нередко становится причиной смерти. Легочны осложнения могут развиться на разных этапах течения и терапии ожоговой болезни (табл.) и часто бывают обусловлены ингаляционными поражениями, но могут иметь место и у больных с ожогами тела без сопутствующего ожога дыхательных путей. Показанием к ИВЛ у больного с ожогами обычно является дыхательная недостаточность.
ОБЗОР
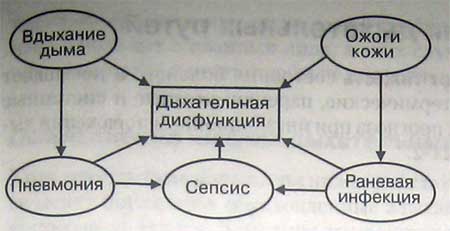
У больных с обширными ожогами кожи нередко развиваются дыхательные осложнения. У таких больных часто имеются также ожоги дыхательных путей и другие ингаляционные поражения, значительно отягчающие прогноз. Однако дыхательная недостаточность и показания к применению ИВЛ могут возникнуть и при отсутствии ингаляционных поражений. Известно, что ожоги тела часто сочетаются с вдыханием дыма (рис.). Лечение и устранение боли — важные аспекты терапии ожогов, но это может привести к угнетению дыхания. У больных с ожогами кожи проведение адекватной инфузионной терапии сопряжено с большими сложностями, так как у них обычно имеется перегрузка жидкостью и снижена растяжимость легких.
Часто присоединяется сепсис, на фоне которого развивается дыхательная недостаточность, обусловленная ОРДС. Для ожоговых больных характерен гиперметаболизм, при котором повышается нагрузка на дыхательную систему, что может привести к дыхательной недостаточности вследствие утомления дыхательных мышц.
Дыхательная дисфункция -основное следствие вдыхания дыма и ожогов кожи
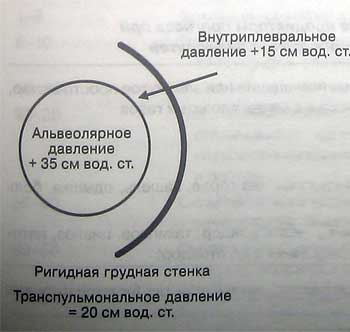
При глубоком ожоге всей поверхности груди может возникнуть тяжелая рестрикция, обычно приводящая к дыхательной недостаточности и, кроме того, затрудняющая проведение ИВЛ. В такой ситуации может потребоваться приложение высокого давления, что, как правило, не сопряжено с возрастанием риска перерастяжения легких, так как рост транспульмонального давления ограничивается малой растяжимостью грудной стенки (рис.). Массивное рубцевание и образование струпа также ограничивают подвижность грудной стенки, что может значительно затруднить восстановление самостоятельного дыхания. Однако раннее иссечение обожженных тканей, которое широко практикуется в настоящее время, снижает в поел еду ю-щем необходимость в рассечении рубцов с целью увеличения подвижности и растяжимости грудной стенки.
Влияние ригидности грудной стенки на транспульмональное давление
Влияние ригидности грудной стенки ш транспульмональное давление. Если грудная стенкг становится ригидной, нарастает внутриплевральное давление. Транспульмональное давление (разница между давлением внутри и вне альвеол) будет низким даже при нарастании давления в плевральной полости. Таким образом, при ригидности грудной стенки снижается риск перерастяжения и травмы на фоне ИВЛ. Более того, в этой ситуации давление плато менее адекватно отражает степень растяжение альвеол.
Мониторинг
ИВЛ на фоне бронхиальной астмы с чрезмерно высокими уровнями ауто-ПДКВ и пикового альвеолярного давления нередко осложняется баротравмой. Необходимо регулярно проводить врачебный осмотр и выполнять рентгенографию грудной клетки (табл. 20-3). При каждой регистрации состояния системы больной-респиратор необходимо фиксировать значения пикового альвеолярного давления, дыхательного объема и ауто-ПДКВ, чтобы прослеживать тенденции в изменениях состояния. Полезна также пульсоксиметрия, так как состояние больного астмой склонно к резким и значительным колебаниям. Периодически необходимо контролировать газовый состав крови.
Восстановление самостоятельного дыхания
После выведения больного из острой фазы астматического приступа необходимо подумать о способе прекращения ИВЛ. По мере улучшения состояния больного (после возвращения к исходному уровню сопротивления дыхательных путей, устранения ауто-ПДКВ, нормализации давления в дыхательных путях и объема вентиляции) необходимо уменьшать седацию для того, чтобы у больного восстановилось самостоятельное дыхание. Пришедший в сознание, правильно ориентирующийся I в обстановке и готовый к сотрудничеству больной должен быть экстубирован. Учи-I тывая, что единственным показанием к ИВЛ служило тяжелое обострение бронхиальной астмы, после улучшения состояния не остается причин продолжать вентиляционную поддержку.
Гелиокс
Гелиокс представляет собой смесь гелия (60-80 %) и кислорода (20-40 %). Применение гелиокса при тяжелом приступе бронхиальной астмы позволяет улучшить
газообмен и снизить работу дыхания. Гел иокс можно применять как при спонтанном дыхании, так и при ИВЛ. Благодаря низкой плотности гелия снижается давление, необходимое для преодоления потоком газа суженных дыхательных путей. В идеале газовая смесь должна содержать 89 % гелия, но клинического улучшения можно добиться даже при 40 %-м содержании гелия в смеси. На рис. 20-3 изображен прибор для доставки гелиокса в дыхательные пути больного при спонтанном дыхании. Можно подумать о применении гелиокса у больных с бронхиальной астмой, которые не отвечает улучшением на проведение стандартной аэрозольной терапии бронхолитическими препаратами. Возможно использование гелиокса при ИВЛ у больных с астмой. В некоторых моделях респираторов предусмотрена возможность работы с гелиоксом. Вызывает некоторые сомнения вероятность отрицательного воздействия гелиокса на работу респиратора. Шкалы и дисплеи респираторов откалиб-рованы для кислородно-азотных, а не кислородно-гелиевых смесей, поэтому при использовании последних на дисплей могут выводиться неверные показатели объемов. При этом, однако, сохраняется точность отображения показателей давления. Прежде чем применить гелиокс в клинических условиях в контуре респиратора, необходимо проверить соответствие показателей, чтобы обеспечить безопасность больного.
ПУНКТЫ ДЛЯ ЗАПОМИНАНИЯ
- При самых тяжелых приступах бронхиальной астмы свистящие хрипы могут отсутствовать, но происходит учащение сердечного ритма, повышается артериальное давление и появляется парадоксальный пульс.
- Основной проблемой, возникающей при тяжелом астматическом приступе, является возрастание ауто-ПДКВ.
- ИВЛ показана при острой или упорной, не поддающейся терапии, дыхательной недостаточности; надо подумать об ИВЛ и в том случае, если РаСогво время приступа превышает 40 мм рт. ст.
- У большинства больных можно проводить ИВЛ, управляемую как по объему, так и по давлению.
- Частота дыхания должна быть установлена в пределах 8-20 в 1 мин, а дыхательный объем подбирают так, чтобы пиковое альвеолярное давление оказалось ниже 30 см вод. ст. (4-8 мл/кг).
- До уменьшения тяжести астматического приступа на фоне проведения ИВЛ практически неизбежна пермиссивная гиперкапния.
- Многие больные удовлетворительно переносят снижение рН до 7,10.
- Инспираторное время устанавливают в пределах от 1 до 1,5 с для улучшения распределения дыхательного объема и снижения вероятности нарастания ауто-ПДКВ.
- Fi02 регулируют таким образом, чтобы поддерживать Рао2 выше 60 мм рт. ст.
- При спонтанном дыхании можно использовать ПДКВ для того, чтобы уменьшить негативные последствия ауто-ПДКВ.
- Применение ПДКВ при ИВЛ вызывает споры; если его применяют, то необходимо тщательно следить за газообменом, пиковым альвеолярным давлением, уровнем ауто-ПДКВ и гемодинамическими показателями.
- Следует оценить целесообразность использования гелиокса как до интубации трахеи, так и во время вентиляционной поддержки.
- Во время проведения ИВЛ необходим мониторинг ауто-ПДКВ, пикового альвеолярного давления, среднего давления в дыхательных путях, дыхательного объема и признаков баротравмы.
- Вентиляционную поддержку можно прекратить, когда когда объемы и параметры давления возвращаются к исходному уровню.
Устройство для самостоятельного дыхания гелиоксом. Небулайзер может работать от кислорода или от гелиокса, в зависимости от требуемой fI02. Поток газа через маску, допускающую частичную рециркуляцию, должен быть достаточно мощным для того, чтобы минимизировать поступление в систему атмосферного воздуха
Показания
Показания к ИВЛ у больного бронхиальной астмой возникают в случаях, когда он не в состоянии самостоятельно обеспечить адекватный газообмен. Для клинициста основная трудность заключается в том, чтобы решить, когда рутинные методы лечения астмы оказываются безуспешными и требуется перевод больного на ИВЛ. Поскольку большинство больных с бронхиальной астмой молоды и в остальных отношениях здоровы, они могут долгое время дышать самостоятельно, несмотря на значительно повышенную работу дыхания. Однако при развитии острой дыхательной недостаточности возникают показания к ИВЛ. Правда, эти больные оказываются способными поддерживать нормальный уровень элиминации двуокиси углерода (РаС02 < 40 мм рт. ст.) почти до полного истощения дыхательных усилий. Но с момента, когда в организме начинает накапливаться С2, быстро развиваются гиперкарбия и ацидоз.
Показания к ИВЛ у больных бронхиальной астмой
Острая дыхательная недостаточность
Угроза развития острой дыхательной недостаточности Тяжелая гипоксемия ситуации больной уже утомлен и задержка с началом И В Л приводит к еще больше гиповентиляции. Хотя некоторые специалисты являются сторонниками неинвазивной ИВЛ при остром приступе бронхиальной астмы, широкомасштабных исследований, которые убедительно подтвердили бы правильность такого подхода не проводилось.
Параметры вентиляции
Основная проблема, возникающая при ИВЛ больных с бронхиальной астмой,— это феномен ауто-ПДКВ. При проведении ИВЛ следует стремиться свести данное явление к минимуму (табл. 20-2, рис. 20-2), На ранних стадиях лечения достижение такой цели может потребовать пермиссивной гиперкапнии. При этом надо проводить интенсивную бронхорасширяющую терапию. Ингаляции бронхолитиков и внутривенное введение стероидов являются важнейшим компонентами лечения этих больных.
Хотя может применяться 11В Л как управляемая по давлению, так и управляемая по объему, у некоторых больных в качестве стартового метода предпочтительнее
выбирать ИВЛ. управляемую по объему. В крайне тяжелых случаях может потребоваться очень высокое давление вдувания, правда» при этом следует избегать чрезмерного повышения пикового альвеолярного давления. Хотя иногда возникает необходимость в повышении пикового давления в дыхательных путях до 60-70 см вод. ст., давление плато следует поддерживать на уровне ниже 30 см вод. ст. Разница между пиковым давлением и давлением плато позволяет судить о сопротивлении дыхательных путей. По мере уменьшения тяжести состояния больного можно переводить на ИВЛ, управляемую по давлению. Данный метод рекомендуют из-за того, что время вдоха не ограничивается активацией верхнего предела давле-
ния, как это нередко случается при ИВЛ, управляемой по объему. При ИВЛ, управляемой по давлению, изменение доставленного в легкие дыхательного объема при фиксированном давлении является хорошим показателем динамики сопротивления дыхательных путей и объема воздушной ловушки. По мере снижения тяжести астматического приступа дыхательный объем при ИВЛ, управляемой по давлению, возрастает. Практически всегда приходится вводить седативные препараты для предупреждения десинхронизации больного и респиратора. Некоторым больным также приходится вводить миорелаксанты, хотя их применения следует, по возможности, избегать. После окончания применения миорелаксантов у некоторых больных развивается длительный нервно-мышечный блок, особенно у тех, кто получал большие дозы кортикостероидов. Полная респираторная поддержка может быть успешно осуществлена только при адекватной седации больного.
Для того чтобы свести к минимуму величину ауто-ПДКВ, надо применять небольшие дыхательные объемы (4-8 мл/кг). Окончательно величину дыхательного объема устанавливают в зависимости от пикового альвеолярного давления. Объем следует снижать, чтобы добиться давления плато ниже 30 см вод. ст. Частоту следует устанавливать в зависимости от объема воздушной ловушки и величины ауто-ПДКВ. Теоретически, чем ниже частота вентиляции, тем меньше объем воздушной ловушки. Правда, у некоторых больных бронхиальной астмой удается увеличивать частоту дыхания до 15-20 в 1 мин без заметного возрастания ауто-ПДКВ. Реакции больных сугубо индивидуальны и могут значительно различаться. Некоторым достаточно частоты 8 в 1 мин, другим необходимо устанавливать частоту 20 в 1 мин.
Малый дыхательный объем в сочетании с низкой частотой вентиляции приводит к задержке С2 в организме. Общим правилом является поддержание рН крови на уровне не ниже 7,20. Однако у молодых, здоровых в прочих отношениях индивидов, страдающих бронхиальной астмой, приемлемым часто оказывается уровень рН 7,10. Риск баротравмы и гипотензии обычно имеет большее значение, чем риск ацидоза, возникающего вследствие малого дыхательного и минутного объемов вентиляции.
Время вдоха должно быть укорочено, так как ауто-ПДКВ снижается при уменьшении минутной Вентиляции и удлинении экспираторного времени. При увеличении инспираторного времени дыхательный объем распределяется в легких равномернее. Рекомендуется устанавливать время вдоха равным 1-1,5 с и оценивать величину ауто-ПДКВ. У многих больных при невысокой частоте вентиляции увеличение инспираторного времени с 1 до 1,5 с не оказывает значительного влияния на величину ауто-ПДКВ. Время вдоха свыше 1,5 с надо применять с осторожностью. При ИВЛ, управляемой по объему, следует выбирать нисходящую форму кривой потока, чтобы улучшить распределение дыхательного объема во время вдоха. Если же выбирается прямоугольная форма кривой, то инспираторное время должно быть значительно укорочено. Величину пикового потока настраивают таким образом, чтобы обеспечить требуемое инспираторное время; часто оказываются необходимы потоки выше 60 л/мин.
При настройке стартовых параметров Fi02 устанавливают на уровне 1,0, а затем снижают, если показатели пульсоксиметрии и газового состава крови свидетельствуют об адекватной оксигенации. Мнения относительно целесообразности применения ПДКВ при бронхиальной астме противоречивы. Ауто-ПДКВ увеличивает градиент давления, необходимый для триггерного запуска аппаратного вдоха. ПДКВ повышает давление в контуре респиратора и снижает разницу давлений, действуя в качестве противовеса для ауто-ПДКВ. В случаях, когда ауто-ПДКВ развивается вследствие ограничения потока, внешнее ПДКВ не приводит к повышению суммарного ПДКВ. Но выгодно ли для больного дополнительное ПДКВ, если проводится принудительная вентиляция? Оно способно улучшить распределение дыхательного объема, так как участки легких, не участвующие в дыхании из-за ауто-ПДКВ, могут быть рекрутированы и стабилизированы с помощью ПДКВ. Если при ИВЛ используют ПДКВ, то его величина не должна превышать уровень, при котором начи1 нает возрастать общее ПДКВ. Применение ПДКВ на фоне ИВЛ при бронхиальной
- Выявление баротравмы
- Пиковое альвеолярное давление и среднее давление в дыхательных путях
- Ауто-ПДКВ
- Пульсоксиметрия и газовый состав артериальной крови
- Частота сердечных сокращений и артериальное давление при астме требует тщательного мониторина газообмена, пикового альвеолярного давления, ауто-ПДКВ и гемодинамических показателей.
ЦЕЛИ
- Перечислить показания к ИВЛ у больных с приступом бронхиальной астмы.
- Перечислить стартовые параметры вентиляции у больных с приступом бронхиальной астмы.
- Обсудить принципы мониторинга при ИВЛ по поводу бронхиальной астмы.
- Обсудить особенности восстановления самостоятельного дыхания у больных с бронхиальной астмой.
- Рассмотреть роль гелиокса в лечении больных бронхиальной астмой.
Приступ бронхиальной астмы может сопровождаться значительной гипоксемией и гиперкапнией. Сопротивление дыхательных путей возрастает настолько, что у многих больных вдыхаемый газ не достигает периферии легких. Действительно, у некоторых больных при аускультации дыхательные шумы могут отсутствовать.
Начиная с 1960-х гг., летальность при бронхиальной астме непрерывно возрастает.
Трудно понять, является ли это следствием увеличения частоты и тяжести заболевания или результатом самоуспокоенности в отношении методов лечения данного заболевания. Пациенты с развернутой клиникой астматического приступа должны рассматриваться как больные, находящиеся в неотложном, угрожающем жизни состоянии, которым в любой момент может потребоваться интубация трахеи и искусственная вентиляция легких.
ОБЗОР
Клинические проявления
Астма проявляется наличием свистящих хрипов, ригидностью грудной клетки, кашлем и повышенной реактивностью дыхательных путей, носящими преходящий характер. Во время тяжелого приступа бронхиальной астмы больной находится в состоянии сильнейшего стресса, обусловленного затрудненным дыханием: его легкие раздуты, а при аускультации в них выслушиваются сухие свистящие хрипы. Однако в наиболее тяжелых случаях обструкция бронхов оказывается настолько выраженной, что хрипы отсутствуют и дыхательные шумы не выслушиваются. Для тяжелого астматического приступа характерны значительные колебания внутригрудного давления и амплитуды пульсовой волны (парадоксальный пульс) в фазы вдоха и выдоха. Как правило, дыхательные пути пациента заполнены вязким секретом. Развиваются спазм бронхов и отек их слизистой оболочки. При спирометрии выявляют снижение ОФВ1 и пикового экспираторного потока.
Ауто-ПДКВ
У всех больных с бронхиальной астмой в легких возникает воздушная ловушка и повышается ауто-ПДКВ. Воздушная ловушка появляется в результате отека слизистой оболочки бронхов, воспалительных изменений и секреции, вызывающих обструкцию бронхов по механизму шарового клапана. В некоторых функциональных единицах легких ловушки и обусловленное ими вздутие альвеол могут стать столь значительными, что дыхание в этом участке прекращается. Участки с раздутыми альвеолами вследствие образования воздушных ловушек и развития ауто-ПДКВ могут сдавливать соседние ацинусы. Именно преодоление ауто-ПДКВ и повышенного легочного сопротивления вызывает появление парадоксального пульса. Так, в сочетании с увеличенным вследствие гипоксемии дыхательным драйвом инспи-раторный транспульмональный градиент давления может достигать 25 см вод. ст. Во время выдоха происходит активация экспираторных мышц в попытке минимизировать функциональную остаточную емкость, ауто-ПДКВ и работу дыхания.
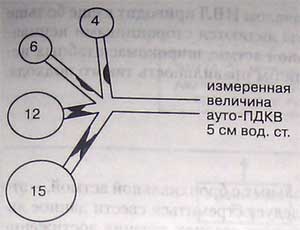
Измерение ауто-ПДКВ, выполненное традиционным способом (во время конечно-экспираторной паузы), может оказаться неточным, если имеется обструкция дыхательных путей. В приведенном на рисунке примере ауто-ПДКВ равно 5 см вод. ст., то есть среднему значению для участков лёгких, в которых значения ауто-ПДКВ равны 4 и 6 см вод. ст. Однако в некоторых участках ауто-ПДКВ намного выше измеренного (12 и 15 см вод. ст.)
Вследствие образования воздушной ловушки нарастает функциональная остаточная емкость, что сдвигает дыхательный объем в ту часть кривой давление-объем, которая соответствует области наименьшей растяжимости дыхательной системы, что, в свою очередь, еще больше увеличивает энергетические затраты на дыхание. Измеренная величина ауто-ПДКВ у некоторых больных астмой может не отражать величину объема ловушки, возникшей вследствие полной обструкции дыхательных путей (рис.). В идеале эти больные должны дышать медленно и глубоко, чтобы уменьшить воздушную ловушку, увеличить выдыхаемый объем и свести к минимуму дыхательное усилие. Однако возбуждение и психомоторное беспокойство в сочетании с повышенным дыхательным драйвом обычно препятствуют осуществлению такого идеального варианта дыхания.
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.