Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...
Секреты неврологии
41. Что такое семейная дизавтономия?
Семейная дизавтономия (синдром Рай л и-Дея) — наследственная сенсорно-вегетативная невропатия III типа (ПСВН-Ш), аутосомно-рецессивное заболевание, особенно распространенное среди евреев-ашкенази. Она относится к группе наследственных сенсорно-вегетативных невропатий (НСВН), в которую в настоящее время включают семь клинически и генетически отличающихся друг от друга форм. Заболевание связано с нарушением развития и выживания сенсорных, симпатических и отчасти парасимпатических нейронов. Частота—один случай на 3600 живых новорожденных евреев-ашкенази. Родители обычно здоровы, но описан случай выявления у родителя мальчика с семейной днзавтономией менее выраженной вегетативной дисфункции. Недавно идентифицирован ген (ГКВКАР), ответственный за развитие заболевания, который расположен на дистальном участке длинного плеча хромосомы 9. В 95,5% всех случаев выявляется одна некодирующая мутация. Идентифицированы также две других, более редких мутации. В настоящее время возможна пренатальная и предимплантационная генетическая диагностика.
42. Назовите пять основных клинических критериев синдрома Райли-Дея.
- Алакримия.
- Отсутствие грибовидных сосочков языка.
- Снижение коленных рефлексов.
- Отсутствие кожной реакции на штриховое раздражение и инъекцию гиста-мина.
- Зрачковая гиперчувствительность в ответ на введение парасимпатомиме-тиков.
Симптомы, подкрепляющие диагноз: относительная нечувствительность к боли и температуре, преходящие эритематозные пятна на коже при эмоциональной реакции, ортостатическая гипотензия, гипергидроз или неадекватное потоотделение, нарушение моторики желудочно-кишечного тракта. Биопсия икроножного выявляет значительное уменьшение численности немиелинизированных и тонких миелинизированных аксонов.
43. Что такое болезнь Фабри?
Это нейрометабол ическое заболевание, известное также как angiokeratoma corporis diffusum и наследуемое по рецессивному сцепленному с Х-хромосомой типу. Оно возникает вследствие недостаточности лизосомного фермента альфа-галактози-дазы, в результате чего происходит накопление гликолипида церамидтригексозида в клетках некоторых органов, в том числе в коже (с образованием ангиокератом), почках, сердце, легких, кровеносных сосудах, центральной и периферической нервной системе. Заболевание следует заподозрить, если у мальчика или молодого человека возникает жгучая боль и снижение чувствительности в стопах. Поражение сосудов также развивается в молодом возрасте, и многие пациенты переносят йн| фаркт миокарда или инсульт в возрасте до 50 лет. Кровоснабжение в заднем церебральном бассейне более уязвимо, о чем свидетельствует диспропорционально высокое число стволовых инсультов в этой популяции. Этой болезни свойственна выраженная генетическая гетерогенность: в гене альфа-галактозидазы А к настоящему времени идентифицировано более 50 мутаций.
Патоморфологически выявляется накопление липидов в задних корешках и вегетативных ганглиях, то есть в зонах с фенестрированными кровеносными сосудами и более проницаемым гематоневральным барьером. Клинические проявления вегетативной дисфункции включают: снижение потоотделения (может скорее происходить вследствие накопления липидов в потовых железах, нежели в результате невропатии), отсутствие складчатости кожи после погружения в теплую воду, уменьшение кожной реакции на раздражение, снижение слезо- и слюновыделения, нарушение моторики кишечника, изменение сердечно-сосудистых реакций, аномальная реакция зрачка на пилокарпин. При морфологическом исследовании периферических нервов выявляются дегенеративные изменения немиелинизиро-ванных и мелких миелинизированных волокон. Пересадка почки способствует регрессу многих из указанных нарушений и увеличивает выживаемость. В апреле 2003 года FDA одобрило применение препарата человеческой альфа-галактозидазы А (фабразима) для лечения болезни Фабри. Внутривенное введение альфа-галактозидазы уменьшает невропатическую боль, усиливает функцию почек, уменьшает выраженность клубочковой патологии и может улучшить прогноз заболевания в целом.
44. Что такое семейная амилоидная невропатия?
Семейная амилоидная невропатия—это гетерогенная группа наследственных заболеваний, общим для которых является системное или локальное накопление фибрилл бета-амилоидного белка. Внеклеточное отложение амилоида нарушает нормальную структуру и функцию ткани. В первую очередь страдают сенсорные и вегетативные нервные волокна.
Вегетативные нарушения отражают вовлечение как симпатической, так и парасимпатической систем. Развитие в зрелом возрасте, преобладание сенсорных симптомов, значительное раннее вовлечение вегетативной системы, частое выявление синдрома запястного канала—характерные особенности семейной амилоидной невропатии, заставляющие заподозрить это заболевание. В настоящее время возможна прямая ДНК-диагностика одного из вариантов семейной амилоидной невропатии, связанного с наиболее частой мутацией в гене транстиретина (Met 30). Единственным возможным лечением семейной амилоидной невропатии в настоящее время является трансплантация печени. Если она выполняется на ранней стадии заболевания, это может приостановить его прогрессирование и несколько уменьшить уже существующие симптомы с аутосомно-доминантным типом передачи, характеризующееся развитием множественных невром слизистых (конъюнктивы, полости рта, языка, глотки и гортани), карциномы щитовидной железы, феохромоцитомы, ганглионейроматоза, деформаций костей, марфаноподобного внешнего вида, недоразвитием и гипотонией мышц. Макро- и микроскопические изменения периферической вегетативной нервной системы затрагивают как симпатическую, так и парасимпатическую системы, Характерна хаотичная гипертрофия и пролиферация вегетативных нервных волокон и ганглиев (ганглионейроматоз). Также может наблюдаться пролиферация нервных волокон пищеварительного тракта (ауэрбаховского и мейссноропского сплетений), верхних дыхательных путей, мочевого пузыря, предстательной железы и кожи. Клинически вегетативная дисфункция проявляется снижением слезопыделетгия, ортостатической гипотензи-ей, нарушением рефлекторной вазодилатвции кожи, парасимпатической денерваци-онной гиперчувствительностью зрачков при сохранности потоотделения и функции слюнных желез. Биопсия нерва показывает дегенерацию и регенерацию немиели-низированных волокон. Заболевание связано с несколькими точковыми мутациями в протоонкогене RET на хромосоме 10. Генетическое тестирование позволяет выявлять молодых носителей, которые могут подвергнуться профилактической тиреоидэктомии для предотвращения развития карциномы щитовидной железы.
35. Какие вегетативные нарушения возникают после трансплантации сердца?
Трансплантация сердца или комплекса сердце-легкие сопровождается аферентной и эфферентной денервацией (то есть утратой вегетативного контроля) пересаженного органа, что проявляется относительной тахикардией покоя, отсутствием нормального увеличения частоты сердечных сокращений при стоянии, задержкой увеличения частоты сердечных сокращений в ответ на физическую нагрузку. Кроме того, изменения частоты сердечных сокращений не происходит при пробе Вальсальвы или массаже каротидного синуса. В основном изменения частоты сердечных сокращений у таких пациентов зависят от циркулирующих катехоламинов. Тахикардия покоя, наблюдаемая при тяжелых вегетативных невропатиях (например, диабетической), аналогична той, что развивается вследствие денервации пересаженного сердца.
36. Какие неврологические заболевания вызывают гипотермию?
Экспериментальные исследования показывают, что повреждения переднего гипоталамуса вызывают гипертермию, повреждения заднего гипоталамуса— гипотермию, а повреждения супрахиазмального ядра нарушения суточного ритма температуры. Опухоли и дегенеративные или воспалительные процессы, вовлекающие гипоталамус, могут вызывать гипотермию (центральная температура тела ниже 35°С).
Энцефалопатия Вернике, характеризующаяся повреждением заднелатерального гипоталамуса и дна четвертого желудочка, может вызывать стойкую гипотермию. Своевременно начатое лечение тиамином приводит к нормализации температуры.
Синдром Шапиро (агенезия мозолистого тела) может сопровождаться эпизодической гипотермией и гипергидрозом. При посмертном исследовании выявляются поражения заднего или переднего гипоталамуса, инфундибулярных ядер, перегородки и поясной извилины. Антиконвульсанты, ципрогептадин, клонидин или оксибутинин могут применяться для коррекции гипотермии и повышенного потоотделения.
Эпизодическая спонтанная гипотермия — редкий синдром, развивающийся в детском возрасте в отсутствие какого-либо системного заболевания или повреждения мозга. Клинические проявления включают эпизодическую гипотермию (<35°С), выраженную бледность лица, отсутствие дрожи (способной в норме повысить температуру). У некоторых пациентов может наблюдаться брадикардия и артериальная гипертензия. Предполагается связь между этим периодическим синдромом детского возраста и мигренью.
37. Какими вегетативными нарушениями сопровождается тяжелая черепно-мозговая травма?
В начальной фазе тяжелой черепно-мозговой травмы часто наблюдаются симптомы вегетативной дисфункции. Основные проявления этого синдрома включают возбуждение, потоотделение, гипертермию, артериальную гипертензию, тахикардию, тахипноэ и повышение тонуса разгибателей (экстензорная поза). Для обозначения этого симптомокомплекса применялись различные названия, в том числе: пароксизмальная симпатическая «буря», диэнцефальные приступы, синдром диэнцефально-мезэнцефальной дисрегуляции. Недавно предложен термин «пароксизмальная вегетативная нестабильность с дистопией».
Считается, что развитие данного синдрома объясняется дисфункцией вегетативных центров в промежуточном мозге (таламус и гипоталамус) или повреждением их связей с корковыми, подкорковыми и стволовыми областями, которые контролируют вегетативные функции. Предполагается, что важную роль играет феномен растормаживания с нарушением коркового и подкоркового контроля вегетативных функций, включая уровень артериального давления и температуру тела. Этот синдром наблюдается у пациентов с тяжелой черепно-мозговой травмой (<8 баллов по шкале комы Глазго) и предсказывает неблагоприятное течение на госпитальном этапе, а также менее благоприятный функциональный исход у выживших пациентов. Лечение синдрома в острой стадии травмы включает применение сульфата морфина, бромокриптина, пропранолола, клонидина, бензодиазепинов, дантролена. Недавно сообщалось, что в отдельных случаях длительное интратекальное введение баклофена способствует купированию острых симптомов и ускорению восстановления.
38. Каковы основные отличия между первичной вегетативной недостаточностью (ПВН) и мулътненстемной атрофией (МСА)?
Характерными проявлениями МСА, называемой также синдромом Шая-Дрейджера, служат вегетативная дисфункция, прежде всего ортостатическая гипотензия, и паркинсонические симптомы (гипокинезия и ригидность), которые приводят к инвалндиэацни в течение нескольких лет. В качестве клинических вариантов МСА рассматриваются стриатопигральная дегенерация, или паркинсоническая форма МСА (преобладающие симптомы — гипокинезия, ригидность и дизартрия) и оливопонтоцеребеллярная атрофия, или мозжечковая форма МСА (преобладающие симптомы—атаксия, нарушение координации, гипокинезия). ПВН, называемая также идиопатической ортостатической гипотензией, или синдромом Брэд-бери-Эгтлстона,—идиопатическое спорадическое заболевание, которое проявляется ортостатической гипотензией, обычно сопровождающейся признаками более распространенной вегетативной дисфункции. Другие неврологические признаки отсутствуют, болезнь медленно прогрессирует в течение 10-15 лет. Симптомы вегетативной дисфункции при МСА могут опережать другие неврологические симптомы на срок до пяти лет. Таким образом, диагноз ПВН может быть установлен лишь при длительном наблюдении за больным.
39. Какие вегетативные нарушения наблюдаются при болезни Паркинсона (БП)?
Для классических случаев БП характерны слюнотечение, снижение потоотделения, дисфункция мочевого пузыря и кишечника. У некоторых пациентов отмечается ортостатическое головокружение, но значительного снижения артериального давления в покое или при ортостатической пробе чаще всего не регистрируется. Следует учитывать, что ортостатические симптомы могут быть вызваны дофаминергическими препаратами. Кардиоваскулярные рефлексы обычно сохранены, хотя реакции могут быть слегка снижены. Уровень норадреналина в плазме в покое немного ниже, чем у здоровых людей. Считается, что эти сравнительно легкие вегетативные расстройства при БП скорее развиваются вследствие центральных, нежели периферических повреждений. Тем не менее в симпатических ганглиях пациентов с БП могут присутствовать тельца Леви.
40. Каковы наиболее важные генетические причины вегетативной недостаточности?
- Недостаточность дофамин-бета-гидроксилазы
- Семейная дизавтономия
- Болезнь Фабри
- Семейный амилоидоз
- Множественная эндокринная неоплазия 2Ь типа
- Порфирия
30. Какие причины могут вызвать непсихогенную импотенцию у мужчин?
- Артериальная недостаточность полового члена
- Аномальная утечка венозной крови из пещеристого тела
- Поражение спинного мозга, включая поражение конуса
- Поражение конского хвоста
- Поражение крестцового сплетения
- Полиневропатии
- Центральные и периферические вегетативные расстройства
- Побочное действие лекарственных средств
- Алкоголизм
- Гиперпролактинемия
- Болезнь Пейрони
31. Какие сердечно-сосудистые расстройства могут быть вызваны заболеваниями ЦНС?
Нарушения сердечного ритма, поражения миокарда, изменения артериального давления.
32. Какие нарушения сердечного ритма возникают при заболеваниях ЦНС?
Некоторые заболевания ЦНС, в том числе субарахноидальное кровоизлияние, инфаркты головного мозга и внутримозговые кровоизлияния, опухоли мозга и черепно-мозговая травма, могут вызвать различные наджелудочковые или желудочковые аритмии, не связанные с каким-либо первичным заболеванием сердца. Эти аритмии ухудшают прогноз заболевания ЦНС, например, 4-5% случаев внезапной смерти у пациентов с субарахноидальным кровоизлиянием могут быть вызваны этим осложнением. Причиной нарушения сердечного ритма может быть дисбаланс между симпатическими и парасимпатическими влияниями на сердце, предположительно, вследствие усиленного высвобождения периферических катехоламинов, запускаемого церебральным повреждением.
33. Какова природа повреждения миокарда, вызванного заболеванием ЦНС?
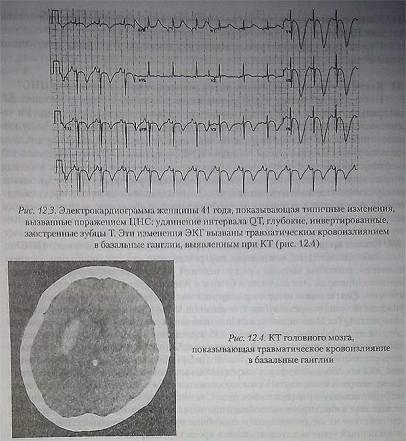
Заболевания ЦНС, в основном, внутримозговые и субарахноидальные кровоизлияния, способны вызывать ряд изменений ЭКГ, заставляющих предположить ишемию миокарда Эти изменения близки к тем, которые наблюдаются при инфаркте миокарда; к ним относятся удлинение интервала QT, депрессия сегмента ST, уплощение или инверсия зубца Т, появление U-волн. За исключением удлинения интервала QT и U-волн, все указанные изменения обычно регрессируют в течение двух недель. Другими, менее часто наблюдаемыми изменениями ЭКГ являются увеличение амплитуды зубца Р, появление зубца Q, подъем сегмента ST, подъем, зазубренность или заострение зубца Т. Дифференцировать центральные изменения ЭКГ и истинный инфаркт миокарда бывает сложно. Целесообразно, чтобы пациент находился под тщательным кардиологическим наблюдением до тех пор, пока не будет исключен инфаркт миокарда. Считается, что изменения ЭКГ возникают вследствие избыточного высвобождения катехоламинов, оказывающих токсическое действие на кардиомиоциты и способные привести к мионекрозу. Не случайно повышенный уровень катехоламинов в крови коррелирует с неблагоприятным исходом при субарахноидальном кровоизлиянии.
34. Как меняется артериальное давление при заболеваниях ЦНС?
Повреждения гипоталамуса и продолговатого мозга, опухоли задней черепной ямки могут вызвать артериальную гипертензию. Ишемические, дегенеративные или деструктивные поражения ядра одиночного пути в продолговатом мозге могут вызывать длительно сохраняющуюся лабильность артериального давления. Сочетание артериальной гипертензии, брадикардии и апноэ (рефлекс Кушинга), являющееся характерным признаком повышения внутричерепного давления и угрожающего вклинения, может также развиваться при ишемическом повреждении дорсальной ретикулярной формации продолговатого мозга, протянувшейся по дну четвертого желудочка. Артериальная гипертензия при опухолях задней черепной ямки возникает вследствие локальной деформации ствола. Повышение артериального давления может быть в этом случае пароксизмальным и напоминать проявления феохромоцитомы. У пациентов с нормотензивной гидроцефалией также может наблюдаться хроническая артериальная гипертензия. Снижение артериального давления при заболеваниях ЦНС встречается редко, но ортостатическая гипотензия может сопровождать опухоли ствола, хотя точный механизм их развития и связь с вовлечением тех или иных специфических ядер остаются неясными.
24. Назовите четыре наиболее частых паранеопластических вегетативных синдрома.
Миастенический синдром Ламберта-Итона, вегетативная невропатия (паранепластическая дизавтономия), псевдообструкция кишечника, подострая сенсорная невропатия.
25. Что такое миастенический синдром Ламберта-Итона?
Миастенический синдром Ламберта-Итона—аутоиммунное заболевание, связанное с продукцией аутоантител. Мишенью для иммунного ответа являются пресинаптические потенциал-зависимые кальциевые каналы в нервно-мышечных синапсах. У 90% пациентов выявляются специфические антитела при радиоиммунном исследовании. Основное проявление —слабость мышц, которая обычно не вовлекает или вовлекает лишь в небольшой степени наружные мышцы глаз.
Примерно в 60% случаев синдром имеет паранеопластический характер и почти исключительно связан с мелкоклеточным раком легких. Опухоль иногда удается выявить лишь спустя 1-4 года после появления синдрома. При синдроме Ламберта-Итона часто отмечаются такие вегетативные симптомы, как сухость во рту (74%), импотенция (41%), запоры (18%), нарушение аккомодации (8%), нарушение потоотделения (4%). У некоторых пациентов могут также присутствовать ортостатическая гипотензия, затруднения при мочеиспускании, пупиллотония. Примерно у 57% пациентов выявляется холинергическая и адренергическая гиперчувствительность зрачков при введении соответственно 2,5% метахолина и 0,5% фенилэфрина. Снижена и продукция слезной жидкости. Могут наблюдаться колебания частоты сердечных сокращений и артериального давления при пробе Вальсальвы или глубоком дыхании, могут выявляться отклонения и в тестах на потоотделение.
26. Как проводится лечение при миастеническом синдроме Ламберта-Итона?
Если удалось выявить вызвавшее синдром новообразование, его удаление или лечение обычно приводит к значительному уменьшению всех симптомов, включая и симптомы вегетативной дисфункции. Если злокачественное новообразование не выявлено, проводят лечение, направленное на улучшение холинергической передачи, а также иммунотерапию. Антихолинэстеразные средства, гуанидина гидрохлорид, 4-аминопиридин и 3,4-диаминопиридин используют для улучшения нервно-мышечной передачи и уменьшения вегетативной дисфункции. Пиридостигмин и простигмин имеют ограниченную эффективность. Иммунотерапия, включающая применение кортикостероидов, плазмафереза, внутривенного иммуноглобулина могут принести улучшение у пациентов как с паранеопластической, так и с идиопа-тической формами синдрома Ламберта-Итона. Наиболее эффективна комбинация 3,4-диаминопиридина и внутривенного имунноглобулина. Необходимо избегать препаратов, нарушающих нервно-мышечную передачу, особенно тех, что обладают способностью блокировать кальциевые каналы.
27. Что такое паранеопластическая вегетативная невропатия?
У части пациентов с мелкоклеточным раком легких, аденокарциномой поджелудочной железы или лимфогранулематозом развиваются вегетативные нарушения (ортостатическая гипотензия, импотенция, сухость во рту, задержка мочи, дисфункция желудочно-кишечного тракта), которые могут улучшаться при адекватном лечении опухоли. У некоторых больных вегетативной невропатией могут выявляться антинейрональные анти-Hu антитела. В последнем случае вегетативная невропатия может быть частью генерализованного паранеопластического синдрома с вариабельной клинической картиной, которая может включать признаки сенсорной нейронопатии, лимбического и стволового энцефалита, мозжечковую дегенерацию, сенсорномоторную полиневропатию. Примерно у 40% пациентов выявляются антитела к никотиновым холинорецепторам вегетативных ганглиев.
Кроме того, у пациентов с паранеопластической вегетативной |И| руживаются антитела к цитоплазме клеток Пуркинье (РСА-2) и белку цитоплазмы нейронов CRMP-5. Клиническое проявление вегетативной невропатии может предшествовать диагностике злокачественного новообразования или следовать за ней.
28. Что такое паранеопластическая псевдообструкция кишечника?
Псевдообструкция кишечника с другими симптомами вегетативной дисфункции или без них может наблюдаться у больных с мелкоклеточным раком легких, карциноидной опухолью легких, недифференцированной эпителиомой и злокачественной тимомой. Клиническая картина включает признаки гастропареза и нарушения моторики пищевода. Впоследствии могут развиваться другие симптомы дизавтономии. Нарушение моторики желудочно-кишечного тракта может регрессировать при успешном лечении опухоли. При патоморфологическом исследовании в желудочно-кишечном тракте выявляют снижение численности нейронов мышечно-кишечного сплетения, фрагментацию и дегенерацию аксонов, инфильтрация лимфоцитами и плазматическими клетками. Некоторые пациенты имеют повышенные титры антинейрональных нуклеарных антител (анна-1 или анти-Ни), которые перекрестно реагируют с антигенами опухолевых клеток и нейронов мышечно-кишечного сплетения.
29. Что такое паранеопластическая подострая сенсорная невропатия?
У части пациентов с данным синдромом, который обычно возникает на фоне мелкоклеточного рака легких, выявляются один или несколько вегетативных симптомов: ортостатическая гипотензия, пупиллотония, гипогидроз, сухость во рту, снижение слезовыделения, импотенция, задержка мочи, запоры. В крови и ЦСЖ часто находят антинейрональные нуклеарные анти-Hu антитела, поликлональный комплемент-фиксирующий IgG, который также реагирует с белком 35-40 кДа, выявляемым в клетках мелкоклеточного рака легких. Нейрональный нуклеарный антиген имеет тот же молекулярный вес, но не имеет в спектре полоски 38 кДа. Успешное лечение опухоли может привести к частичному регрессу вегетативных и соматосенсорных симптомов.
22. Опишите клинические проявления острой пандизавтономии.
Острая дизавтономия (острая вегетативная невропатия) —редкий гетерогенный обычно монофазный синдром с тенденцией к спонтанному восстановлению. Термин «пандизавтономия» отражает совместное вовлечение как симпатического, так и парасимпатического звеньев вегетативной нервной системы при относительной или полной сохранности соматических нервных волокон. Заболеванию может предшествовать вирусная инфекция или другое состояние, протекающее с лихорадкой. Типичные клинические проявления: ортостатическая гипотензия, ангидроз, непереносимость низких и высоких температур, уменьшение слезо- и слюноотделения, расстройства кишечника (кишечная колика, диарея, запоры), атония мочевого пузыря, импотенция, фиксированный пульс, отсутствие зрачковых реакций. Симптомы могут развиваться на протяжении нескольких дней, недель или месяцев.
Могут поражаться люди любого возраста и пола. Семейный анамнез обычно отсутствует. Моторные и сенсорные нарушения обычно минимальны или отсутствуют, но глубокие рефлексы бывают снижены или выпадают. Изредка выявляются снижение чувствительности, нарушение проведения импульсов по сенсорным волокнам, признаки миелопатии или изменения биоэлектрической активности мозга. Содержание белка в ЦСЖ может быть умеренно повышено. Это подтверждает предположение о том, что острая пандизавтономия может быть вариантом СГБ. Восстановление функций обычно требует длительного времени. У трети пациентов восстановление хорошее, у трети сохраняется грубый инвалидизирующий дефект, у трети отмечается частичное восстановление с формированием умеренного, но стойкого дефекта. Данное состояние клинически неотличимо от более тяжелых форм паранеоп ласти чес кой вегетативной невропатии. Эффективность иных мер, помимо симптоматического лечения, не доказана, хотя описаны случаи успешного применения высоких доз внутривенного иммуноглобулина, который способствовал восстановлению. Симптоматическая терапия включает меры по коррекция ортостатической гипотензии, расстройств кишечника и мочевого пузыря.
23. Какие вегетативные нарушения наблюдаются при синдроме Шегрена?
Синдром Шегрена — аутоиммунная экзокринопатия, которая поражает женщин в девять раз чаще, чем мужчин. Среди коллагенозов по частоте она занимает второе место, уступая лишь ревматоидному артриту. Диагностика основывается на клинических данных и выявлении высокоспецифичных антител Ro (SS-A) и La (SS-B), направленных против рибонуклеопротеинов с низким молекулярным весом. При синдроме Шегрена может развиваться широкий спектр периферических невропатий (сенсорная и сенсомоторная полиневропатия, множественная мононевропатия, сенсорная нейронопатия, краниальная невропатия, туннельные синдромы). Вегетативные нарушения, в том числе синдром Эйди, ангидроз, ортостатическая гипотецзия, кардиальная парасимпатическая дисфункция — отмечаются примерно у 25% пациентов с полиневропатией. При биопсии икроножного нерва выявляются признаки аксональной дегенерации, периартериолярной и перивенулярной воспалительной инфильтрации, некротизирующего васкулита. Вегетативная невропатия может развиваться и при других аутоиммунных заболеваниях, в том числе при смешанном заболевании соединительной ткани.
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.