Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...
Периферическое вестибулярное головокружение
Назначение низких доз карбамазепина (200—600 мг/сут) или окскарбазепина быстро устраняет приступы. Так что эффективность этих препаратов имеет диагностическое значение. В отсутствие эффекта назначают габапентин, вальпроевую кислоту или фенитоин. Несмотря на сообщение о некоторых успехах микрохирургической декомпрессии (Moller et al., 1986), ее следует избегать по четырем причинам: 1) в 5—10% случаев операция приводит к потере слуха; 2) эффективность хирургического лечения не превышает 50—60% даже при правильном отборе больных; 3) трудно определить сторону поражения; 4) во время операции существует риск инсульта из-за спазма мелких артерий, кровоснабжающих ствол мозга, а также повреждения мозжечка при ретротемпоральном доступе. Операция показана лишь при некоторых состояниях, например арахноидальной кисте мостомозжечкового утла, поскольку в этом случае медикаментозное лечение редко бывает эффективным.
Неэффективное лечение
Средства, улучшающие кровоток, а также вестибулолитические препараты не эффективны.
Дифференциальный диагноз и отдельные клинические ситуации
- Дифференциальную диагностику проводят прежде всего с:
- доброкачественным позиционным головокружением;
- пароксизмальными стволовыми синдромами;
- вестибулярной мигренью;
- фобическим постуральным головокружением;
- окклюзией позвоночной артерии при повороте головы;
центральным позным и позиционным нистагмом. Дифференциальный диагноз, как правило, несложен благодаря характерной продолжительности (от нескольких секунд до нескольких минут) и большой частоте приступов головокружения при вестибулярной пароксизмии. Ошибиться можно лишь в случае пароксизмальных стволовых синдромов с головокружением и атаксией, поскольку они также поддаются лечению низкими дозами карбамазепина. Предположительно, эти синдромы возникают при рассеянном склерозе или инфаркте и обусловлены пароксизмальной передачей сигнала между соседними волокнами проводящих путей ствола мозга. В трудных случаях для дифференциальной щ агностики целесообразно использовать МРТ с исследованием тонких срезов ствола мозга.
Доброкачественное позиционное головокружение можно диагностировать по типичному нарастающему и затухающему нистагму при позиционном маневре, чего, как правило, не бывает при вестибулярной пароксизмии, при которой к тому же приступ при изменении положения головы возникает не каждый раз.
Анамнез
Основные симптомы — приступы системного головокружения, продолжающиеся несколько секунд или, реже, минут и сопровождающиеся в ряде случаев шумом в ушах и снижением слуха. Нередко приступы возникают при определенных положениях головы, иногда провоцируются гипервентиляцией. Снижение слуха и шум в ушах могут сохраняться и в межприступном периоде.
Клиническая картина и течение
Вестибулярную пароксизмию следует заподозрить при частых и коротких приступах головокружения в сочетании со следующими признаками (Brandt and Dieterich, 1994):
- нарушение статического и динамического равновесия во время приступа;
- К возникновение приступов в ряде случаев при определенных положениях головы, при гипервентиляции и прекращение приступа при смене положения головы;
- одностороннее снижение слуха или шум в ухе, возникающие при каждом приступе или время от времени;
- объективные кохлеовестибулярные нарушения, измеренные с помощью аудиометрии, калорической пробы, исследования слуховых вызванных потенциалов и отклонения
- субъективной зрительной вертикали, которые нарастают во время приступа и уменьшаются между приступами;
- уменьшение частоты и тяжести приступа под действием карбамазепина (даже в низких дозах);
- отсутствие стволовых симптомов, центральных вестибулярных и глазодвигательных расстройств.
В зависимости от преобладания вестибулярных (обусловленных дисфункцией полукружных каналов или отолито-вого аппарата) или слуховых нарушений можно определить, какая часть преддверно-улиткового нерва повреждена. При поражении нескольких нервов можно установить локализацию патологического очага. Например, сочетание симптомов поражения лицевого и преддверно-улиткового нервов (сокращение лобного брюшка затылочно-лобной мышцы и головокружение; Straube et al, 1994) говорит о том, что очаг локализуется во внутреннем слуховом проходе, где оба нерва лежат вплотную друг к другу.
Отмечаются два пика заболеваемости вестибулярной па-роксизмией: ранний, при аномалиях развития позвоночных и базилярной артерий, и поздний, в возрасте 40—70 лет, обусловленный возрастным удлинением сосудов. Течение заболевания, как правило, хроническое. Мужчины болеют в два раза чаще.
Этиология, патогенез и принципы лечения
Считается, что причина кратковременных приступов головокружения (как и невралгии тройничного нерва, лицевого ге-миспазма, невралгии языкоглоточного нерва и миокимии верхней косой мышцы глаза) заключается в сдавлении нерва сосудом (Moller et al., 1986; Moller, 1988; Brandt and Dieterich, 1994). Вероятно, аберрантные артерии мостомозжечкового угла, несколько удлиненные и расширенные вследствие атеросклероза и потому сильнее пульсирующие, сдавливают пред-дверно-улитковый нерв и вызывают его очаговую демиелини-зацию. По-видимому, чаще всего нерв сдавливает извитая передняя нижняя мозжечковая артерия. Симптомы обусловлены либо самим сдавлением, либо патологической пароксизмальной передачей сигнала между соседними частично демиелинизированными аксонами. Обсуждается и другая версия — гиперактивность в ядрах преддверно-улиткового нерва, провоцируемая и поддерживаемая сдавлением. Наконец, помимо удлинения и извитости причиной сдавления нерва может быть мальформация или аневризма артерий задней черепной ямки (Buettner et al., 1983; Yu et al., 1982).
Вестибулярную пароксизмию ранее относили к так называемому «инвалидизирующему позиционному головокружению» (Jannetta, 1975; Jannettaetal., 1984). Этот синдром объединял различные состояния (длительностью от нескольких секунд до нескольких суток), такие как системное и позиционное головокружение, неустойчивость или ощущение дереализации без головокружения, а также различные сопутствующие симптомы. Поскольку под это определение подпадают различные заболевания, например доброкачественное позиционное головокружение (п. 2.1), болезнь Меньера и фобическое постуральное головокружение (гл. 5, п. 5.1), от этого термина отказались в пользу конкретных нозологических форм (Brandt and Dieterich, 1994).
Сдавление нерва сосудом выявляется при МРТ (последовательность CISS; рис. 2.9), однако до сих пор не было проспективных клинических исследований, которые определили бы, как часто встречаются подобные находки. Целесообразность подобных исследований диктуется распространенностью бессимптомных сдавлений нерва. В связи с этим важно определить, в каком месте миелиновая оболочка преддверно-улиткового нерва наиболее уязвима (необходимо точно определить расстояние в миллиметрах от места входа нерва в ствол мозга). Так, сдавление блокового нерва на расстоянии до 1 мм от места выхода из ствола мозга вызывает миокимию верхней косой мышцы глаза, тогда как такое же сдавление на расстоянии в среднем 3,4 мм протекает бессимптомно и встречается у 14% здоровых людей (Yousry et al., 2002а, b).
Приступы головокружения, длящиеся несколько секунд и провоцируемые движением головы, могут быть следствием не только сдавления нерва сосудом, но и натяжения нерва арахноидальной кистой (рис. 2.10; Arbusow et al., 1998). При этом возможны, с одной стороны, длительная блокада нерва (сохраняющаяся от нескольких часов до нескольких дней) и, с другой стороны, пароксизмальное его раздражение, длящееся всего несколько секунд.
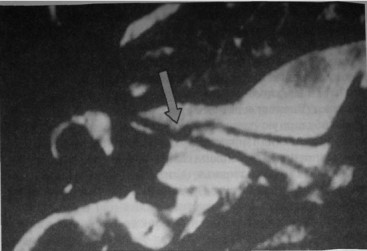
Сдавление преддверно-улиткового нерва извитой передней нижней мозжечковой артерией.
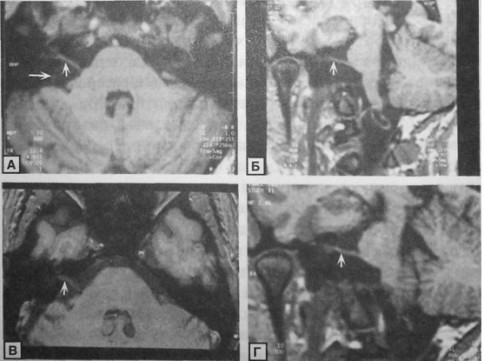
Арахноидальная киста в области мостомозжечкового угла. А, Б. МРТ (Т1-изображение) до операции. Киста (ее граница указана длинной стрелкой) смещает правый преддверно-улитковый нерв (короткая стрелка) вперед (А) и вверх (Б). В, Г. После операции нерв занял обычное положение и головокружение.
Лечение приступов
Приступ проходит самостоятельно. Головокружение и тошноту можно уменьшить с помощью тех же вестибулолитических препаратов, которые назначают и при других острых нарушениях функции лабиринта, — например дименгидрина-та, 100 мг, в виде ректальных свечей, или бензодиазепинов.
Профилактика приступов
Цель профилактического лечения — уменьшить эндолимфа-тическую водянку. Поэтому при повторяющихся приступах системного головокружения в сочетании с преходящей тугоухостью, чувством заложенности и шумом в ухе показано:
- бетагистин, 2 таблетки по 16—24 мг 3 раза в сутки в течение 6—12 мес; при благоприятном течении дозу можно снизить (для оценки эффективности лечения больной должен вести дневник головокружения);
- если эффект лечения недостаточный, в дополнение к бета-гистину можно назначить гидрохлортиазид/триамтерен, по 1 /2— 1 таблетке утром.
Оториноларингологи рекомендуют глюкокортикоиды или бессолевую диету; однако эффективность этих мер пока не доказана.
В тех редких случаях, когда приступы (с тугоухостью или без нее) повторяются часто и не поддаются медикаментозному лечению, показано интратимпанальное введение ототок-сических антибиотиков (например, 1—2 мл раствора гента-мицина в концентрации 20—40 мг/мл) с интервалом 2 нед или, лучше, еще реже.
Раньше инъекции проводили ежедневно, пока Магнуссон с соавт. (Magnusson et al., 1991) не заметили, что ототоксиче-ское действие наступает не сразу. Сейчас антибиотики рекомендуется вводить с интервалом не менее нескольких недель.
Однако до сих пор вопрос о дозе ототоксических антибиотиков и частоте их введения до конца не решен (Blakley, 2000).
Операции на эндолимфатическом мешочке ранее проводились повсеместно и вначале считались разновидностью шунтирующих вмешательств. Однако выяснилось, что по эффективности они приближаются к плацебо (Thomson et al., 1981); в настоящее время их не проводят. Сейчас на хирургическое лечение направляют менее 1—3% больных.
Лечение отолитовых кризов Тумаркина Отолитовые кризы Тумаркина (внезапные падения) крайне осложняют повседневную жизнь больных. Кроме того, они чреваты опасными травмами. При частых кризах и высокой вероятности травм показано интратимпанальное введение гентамицина (Odkvist and Bergenius, 1988). Прежде чем приступать к лечению, необходимо точно установить, поражение какого уха вызывает отолитовые кризы.
Неэффективное лечение
Операции на эндолимфатическом мешочке в настоящее время не проводятся. Эффективность многочисленных схем консервативного лечения, например сосудорасширяющих средств, низкомолекулярных декстранов, гидроксиэтилкрахмала, не доказана.
Дифференциальный диагноз и отдельные клинические ситуации
Первые приступы болезни Меньера необходимо дифференцировать с острой односторонней вестибулопатией, например с вестибулярным нейронитом (п. 2.2). Дифференциально-диагностический признак — длительность приступа: при болезни Меньера — несколько часов, максимум — сутки, при вестибулярном нейроните — несколько суток. В других случаях помогают сопутствующие симптомы: для болезни Меньера характерны расстройства слуха, для синдрома Когана — кератит, для инфарктов в бассейне передней нижней мозжечковой артерии или артерии лабиринта — стволовые симптомы и снижение слуха. При лакунарных инфарктах или рассеянном склерозе с расположением очагов поражения в рвете входа преддверно-улиткового нерва в ствол мозга воз-Ёкают центральные вестибулярные нарушения или глазо-ТИЁЯМи6 расстройства. Снижение реакции на калорическую стимуляцию — неспецифический симптом, поскольку
встречается при всех вышеупомянутых заболеваниях.
Отолитовые кризы Тумаркина, возникающие на ранних или на поздних стадиях болезни Меньера без видимой причины, без предшественников и нарушений сознания, трудно отличить от внезапных падений при вертебробазилярной недостаточности (Baloh et al., 1990). Отолитовые кризы Тумаркина обусловлены, по-видимому, односторонним раздражением отоли-тового аппарата (вследствие колебания давления эндолимфы) и недостаточностью вестибулоспинальных рефлексов.
Другое заболевание, от которого важно отличать болезнь Меньера, — базилярная или вестибулярная мигрень. Может проявляться не только короткими, но и затяжными приступами, длящимися несколько часов (гл. 3, п. 3.2). Для мигрени характерны: 1) саккады при плавных следящих движениях глаз или нистагм в межприступный период; 2) отсутствие постепенного снижения слуха, несмотря на многочисленные приступы; 3) другие неврологические симптомы во время приступа, например онемение лица (при базилярной мигрени); 4) головная боль и боль в шее; 5) эффективность профилактического лечения р-адреноблокаторами. Взаимосвязь между болезнью Меньера и вестибулярной мигренью все чаще обсуждается в литературе (Radtke et al., 2002). Приступы головокружения, иногда в сочетании с расстройствами слуха, встречаются при вестибулярной пароксизмии, обусловленной сдавлением преддверно-улиткового нерва сосудом. В отличие от болезни Меньера, приступы при вестибулярной пароксизмии продолжаются несколько секунд.
Болезнь Меньера развивается вследствие эндолимфатической водянки. Приступ провоцируется разрывом стенки перепончатого лабиринта, отделяющей эндолимфатическое про-странство от перилимфатического. В результате богатая калием эндолимфа смешивается с перилимфой, ионный состав которой не отличается от внеклеточной жидкости. Из-за резкого избытка калия в перилимфе преддверно-улитковый нерв деполяризуется. Возбудимость его сначала повышается, но вскоре сменяется блокадой проведения, обусловленной потерей способности быстрых натриевых каналов переходить в активированное состояние из-за чрезмерной деполяризации. Приступ продолжается несколько часов. Причина водянки кроется либо в нарушении всасывания жидкости в эндолим-фатическом мешочке преимущественно вследствие развития вокруг него фиброза, либо в обструкции эндолимфатического протока, нарушающей движение по нему эндолимфы.
Эндолимфатическая водянка может протекать и бессимптомно. Она развивается в результате воспаления (лабиринтита), травмы (перилимфатической фистулы) или аутоиммунного заболевания, но бывает и идиопатической (Schuknecht and Gulya, 1983). Обычно приступы длятся несколько часов, в течение которых острое системное головокружение сменяется позиционным головокружением, переходящим затем в неустойчивость. В редких случаях первая фаза приступов характеризуется только кратковременным тяжелым системным головокружением или внезапным падением вследствие сдвига отолитовой мембраны под действием водянки (отолитовый криз Тумаркина).
Несмотря на различные доказательства этиологической роли воспаления и аутоиммунных нарушений, до сих пор не было проведено ни одного проспективного испытания, оценивающего эффективность иммунодепрессантов при болезни Меньера. По данным обзоров многочисленных исследований, посвященных лечению болезни Меньера, можно утверждать, что частоту приступов уменьшают только бетаги-стин и диуретики (Claes and van de Heyning, 1997; James and Thorp, 2001). Поэтому бетагистин (Hj-стимулятор и Н3-бло-катор) рекомендуется в настоящее время в качестве профилактического средства первого ряда. Он улучшает микроциркуляцию, воздействуя на прекапиллярные сфинктеры сосудистой полоски, и в то же время, через Н3-рецепторы, оказывает регулирующее влияние на вестибулярные ядра (Van Cauwenberge and de Moor, 1997; Yabe et al., 1993). Возможно, это тормозит образование и стимулирует всасывание эндолимфы. Двойное слепое контролируемое испытание показало, что бетагистин достоверно влияет на течение заболевания, особенно на вестибулярные нарушения (Meyer, 1985). Секрецию эндолимфы можно снизить и с помощью метода, предложенного Шукнехтом, — «выключения» внутреннего уха путем интратимпанального введения ототоксических антибиотиков, например гентамицина. В настоящее время настолько, что он позволяет избирательно воздействовать на секреторный эпителий, сохраняя в значительной степени волосковые клетки вестибулярного и слухового анализаторов.
Помимо купирования и профилактики приступов еще одним важным направлением лечения болезни Меньера можно считать стимулирование центральной вестибулярной компенсации с помощью вестибулярной гимнастики.
Анамнез
Болезнь Меньера проявляется приступами системного головокружения со спонтанным нистагмом, с пошатыванием в определенном направлении, тошнотой и со рвотой, а также с признаками поражения слухового анализатора - тугоухостью, чувством заложенности и шумом в ухе. Обычно приступы длятся несколько часов, возникают в любое время суток и начинаются без предвестников или провоцирующих факторов. Однако в каждом третьем случае перед приступом усиливается шум в ухе, ухудшается слух и появляется ощущение заложенности в ухе. В начале заболевания приступы могут проявляться только слуховыми или только вестибулярными симптомами. Со временем у большинства больных развивается стойкое снижение слуха в пораженном ухе.
Клиническая картина и течение
Болезнь Меньера характеризуется приступами вестибулярных и слуховых нарушений, непостоянным, медленно прогрессирующим снижением слуха и присоединяющимся со временем шумом в ухе. Во время приступа фаза возбуждения лабиринта сменяется фазой угнетения, что проявляется следующими симптомами:
- в фазу возбуждения лабиринта - системным головокружением и нистагмом в сторону пораженного уха;
- в фазу угнетения лабиринта - системным головокружением и нистагмом в сторону здорового уха;
- слуховыми расстройствами - шумом в ухе, снижением слуха на стороне поражения, а также чувством заложенности и распираний в ухе;
- отклонением в сторону и падением при ходьбе. Диагностика болезни Меньера, проявляющейся изолированными слуховыми или вестибулярными расстройствами, сложна.
- я академия оториноларингологии и хирургии головы и шеи разработала в 1995 г. следующие диагностические критерии болезни Меньера.
Несомненная болезнь Меньера:
- гистологически подтвержденная эндолимфатическая во-Щцянка;
- клинические признаки, перечисленные в разделе «Достоверная болезнь Меньера».
Достоверная болезнь Меньера:
- два или более приступа головокружения продолжительно-Щ стью более 20 мин каждый;
- снижение слуха, подтвержденное по крайней мере одно-1 | кратной аудиометрией;
- шум или ощущение заложенности в пораженном ухе;
- отсутствие других причин, объясняющих перечисленные симптомы.
Вероятная болезнь Меньера:
- хотя бы один приступ головокружения;
- снижение слуха, подтвержденное по крайней мере однократной аудиометрией;
- шум или ощущение заложенности в пораженном ухе;
- отсутствие других причин, объясняющих перечисленные симптомы.
Возможная болезнь Меньера:
- приступы головокружения без подтвержденного снижения слуха;
- нейросенсорная тугоухость, стойкая или непостоянная, с нарушением равновесия, но без явных приступов головокружения;
- отсутствие других причин, объясняющих перечисленные симптомы.
На наш взгляд, эти критерии нуждаются в доработке по крайней мере в двух направлениях: уточнение признаков, достаточных для диагностики несомненной и достоверной болезни Меньера, и придание этим критериям более специфических свойств, поскольку существующие критерии во Ц§Н1Ш ^ падают с таковыми для базилярной и вестибулярной мигрени, перилимфатической фистулы и вестибулярной пароксизмии.
Начало заболевания приходится на возраст 30-60 лет; болезнь Меньера редко встречается у детей и у людей старше 80 лет. Мужчины болеют несколько чаще (Sade и Янив., 1984; Стал др, 1978). Заболевание начинается с поражения одного уха и протекает в виде беспорядочных, нерегулярных приступов, частота которых обычно сначала нарастает, а затем снижается на протяжении нескольких лет. В межпри-ступном периоде симптомы сначала отсутствуют, но со временем появляются и прогрессируют такие нарушения, как односторонняя вестибулярная гипофункция, шум в ухе и снижение слуха (обычно на низкочастотные звуки). Отличительная особенность болезни Меньера (в сравнении с другими заболеваниями внутреннего уха) - волнообразное течение.
Несмотря на то что вначале поражается только одно ухо, со временем патологический процесс может стать двусторонним. Чем дольше наблюдают больного с болезнью Меньера, тем чаще видят двустороннее поражение (Morrison, 1986). На ранней стадии (в первые 2 года с начала заболевания) двустороннее поражение встречается лишь у 15% больных, а через 10-20 лет - уже у 30-60% больных. В то же время общепризнано, что в целом болезнь Меньера протекает сравнительно доброкачественно и через 5-10 лет примерно у 80% больных наступает ремиссия (правда, исчезают только приступы, а тугоухость остается) (Friberg и др., 1984). Спонтанную ремиссию объясняют образованием постоянной фистулы в стенке перепончатого лабиринта (разделяющей эндолимфу и пери-лимфу), что обеспечивает непрерывный бессимптомный отток избытка эндолимфы.
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.