Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...
Практика фельдшера
В любом участке проводящей системы могут возникать добавочные (эктопические) очаги возбуждения. В результате нарушается ритм: экстрасистолия и пароксизмальная тахикардия.
Предсердная (суправентрикулярная) экстрасистолия.
В предсердии появляется очаг возбуждения, способный вызвать внеочередные сокращения сердца.
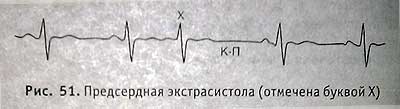
Предсердная экстрасистола (отмечена буквой X)
Признаки: внеочередной комплекс QRS, увеличение RHR после экстрасистолы — компенсаторная пауза (КП), сохранение зубца Р. Предсердная экстрасистолия может наблюдаться у практически здоровых людей при злоупотреблении курением, крепким кофе, рефлекторно — при заболеваниях брюшной полости. Возникает она при дистрофических поражениях миокарда, гормональных расстройствах (тиреотоксикоз, климакс), нарушении кровообращения, различных интоксикациях.
Клинически пациенты могут ощущать перебои в сердце или остановку с последующим сильным ударом.
Желудочковая экстрасистолия.
При желудочковой экстрасистолии последовательность возбуждения сердца резко меняется. Во-первых, возникающий в желудочке импульс не распространяется ретроградно через узел Ашоф-фа—Тавара (предсердия не возбуждаются), во-вторых, возбуждение желудочков происходит неодновременно (раньше тот, где возникло эктопическое возбуждение), поэтому комплекс QRS уширен.
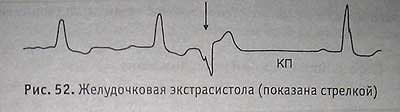
Желудочковая экстрасистола (показана стрелкой)
Признаки: внеочередной, уширенный, деформированный QRS, отсутствие перед экстрасистолой зубца Р, КП после нее.
Импульсы могут исходить из любого эктопического очага, чередуясь в определенном порядке с нормальными импульсами из синусового узла.
Бигеминия - - чередование экстрасистолы с каждым нормальным импульсом из синусового узла. Тригеминия — экстрасистола появляется после двух нормальных импульсов. Квадригеминия — после трех нормальных импульсов. Групповая экстретистолия — появление подряд нескольких экстрасистоя, которые часто предшествуют па-роксизмальной тахикардии.
Ощущения пациента такие же, как при предсердной экстрасистолии.
Пароксизмальная тахикардия суправентрикулярная.
Пароксизмалъная тахикардия (ПТ) — внезапное резкое учащение сердечного ритма, при котором ЧСС может достигать 180—240 и более в 1 минуту.
Приступ ПТ может продолжаться от нескольких секунд до нескольких дней и обрывается так же внезапно, как и начался. Во время приступа все импульсы к сокращению исходят из гетеротопного очага, так как его активность подавляет функцию синусового узла. ПТ, как и экстрасистол ия, может возникать у лиц с повышенной возбудимостью нервной системы, но чаще возникает на фоне тяжелого заболевания сердца (инфаркт миокарда, порок сердца и др.).
Пациенты ощущают внезапный толчок в грудную клетку, сердцебиение, ощущение стеснения в груди, слабость. Кожные покровы бледные, возможны цианоз, набухание и пульсация шейных вен. АД снижается при затянувшемся приступе. При ПТ гетеротопный очаг может располагаться в предсердии, атриовентрикулярном узле, в желудочке. Определить это можно только на ЭКГ.
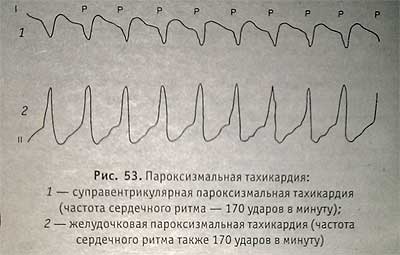
Пароксизмальная тахикардия:
1 — суправентрикулярная пароксизмальная тахикардия (частота сердечного ритма —170 ударов в минуту);
2 — желудочковая пароксизмальная тахикардия (частота сердечного ритма также 170 ударов в минуту)
На ЭКГ при суправентрикулярной ПТ комплекс QRS связан с зубцами Р.
Желудочковая пароксизмальная тахикардия
На ЭКГ: серия деформированных и расширенных желудочковых комплексов, не связанных с зубцом Р (его нет).
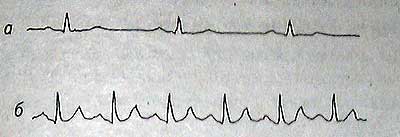
1. Синусовая тахикардия
Нормальный синусовый ритм — 69 сокращений в минуту
(о), синусовая тахикардия —136 сокращений в минуту (б).
Признак — R—R или Т—R одинаковые на нормальной ЭКГ и укорочены при тахикардии.
2. Синусовая брадикардия
Синусовая брадикардия — 50 сокращений в минуту Признак — R—R увеличены.
3. Синусовая аритмия
Признак — R-R разные по продолжительности.
В приведенных примерах везде перед комплексом QRS есть положительный зубец Р.
Бели синусовый узел выходит из строя, то его функцию берет на себя атриовентрикулярный узел (А—V ритм). На ЭКГ зубец Р — отрицательный или наслаивается на QRS в зависимости от места возникновения импульса (верх, середина или низ пучка).
Электрокардиография занимает ведущее место среди множества инструментальных методов исследования сердечно-сосудистой системы. Она позволяет исследовать биоэлектрическую активность сердца, определить нарушения сердечного ритма и проводимости.
Электрокардиография представляет собой метод графической регистрации электрических процессов, возникающих при деятельности сердца. Кривая, которая при этом получается, называется электрокардиограммой.
Электрический ток появляется между двумя точками, соединенными проводником, когда между ними есть разность электрических зарядов. Величину разности зарядов принято называть разностью потенциалов. Разность потенциалов электрической активности сердца очень мала, выражается в милливольтах (Мв). Это величина векторная, т. е. она имеет численное значение и определенное направление в пространстве.
Разность потенциалов составляет 90 Мв. Это потенциал поляризованной клетки и называется потенциалом покоя.
Во время возбуждения клеток записывается потенциал действия. Он состоит из фаз: деполяризации и реполяри-зации (выхода из состояния возбуждения).
Прямая линия, которую записывает аппарат при отсутствии разности потенциалов, называется изоэлектрической.
Зубцы, направленные вверх от изоэлектрической линии, называются положительными; направленные вниз — отрицательными.
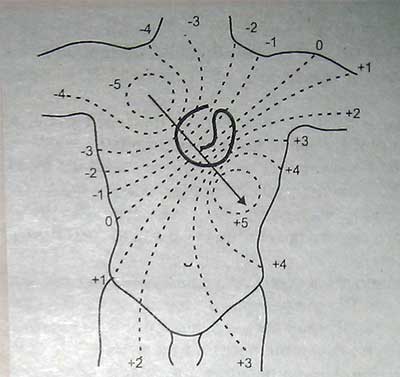
Суммарная ЭДС клеток называется электрической осью сердца (ЭОС). Она имеет числовое и векторное значения (рис.).
Места регистрации электрических потенциалов называются отведениями: стандартными, усиленными и грудными.
Стандартные отведения. Они обозначаются римскими цифрами: I, II, III.
Схема расположения изопотенциальных линий электрического поля сердца на поверхности тела через 0,04 секунды после начала возбуждения (справа — налево и сверху — вниз). Цифрами обозначена величина потенциалов, стрелкой — ЭОС
- I стандартное отведение регистрирует разность потенциалов между левой и правой рукой;
- II — между правой рукой и левой ногой;
- III — между левыми рукой и ногой;
- Швд — третье отведение на высоте вдоха.
Стандартные отведения являются двухполюсными, так как в их формировании принимают участие два потенциала (двух конечностей).
Усиленные полюсные отведения от конечностей. Они регистрируют отведение с одной конечности, потому и называются однополюсными. Потенциал при этом увеличивается в 1,5 раза благодаря объединению двух из трех потенциалов.
Обозначаются отведения по активному электроду:
AVL — активный электрод на левой руке;
AVR — на правой руке;
AVF — на левой ноге. Буква А обозначает усиление, V — символ напряжения, L — левый, R — правый, F Щ нога;
AVL — активный электрод на левой руке, электроды правой руки и левой ноги объединены;
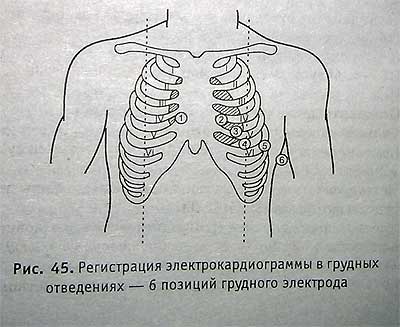
AVR — электроды левой руки и левой ноги объединены; AVF — электроды обеих рук объединены. Грудные отведения обозначаются буквой V, позиция грудного электрода обозначается арабскими цифрами внизу буквы V.
Активный электрод устанавливается на следующие точки: V1 — в IV межреберье у правого края грудины; V2 — в IV межреберье у левого края грудины; V3 — на середине расстояния между V2 и V4; V4 — в V межреберье на левой среднеключичной линии;
V5 — между V4 и левой передней подмышечной линией на уровне V4;
V6 — на левой передней подмышечной линии на уровне V4.
Регистрация электрокардиограммы в грудных отведениях — 6 позиций грудного электрода
Техника регистрации ЭКГ изложена в приложении.
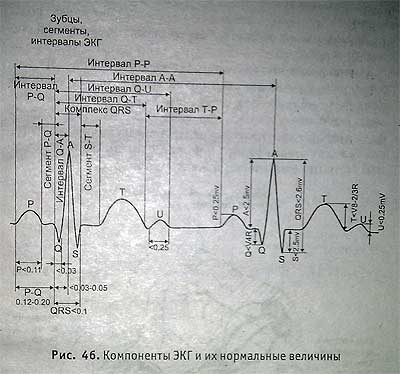
На схеме обозначены зубцы, сегменты, интервалы нормальной ЭКГ.
Компоненты ЭКГ и их нормальные величины
Положительные зубцы: Р, R, Т, иногда U. Отрицательные зубцы: Q, S.
Сегмент — расстояние между двумя соседними зубцами (P-Q).
Интервал — сегмент плюс продолжительность предшествующего зубца (Р—Q, Q-T).
Работа сердца биологически определена его основными функциями: автоматизмом, возбудимостью, проводимостью и сократимостью, которые, в свою очередь, зависят от нервной регуляции и гуморальных воздействий.
Функцию сократимости оценить можно только косвенно — по отношению зубцов ЭКГ к милливольту, который отбивается перед началом исследования.
Остальные три функции по ЭКГ определяются достоверно.
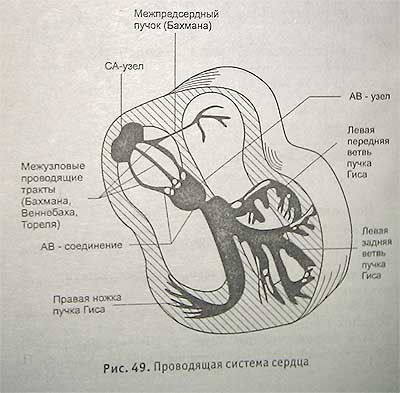
Автоматизм сердца осуществляется проводящей системой сердца.
Наибольшее число импульсов вырабатывается в синусовом узле у устья верхней полой вены в правом предсердии (узел Киса—Фляка), отсюда импульс по миокарду предсердия достигает атриовентрикулярного узла (узел Ашоф-фа—Тавара); далее импульс передается по пучку предсерд-но-желудочкового узла, по ножкам пучка Гиса и волокнам Пуркинье на миокард желудочков
Реография (греч. Rheos — ток, поток и grapho — записываю; син.: электроплетизмография) — метод графической регистрации колебаний сопротивления участков тела человека к переменному току звуковой и сверхзвуковой частоты (16—300 кГц). Одна из причин изменения элект-I рического сопротивления живых тканей — колебания их кровенаполнения. Регистрация колебаний сопротивления участков тела осуществляется с помощью реографа. Рео-граф состоит из блоков питания, генератора тока высокой частоты (30 кГц), усилителя со ступенчатым регулятором усиления, детектором, мостовой измерительной схемой,
панелью с органами управления и стрелочным или электронным индикатором балансировки. Для регистрации кривой применяется записывающая система электрокардиографа. Генератор реографа предназначен для преобразования сетевого тока в электроток определенной частоты и силы, пропускаемый через исследуемый участок тела. Переменный ток высокой частоты легко преодолевает сопротивление кожного эпидермиса и относительно хорошо проводится глубже расположенными тканями.
Метод реографии в клинических целях используется широко. Запись производится с помощью электродов, которые накладывают подобно I и III отведениям электрокардиограммы. Регистрируемые таким образом колебания электропроводности отражают в основном изменения количества крови в полостях сердца, продолжительность периодов напряжения и изгнания желудочков сердца.
Метод широко используется в клинической практике для исследования кровенаполнения сосудов, состояния кровообращения в труднодоступных участках тела или органах.
Периферическая реография называется реовазографией; кровенаполнение сосудов головного мозга — реоэнцефалографией (РЭГ); сосудов печени — реогепатографией; сосудов легких — реопневмографией, сосудов почек —реоренографией. Исследование венозных сосудов называется реофлебографией.
Техника реографии
Используют электроды, изготовленные из свинца (меди, латуни, алюминия, пищевого олова). Прокладки изготовлены из фланели.
- кожа протирается спиртом;
- на кожу соответствующей области накладываются прокладки, смоченные 5% раствором поваренной соли, и фиксируются бинтом;
- на прокладки накладываются электроды;
- для предотвращения механического смещения электродов на их наружные поверхности прикрепляются мягкие эластичные каучуковые пластины толщиной 8 мм;
- через 3 минуты проводится запись включением аппарата.
Контроль во время записи проводится визуально по характеру колебаний луча на электрокардиографе, по величине и направлению калибровочного импульса.
Запись кривой выполняется чернильным пером на специальной ленте.
Исследование совершенно безвредно.
На рисунках представлены нормальные и патологические кривые.
В настоящее время происходит компьютерная обработка реографии.
Представляются варианты таких реограмм.
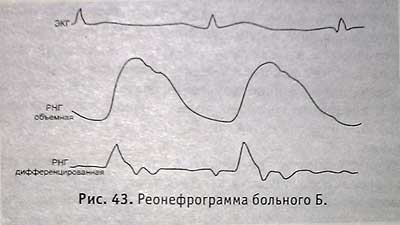
1. РЭГ — реоэнцефалография (кровенаполнение сосудов головного мозга).
Тонус сосудов повышен
Реография голень-стопа.
Обмен газов на этапе «кровь легочных капилляров — атмосферный воздух» называется внешним, или легочным, дыханием. Главная задача системы внешнего дыхания — поддержание необходимого организму газового состава оттекающей от легких артериальной крови. Кислород поступает в кровь из легочных альвеол путем диффузии через альвеолярно-капиллярную мембрану. Углекислый газ переходит из крови в альвеолы.
Исследование внешнего дыхания дает возможность судить о наличии дыхательной недостаточности тогда, когда еще нет симптомов дыхательной недостаточности, следить за динамикой дыхательных объемов, которые меняются под влиянием лечения.
Легочная вентиляция. Показатели легочной вентиляции определяются и изменяются не только из-за патологического процесса в дыхательной системе, но и в значительной мере зависят от конституции и физической тренировки, роста, массы тела, пола и возраста человека. Поэтому полученные данные оцениваются по сравнению с так называемыми должными величинами, учитывающими все эти данные и являющимися нормой для исследуемого лица. Должные величины высчитываются по номограммам.
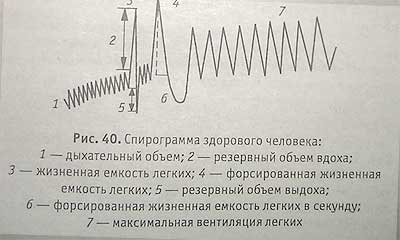
Измерение дыхательных объемов. Различают следующие дыхательные объемы:
- дыхательный объем (ДО) — объем воздуха, вдыхаемый и выдыхаемый при спокойном дыхании в одну фазу дыхания. В среднем он равен 500 мл (от 300 до 900 мл). Из этого объема примерно 150 мл составляет объем так называемого воздуха функционального мертвого пространства (ВФМП) в гортани, трахее, бронхах, который не принимает участия в газообмене, хотя, смешиваясь с выдыхаемым воздухом, он увлажняет и согревает его (физиологическая роль ВФМП);
- резервный объем выдоха (РО) равен примерно
- 1500—2000 мл. Это воздух, который человек может выдохнуть после спокойного выдоха, если после спокойного выдоха сделать максимальный выдох;
- резервный объем вдоха (РО ) равен 1500—2000 мл. Это объем воздуха, который человек может вдохнуть после спокойного вдоха;
- жизненная емкость легких (ЖЕЛ) равна сумме резервных объемов вдоха и выдоха и дыхательного объема. В среднем ЖЕЛ равна 3700 мл;
- остаточный объем (ОО), равный 1000-1500 мл, — воздух, остающийся в легких после максимального выдоха;
- общая максимальная емкость легких (ОЕЛ) составляет сумму дыхательного, резервного (вдох и выдох) и остаточного объема и равна 5000—6000 мл.
Исследование дыхательных объемов позволяет оценить возможности компенсирования дыхательной недостаточности благодаря увеличению глубины дыхания за счет использования резервных легочных объемов. ДО в норме составляет около 15% ЖЕЛ; РО и РО — 42-43%
Жизненную емкость легких и дыхательные объемы определяют с помощью спирографов. Кроме измерения легочных объемов, с помощью спирографа можно определить ряд дополнительных показателей вентиляции: дыхательный и минутный объемы вентиляции, максимальную вентиляцию легких, объем форсированного выдоха. Наличие адсорбера для двуокиси углерода позволяет установить поглощение кислорода за минуту.
Исследование интенсивности легочной вентиляции. Для определения с помощью спирографии ЖЕЛ исследуемого просят сделать 2—3 глубоких вдоха и выдоха, а затем повторить в спирограф.
В норме у взрослых людей ЖЕЛ составляет 2500-5000 мл (2500-4000 мл — у женщин, 3500-5000 мл — у мужчин). ЖЕЛ зависит от пола, возраста, массы тела исследуемого. Для того чтобы судить, в какой степени фактическая ЖЕЛ (ФЖЕЛ) отклоняется от нормы, ее величину сравнивают с должной (ДЖЕЛ). Для определения ДЖЕЛ по методу Веста величину роста (в см) умножают на коэффициент 25 для мужчин и 20 — для женщин. В норме величина ЖЕЛ варьирует и может отклоняться от должной на 15—20%. Значит, о нарушении внешнего дыхания свидетельствует снижение ФЖЕЛ по отношению к ДЖЕЛ более, чем на 25%.
Объем форсирован ново выдоха (ОФВ) — это количество воздуха, которое исследуемый выдыхает при быстром выдохе после максимального вдоха (проба Вотчала). При определении ОФВ пациент спокойно дышит в спирограф 20—30 секунд, затем делает глубокий вдох и задерживает дыхание на 3—4 секунды (при этом скорость движения бумаги увеличивается до 600 мм/с), после чего как можно быстрее делает максимальный выдох. В норме за 1 секунду он составляет 70—80% ЖЕЛ, за 2 секунды — 94%, за 3 секунды — 97%.
Проба Тифно — односекундный объем форсированного выдоха (ОФВх) — это объем воздуха, выдыхаемого за первую секунду.
В норме ОФВ1 составляет 70-80% от ЖЕЛ. При уменьшении показателя можно думать об эмфиземе легких, обструкции бронхов.
Максимальная вентиляция легких (МВЛ), или предел дыхания, — это количество воздуха, которое проходит через легкие в течение 1 минуты при максимальной глубине и частоте дыхания. МВЛ показывает предел возможного увеличения дыхания. Определяется МВЛ спирографией, при этом пациент дышит максимально глубоко с частотой 60—70 в 1 минуту на протяжении 15 секунд (более длительное дыхание тяжело переносится больными, особенно детьми). У женщин в норме МВЛ составляет 50—70 л, у мужчин — 80-120 л.
В норме возможны отклонения до ± 20-30%.
О степени нарушения вентиляции можно судить также по данным пневмотахометрии* Этим методом определи* ют максимальную объемную скорость воздушной струи при форсированном выдохе и вдохе. В норме объемная скорость воздушной струи при выдохе колеблется от 5 до 8 л в 1 секунду у мужчин и от 4 до 6 л в 1 секунду у женщин. Объемная скорость воздушной струи при вдохе меньше, чем при выдохе (приблизительно равны), — 15% от вдоха. Если разница больше 5 л, это патология. Показатели пневмотахометрии уменьшаются при нарушении проходимости бронхов и уменьшении эластичности легочной ткани. В настоящее время все указанные объемы, характеризующие функцию внешнего дыхания, вычисляются с помощью компьютерной (электронной) спирографии.
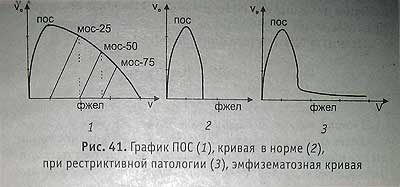
Электронная спирография (пикфлоуметрия) (рис. 42) — измерение пика объемной скорости (ПОС). Исследование проводится в условиях относительного покоя. Делаются три попытки максимального вдоха и выдоха. Выбирается наилучшее показание. Получается график: V — скорость, V — объемная скорость. МОС-25 — это скорость в крупных бронхах, МОС-25 зависит от усилия выдоха, МОС-50, МОС-75 — от пропускной способности бронхов.
На горизонтальной линии откладывается ФЖЕЛ. ПОС должно уложиться в 1/4 ФЖЕЛ. ПОС больше МОС-25. Выдох — 3 секунды (у больного — 5—6 секунд).
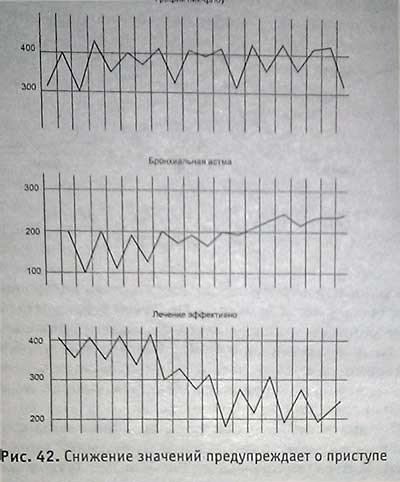
Пикфлоуметрия (ПФМ) имеет диагностическое значение, а также используется для выбора метода лечения при бронхиальной обструкции. Получила распространение пикфлоуметрия — измерение ПОС выд. с помощью портативного прибора пикфлоуметра. Показатель пикфлоумет-рии обычно идентичен с ОФВг Это простой, удобный в эксплуатации прибор, позволяющий осуществлять мониторинг, например, бронхиальной астмы, в поликлиниках, клиниках и домашних условиях.
Для диагностики и контроля лечения астмы с помощью пикфлоуметра измеряют индекс суточной вариабельности. Измерения проводятся 2 раза в день (утром и вечером). Результаты заносятся в специальный график.
Суточный разброс показателей ПОС выд. более чем на 20% является диагностическим признаком бронхиальной обструкции. Подтверждением такого вывода является следующий провокационный тест: если через 10—20 минут после ингаляции бронходилататора ПОС выд. или ОФВг увеличились на 15 и более процентов, это свидетельствует "в пользу обструкции (см. графики).