Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...
Практика фельдшера
При аускультации сердца необходимо придерживаться следующих правил.
Положение пациента. Выслушивать пациента необходимо в различных положениях — вертикальном, горизонтальном и лежа на левом боку. Это необходимо делать, так как звуковые явления, возникающие в сердце при разных клапанных пороках сердца, могут выслушиваться в том или ином положении пациента. Например, шум при митральном стенозе лучше прослушивается при аускультации пациента лежа на левом боку, шум трения перикарда лучше выслушивается на основании сердца при наклоне туловища пациента вперед.
Положение фельдшера. Фельдшер располагается справа от пациента и так, чтобы было удобно и свободно пользоваться фонендоскопом над всеми точками выслушивания сердца.
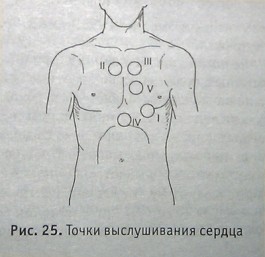
Точки выслушивания сердца
- точка митрального клапана — верхушка сердца (на 1—2 см внутри от среднеключичной линии слева в V межреберье);
- точка аортального клапана — II межреберье у грудины спраьа;
- точка клипана легочнойартерии — II межреберье слева у края грудины;
- точки трехстворчатого клапана — у основания мечевидного отростка грудины;
- точка Боткина (V точка) — у моста прикрепления III—IV ребер к грудине слева, сюда проводятся звуки (шумы) с митрального и аортального клапанов.
В норме тоны сердца ясные (громкие), ритмичные, чистые.
Тоны сердца могут ослабляться (при недостаточности митрального клапана — I тон) или усиливаться (I тон на верхушке сердца при митральном стенозе).
Ослабление II тона над аортой — при гипотонии.
Практическое значение имеет усиление II тона ни<) аортой — при гипертонии и атеросклерозе; усиление над легочной артерией — при митральных пороках сердца.
Если II тон более звучен над аортой, ото акцент II тона над аортой; если над стволом легочной артерии — акцент II тона над легочной артерией.
При тяжелой патологии миокарда возможно раздвоение II тона — появляется 3-членный ритм сердца (ритм галопа, ритм, напоминающий звук скачущей лошади).
Аускультация видео
Частота тонов сердца
В норме число сердечных сокращений (ЧСС) составляет 60—80 в 1 минуту. ЧСС может увеличиваться (тахикардия) или уменьшаться (брадикардия). Тахикардия может быть у здоровых людей при беге, физической работе, повышенном эмоциональном состоянии (исчезает через 2— 3 минуты) и различных патологических состояниях (лихорадка, миокардит, тиреотоксикоз, анемия, кровопотеря и др.). ЧСС в этих случаях может увеличиваться до 100-120 и более в 1 минуту.
Брадикардия может наблюдаться у здоровых людей (спортсмены, ваготоники) и в патологических случаях (сужение устья аорты, желтуха, брюшной тиф, менингит, передозировка дигиталисных препаратов и др.), урежение пульса (менее 40 ударов в минуту) наблюдается при нарушении ритма (полная атриовентрикулярная блокада).
В норме ЧСС полностью совпадает с частотой пульса. При мерцательной аритмии (фибрилляции предсердий) слабые сокращения сердца не прогоняют кровь до периферии, поэтому частота пульса считается только по дошедшим пульсовым волнам, число которых меньше ЧСС. Разница между ЧСС и частотой пульса называется дефицитом пульса.
Тоны сердца могут быть приглушенными или глухими (плохо, иногда едва слышно) при снижении сократительной функции сердца при сердечной недостаточности.
Тоны сердца могут быть неритмичными (аритмичны-1 ми) — свидетельство нарушений в проводящей системе сердца или в миокарде.
Тоны сердца могут быть нечистыми, вместо тонов прослушиваются шумы.
Органические шумы возникают вследствие органических поражений сердца, клапанов сердца. Они бывают грубыми и усиливаются после физической нагрузки.
Функциональные шумы возникают без органических поражений сердца: при анемии, тиреотоксикозе, нервном возбуждении.
Отличительные признаки функциональных шумов функциональные шумы в большинстве случаев бывают систолическими ч лучше выслушиваются на верхушке сердца и над легочной артерией. Они всегда бывают мягкими, непостоянными (могут исчезать после физической нагрузки), никуда не проводятся и при пальпации сердца не выявляются, не сопровождаются увеличением размеров сердца.
Шумы бывают систолические (возникают после большой паузы между I и II тонами сердца) и диастолические (в большую паузу между II и I тонами сердца). Возможны сочетания обоих шумов.
Определив место наилучшего выслушивания шума, зная й значения точек выслушивания, можно определить место! патологического процесса. Например, если шум лучше всего выслушивается на верхушке сердца, предполагают патологию митрального клапана.
Определив характер шума, мы предполагаем, какая! это патология. Шум систолический — недостаточность митрального клапана, в фазу систолы клапаны неплотно смыкаются, слышен шум обратного тока крови из желу-1 дочка через образовавшуюся щель между створками кла-1 пана в предсердие. Шум диастолический — стеноз левого венозного отверстия (через суженное отверстие в фазу диастолы кровь из предсердия в левый желудочек поступает с шумом).
Проводимость шумов
Шумы, возникающие при клапанных пороках сердца, могут выслушиваться не только в точках выслушивания, но и на некотором расстоянии от них. Они обычно проводятся по току крови от места их возникновения или по плотной мышце сердца в период ее сокращения. Так, резкий систолический шум при стенозе устья аорты далеко распространяется по току крови на периферию и хорошо выслушивается на сонных подключичных артериях, на ключицах, на грудном отделе позвоночника. При недостаточности митрального клапана шум проводится в левую подмышечную область. Диастоличес-кий шум при недостаточности клапанов аорты проводится вниз к левому желудочку и часто лучше всего выслушивается в точке Боткина. Имеет значение положение пациента при аускультации: шумы при митральных пороках лучше выслушиваются в положениях пациента на спине и левом боку, при аортальных пороках — в вертикальном положении.
К внесердечным шумам относится шум трения перикарда. Он возникает при заболеваниях перикарда, листки которого становятся шероховатыми, не связаны с тонами сердца, напоминают звук шелеста бумаги, выслушиваются лучше всего у левого края грудины (попросить пациента задержать дыхание — шум трения перикарда слышен). Шум трения перикарда непостоянен, временами исчезает, усиливается при нажатии стетоскопа на грудную клетку.
Аускультация остается незаменимым диагностическим методом для исследования легких, сердца, сосудов, а также для измерения АД в акушерской практике, имеет значение при исследовании органов пищеварения (определение кишечных шумов, шума трения брюшины, сужения кишок).
Правила и техника аускультации
- Положение врача, фельдшера должно быть удобным.
- Положение пациента, как при перкуссии: стоя или сидя.
- В помещении должно быть тихо, чтобы посторонние звуки не заглушали выслушиваемые звуки, и тепло, что бы пациент был раздет.
- На коже над поверхностью выслушивания не должно быть волос, так как трение раструба фонендоскопа о них вызывает дополнительные звуки. В случае резко выраженной волосистости необходимо участок кожи для выслушивания смочить водой.
- Раструб фонендоскопа, стетоскопа должен быть плотно, но не сильно приложен к телу и придерживаться руками.
- Одно из основных правил аускультации требует, чтобы врач, фельдшер пользовались тем аппаратом, к которому они привыкли. Необходимо приобретать навык выслушивания.
Аускультация легких
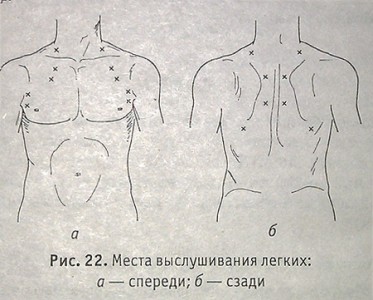
Аускультация легких выполняется по определенному плану: сначала спереди и сверху, опускаясь вниз и в стороны. Затем в той же последовательности — сзади и по боковым линиям.
Места выслушивания легких: a— спереди; б — сзади
При аускультации определяется характер дыхательных шумов, образующих аускультативные виды дыхания:
- везикулярное — слышен вдох и ]/3 выдоха в виде звука «ф»;
- жесткое (пуэрильное у детей до шестилетнего возраста) _ слышен и вдох, и выдох со звуком «ф»;
- бронхиальное — слышен вдох и выдох со звуком «х»;
- амфорическое — вдох похож на звук, получаемый при сильном вдувании воздуха в узкое горло пустого стеклянного сосуда. Свидетельствует о наличии гладкостенной полости в легком (абсцесс, каверна);
- саккадированное — вдох состоит из двух и более фаз. Бывает при наличии опухоли, инородного тела в трахее или крупном бронхе.
В норме выслушивается везикулярное дыхание ниже углов лопатки сзади, на боковых поверхностях грудной клетки и спереди ниже II ребра и латеральные окологру-динных линий; бронхиальное — в межлопаточном пространстве и за грудиной — спереди.
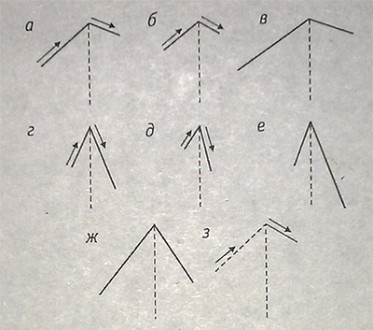
Виды дыхания:
о — везикулярное; 6 — ослабленное везикулярное;
в — усиленное везикулярное; г — бронхиальное;
д — ослабленное бронхиальное; е — усиленное бронхиальное;
ж — бронховезикулярное; з — саккадированное
Побочные дыхательные шумы:
- крепитация — мелкое потрескивание на вдохе, свидетельство патологии в альвеолах;
- шум трения плевры — вдох и выдох похожи на хруст снега под ногами или на трение двух листков бумаги — свидетельство патологии плевральных листков (стали шероховатыми). Шум трения плевры похож иногда на крепитацию или влажные мелкопузырчатые хрипы.
Отличительные признаки:
- после кашля хрипы изменяют свой характер или исчезают;
- при сильном надавливании стетоскопом на грудную клетку шум трения плевры усиливается (хрипы — нет);
- крепитация выслушивается только на фазе вдоха, а хрипы и шум трения плевры — в обе фазы дыхания;
- с закрытым ртом и носом и движением живота шум трения плевры слышен, а хрипы и крепитация — нет;
хрипы: сухие — свистящие, хрипящие, жужжащие — возникают в бронхах вследствие сужения их просвета или вследствие скопления вязкой мокроты; влажные — мелко-, средне-, крупнопузырчатые, напоминают звук лопающихся пузырьков воздуха, пропущенных через воду. Возникают в бронхах соответствующего калибра при скоплении в них жидкой мокроты.
{module Похожие материалы}
Перкуссия печени
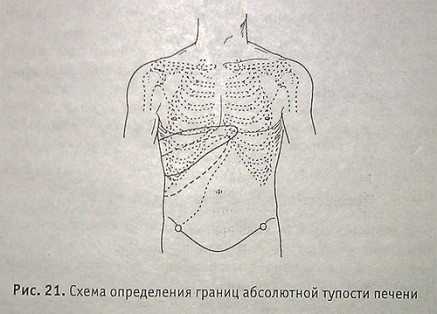
Перкуторно определяются границы печени. В норме верхняя граница абсолютной тупости печени располагается у верхнего края VI ребра по окологрудинной линии, на VI ребре по среднеключпчной линии и на VII ребре по правой породней подмышечной линии (соответствует нижним границам правого легкого). Увеличение печени осуществляется в основном вниз, поэтому важна нижняя граница печени. Определяется граница печени перкуссией снизу вверх, от тнмпаннческого звука до абсолютно тупого.
Схема определения границ абсолютной тупости печени
В норме нижняя граница абсолютной тупости печени: по правой передней подмышечной линии проходит по X ребру, по среднеключичной — по нижнему краю правой реберной дуги, по правой окологрудинной линии — на 2 см ниже правой реберной дуги; по передней срединной линии на 4—6 см ниже мечевидного отростка; по левой окологрудинной линии — по нижнему краю левой реберной дуги. Высота печеночной тупости (расстояние между двумя соответствующими точками верхней и нижней границ печени) в норме по правой окологрудинной линии составляет 8-10 см, по правой среднеключичной линии — 9-11 см, по правой передней подмышечной линии — 10—12 см.
Увеличение размеров печени бывает при хронической сердечной недостаточности, заболеваниях печени.
При легком поколачпванин по поверхности грудной клетки (над печенью) возможна болезненность при заболеваниях печени. Болезненность при поколачивании ребром ладони по правой реберной дуге бывает при холецистите.
Перкуссия живота
Полость живота заполнена полыми органами, поэтому над передней стенкой живота при перкуссии определяется тимпанический перкуторный звук. Если он сочетается увеличением живота, мы думаем о метеоризме. При увеличении живота при асците в отличие от метеоризма является в отлогих местах живота тупой перкуторный звук, который перемещается вместе с изменением положения тела пациента в нижерасположенные места брюшной полости.
Перкуссия почек и мочевого пузыря
Почки прикрыты петлями кишечника, поэтому над ними получается тимпанический перкуторный звук, границы органа определить невозможно. Большее значение имеет метод поколачивания.
Фельдшер кладет левую руку на поясницу пациента в зоне проекции почек, а пальцами, ребром ладони или кулаком наносит по ней короткие, но достаточно сильные удары. Если пациент испытывает при этом боль, симптом считается положительным (симптомом Пастернацкого). Положительный симптом Пастернацкого бывает при мочекаменной болезни, пиелонефрите, гломерулонефрите, радикулите, миозите.
Перкуторно можно определить притупление в надлобковой области при переполнении мочевого пузыря мочой. Перкуссию проводят от пупка сверху вниз по средней линии, палец-плесснметр кладется параллельно лобку.
Перкуссия селезенки
Имеет ограниченное значение, она используется для определения границ селезенки. Перкуссия проводится в положении пациента стоя или лежа на правом боку. Перкутировать, надо тихо — от ясного звука к тупому. В норме селезеночная тупость определяется между IX и XI ребрами; размер её 4-6 см.
{module Похожие материалы}
Перкуторный звук над сердцем (безвоздушным органом) тупой, но сердце частично прикрыто легкими, поэтому по периметру сердца звук притуплённый.
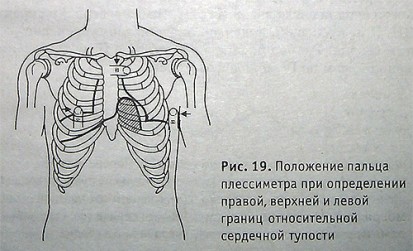
Перкуссия сердца выполняется движением от легочного звука к притуплению (определили относительную тупость сердца). Это истинные границы сердца.
Положение пальца плессиметра при определении правой, верхней и левой границ относительной сердечной тупости.
Участок тупости над сердцем, соответствующий участку сердца, не прикрытому легкими, называется абсолютной тупостью сердца. Последняя может отсутствовать, если легкие при расширении (эмфизема) закрывают всю поверхность сердца.
Исследуют правую, верхнюю и левую границы сердца (относительной тупости).
В норме они располагаются:
- правая — на 1 см кнаружи от правого края грудины;
- верхняя — верхний край III ребра;
- левая — на 1—1,5 см кнутри от среднеключичной линии в V межреберье.
Границы абсолютной тупости сердца находят, продолжая перкуссию от границ относительной тупости дальше, но уже тишайшей перкуссией до изменения притуплённого звука на тупой.
В норме они располагаются:
- правая — по левому краю грудины;
- верхняя — на уровне IV ребра;
- левая — на 2,0—2,5 см кнутри от среднеключичной линии в V межреберье.
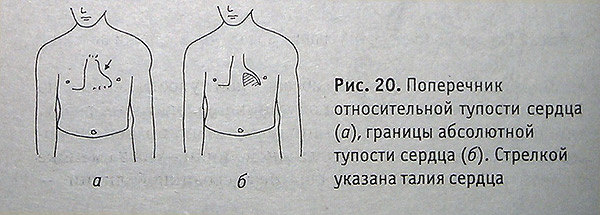
Понятие о поперечнике сердца
Определив дополнительно границы относительной тупости сердца слева вверх (IV, III, II межреберья) и справа (III, II межреберья), получаем представление о конфигурации сердца. Размер поперечника по III и II межреберьям меньше, чем по IV межреберью слева.
Поперечник относительной тупости сердца (о), границы абсолютной тупости сердца {б). Стрелкой указана талия сердца
Угол (изгиб) между ними называется талией сердца. Талия сердца может не определяться (митральные пороки сердца) или увеличиваться (аортальные пороки сердца).
{module Похожие материалы}
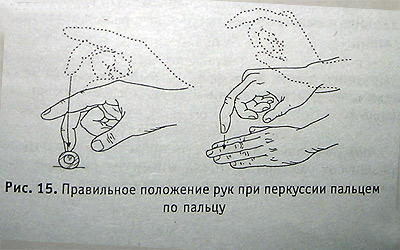
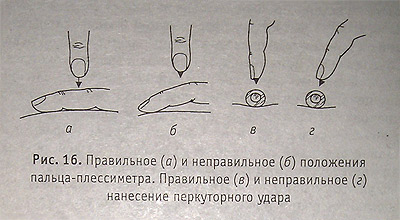
Непосредственная перкуссия — согнутым вторым или средним пальцем кисти ударять непосредственно по телу. Чаще применяется у детей.
Посредственная перкуссия проводится, ударяя пальцем по пальцу — согнутым под прямым углом средним пальцем правой руки по средней фаланге среднего пальца левой руки, плотно лежащей на перкутируемой поверхности.
Правильное положение рук при перкуссии пальцем по пальцу
Правильное (о) и неправильное (б) положения пальца-плессиметра. Правильное (в) и неправильное (г)нанесение перкуторного удара
Перкуторные звуки
Легочный — ясный (громкий) звук над воздухоносным органом — легкими.
Коробочный — громкий, с тембром, похожим на звук при ударе по пустой коробке. Бывает при переполнении легких воздухом (эмфиземе легких).
Тимпанический — громкий звук, как при ударе по барабану (тимпанум). Получается при перкуссии над полым органом: желудок, кишечник, полость в легком, заполненная воздухом и выстланная плотной фиброзной капсулой.
Тупой — глухой, получается при перкуссии в местах, где прилегают не содержащие воздуха органы: печень, мышцы, кости (плотные, безвоздушные органы).
Притуплённый — приглушенный звук, получается над безвоздушными органами небольшого размера: сердце, селезенка.
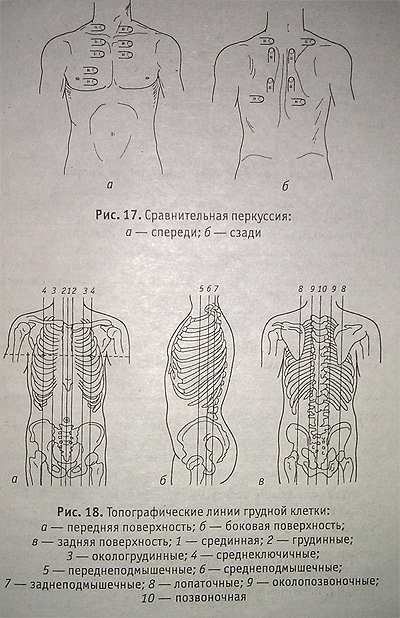
Сравнительная перкуссия проводится строго на симметричных участках грудной клетки и одинаковой силы ударами.
Топографическая перкуссия проводится для определения границ органов. Границу отмечают по краю левого пальца, обращенного к стороне ясного звука.
Сравнительная перкуссия: о — спереди; б— сзади
Топографические линии грудной клетки: о — передняя поверхность; б— боковая поверхность; в— задняя поверхность; 1 — срединная; 2 — грудинные;
3 — окологрудинные; 4 — среднеключичные; 5 — переднеподмышечные; б— среднеподмышечные; заднеподмышечные; 8 — лопаточные; 9 — околопозвоночные; 10 — позвоночная
Границы легких проводятся по ориентировочным линиям грудной клетки.
Различают верхние и нижние границы легких. Определяют их, перкутируя по ориентировочным линиям грудной клетки снизу вверх для нахождения верхних границ спереди и сзади и сверху вниз для нахождения нижних границ. Перкутируют до изменения легочного звука на притуплённый или тупой.
Таблица 2
Расположение нижних границ легких в норме.
|
Место перкуссии |
Припое лег кое |
Левое Jiet кое |
|
Окологрудишшя линия |
V межреберье |
1Умежреберьс |
|
Срсднеключичная линия |
VI ребро |
VI ребро |
|
Передняя подмышечная линия |
VII ребро |
VII ребро |
|
Средняя подмышечная линия |
VIII ребро |
VIII ребро |
|
Задняя подмышечная линия |
IX ребро |
IX ребро |
|
Лопаточная линия |
X ребро |
X ребро |
|
Околопозвоночная линия |
Остистый отросток XI грудного позвонка |
Остистый отросток XI грудного позвонка |
Подвижность краев легких определяется так. Сначала находят нижнюю границу легких при нормальном физиологическом дыхании и отмечают ее дермографом. Затем предлагают пациенту сделать глубокий вдох и задержать дыхание. Палец-плессиметр перед вдохом лежит на нижней границе, на вдохе перкутируют, передвигая палец вниз, до появления абсолютной тупости, где и делают отметку дермографом. Затем пациент делает глубокий выдох, а перкуссия производится вверх, вслед за выдохом до появления легочного перкуторного звука, место отмечается дермографом. Измеряют расстояние между второй и третьей отметками и записывают результат.
Подвижность нижних краев легких в норме
|
Топографическая линия |
Подвижность легочного края в см |
|||||
|
правого |
левого |
|||||
|
на вдохе |
на выдохе |
суммарная |
на вдохе |
на выдохе |
суммарная |
|
|
Среднсклю-чичная линия |
2-3 |
2-3 |
4-6 |
- |
- |
- |
|
Передняя подмышечная линия |
3-4 |
3-4 |
6-8 |
3-4 |
3^ |
6-8 |
|
Лопаточная линия |
2-3 |
2—3 |
4-6 |
2-3 |
2-3 |
4-6 |
{module Похожие материалы}