Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...

- Категория: ИВЛ
Для успешного применения НВПД персонал (врачи, медицинские сестры, респираторные терапевты) должен быть уверен в той пользе, которую может дать метод. Основой для такой уверенности служит знание того, что применение ЙВПД положительно влияет на исход лечения у некоторых категорий больных. Врачи должны определять критерии отбора, респираторные терапевты должны заниматься вопросами управления респиратором и выбором подходящего интерфейса, а медицинские сестры должны уметь правильно надевать маску и ухаживать за кожей больного. Некоторые врачи очень неохотно применяют НВПД из-за опасения зря потратить время, а также из-за трудностей начального периода НВПД. Подгонка маски, выбор подходящих параметров вентиляции и обучение больного — это большой труд на начальном этапе НВПД.
Применение НВПД требует от персонала терпения, навыков проведения ИВЛ и умения научить больного адаптироваться к маске и респиратору. Первичной целью на начальном этапе НВПД является достижение комфорта больного, а не улучшение газового состава крови. Улучшение газового состава крови обычно наступает после достижения комфорта и разгрузки дыхательной мускулатуры. Клиническое* применение НВПД включает в себя несколько важных этапов: 1) выбор респиратора, соответствующего дыхательным потребностям больного (обычно это респиратор, управляемый по давлению); 2) выбор правильного интерфейса и маски адекватного размера; 3) объяснение целей и особенностей лечения больному; 4) отклки чение тревожной сигнализации и установка невысоких значений параметров вентиляции, после чего следует 5) начать НВПД, придерживая маску рукой; 6) закрепить маску, но не слишком туго; 7) титровать давление так, чтобы оно комфортно воспринималось больным; 8) титровать Fio2 до достижения Spo2 более 90 %; 9) избегать пикового давления выше 20 см вод. ст.; 10) титровать ПДКВ по дыхательным усилиям и насыщению гемоглобина кислородом; 11) продолжать обучать и ободрять больного, вносить исправления и регулировать параметры вентиляции для достижения дыхательного комфорта.
К осложнениям НВПД (обычно из категории «малых») относятся: утечка газа, дискомфорт, связанный с маской, поражения кожи под маской, сухость во рту и ротоглотке, раздражение глаз, застой в синусах, десинхронизация больного с респиратором, поступление газа в желудок, а также гемодинамические нарушения. На фоне НВПД можно вводить бронхорасширяющие вещества в виде аэрозолей и использовать гелиокс. Оптимальный подход к переводу пациента на самостоятельное дыхание после НВПД еще не выработан. Во многих случаях больной требует удаления маски через несколько часов после начала лечения. Если состояние больного после удаления маски ухудшается, то вентиляцию возобновляют; если же нет, то ее прекращают.
ПУНКТЫ ДЛЯ ЗАПОМИНАНИЯ
При острой дыхательной недостаточности использование НВПД по правилы определенным показаниям уменьшает потребность в интубации трахеи и позволяет повысить выживаемость.
- Наибольший эффект от НВПД можно получить у больных с ухудшением состояния на фоне обострения ХОБЛ.
- Самую эффективную вентиляцию удается обеспечить с помощью ротоносовой маски, но для больного более удобна носовая маска.
- Для проведения НВПД можно использовать любой респиратор.
НВПД — длительный и трудоемкий, но при этом экономичный вариант вентиляции.
На фоне проведения НВПД можно вводить аэрозоли бронхорасширяющих средств и применять гелиокс.
- Категория: ИВЛ
В большинстве госпиталей имеются респираторы для экстренной помощи, пригодные для проведения неинвазивной вентиляции. Теоретически вся разница заключается в том, что для проведения неинваЗивной вентиляции респиратор подключают к маске, а не к искусственным дыхательным путям. Такой подход позволяет точно дозировать Fi02> выбирать различные методы вентиляции, задавать форму инспира-торного потока, разделять инспираторный и экспираторный потоки для предотвращения повторного вдыхания выдохнутого газа. Респираторы для экстренной помощи снабжены мониторами и тревожной сигнализацией, которые необходимы при проведении инвазивной вентиляции, но являются источником раздражающего шума. Самым большим недостатком такого подхода является утечка газа, неизбежная при неинвазивной ИВЛ.
Некоторые фирмы производят специальные портативные респираторы для неинвазивной вентиляции, управляемой по давлению. Основным их достоинством является способность обеспечивать вентиляцию при наличии утечки газа. Эти аппараты могут изменять инспираторное и экспираторное давление в ответ на потребности больного (рис. 35-2). Все эти аппараты обеспечивают проведение ИВЛ, управляемой только по давлению. Хотя их можно использовать для проведения искусственной вентиляции при отсутствии дыхательных усилий больного, все же их главное предназначение — осуществление поддержки вдохов давлением.
Очень важно, насколько четко эти респираторы обеспечивают переключение вдоха на выдох и с выдоха на вдох. В некоторых респираторах, предназначенных ля НВПД, происходит автоматическая регулировка триггера вдоха и переключе-ия на выдох посредством слежения за инспираторным и*экспираторным потоками ольного. В других моделях предусмотрена ручная регулировка этих параметров врачом. Возможность регулировать чувствительность триггера позволяет врачу находить баланс между способностью больного инициировать вдох и тенденцией респиратора к автоматическому запуску вдоха. Настройка триггера выдоха позволяет избегать как преждевременного окончания инспираторной фазы, так и активизаци экспираторных мышц при затянувшейся фазе вдоха.
Портативным респираторам, управляемым по давлению, свойственна проблема повторного вдыхания выдохнутого газа. Она приобретает особое значение у больных с гиперкалнической дыхательной недостаточностью. В большинстве респираторов используется один шланг и отсутствует клапан выдоха. Выдыхаемый газ сбрасывается через специально предусмотренные отверстия для утечки. При малом потоке вдуваемого газа из респиратора, что бывает при низком уровне ПДКВ, могут происходить недостаточное вымывание двуокиси углерода и ее повторное вдыхание. Эту проблему можно решить, используя более высокий уровень ПДКВ (не ниже 6 см вод. ст.) или установив клапан, предотвращающий повторное вдыхание выдохнутого газа. Увеличение потока утечки также ускоряет вымывание двуокиси углерода из системы. Предполагается, что фиксированная утечка через маску обеспечивает меньший объем повторного использования газа, чем фиксированная утечка в шлангах.
При использовании портативных респираторов с управлением по давлению точное дозирование кислорода оказывается практически невозможным. Дополнительный кислород обычно подается в шланг вдоха у патрубка респиратора или непосредственно в маску. В любом случае Fio2 определяется потоком кислорода и режимом работы респиратора. Таким образом, Fio2 меняется при изменениях параметров работы респиратора. Так как поток газа в респираторе велик, то обеспечить уровень Fi02 выше 0,50 оказывается крайне трудно. В новых поколениях респираторов для проведения НВПД пользователь может устанавливать желаемый уровень Fi02, а аппарат позволяет осуществлять сложный мониторинг (включая выведение графиков на дисплей), тревожную сигнализацию и вентиляционную поддержку в случае апноэ.
- Категория: ИВЛ
Типы масок
Большое влияние на комфортность процедуры и адаптацию пациента к НВПД оказывает устройство для подключения пациента к контуру (интерфейс). Плохо прилегающая к лицу маска снижает клинический эффект метода и нарушает адаптацию больного к вентиляции. Чаще всего в качестве интерфейса для проведении НВПД при острой дыхательной недостаточности применяют носовые (назальные) или ротоносовые (ороназальные) маски (рис. 35-1). Маски для НВПД должны обладать следующими свойствами:
- Малый объем мертвого пространства.
- Прозрачность купола.
- Малая масса.
- Простота крепления.Достаточная герметичность при малом давлении на ткани лица. Одноразовая или легко стерилизуемая конструкция. Отсутствие раздражения кожи (или аллергии).
Носовые или ротоносовые маски, сконструированные специально для проведения НВПД, снабжены уплотнителем, обращенным внутрь. При такой конструкции маска плотнее прижимается к лицу при повышении давления на нее. При правильном подборе маски сводится к минимуму утечка и повышается комфортность для больного.
Очень важен правильный выбор размера маски. Край носовой маски должен точно совпадать с местом соединения носовой кости и хряща, находиться точно у краев ноздрей и непосредственно ниже носа, над краем верхней губы. Ротоносовая маска должна точно прилегать к лицу от соединения носовых костей с хрящом до нижней губы. Типичной ошибкой является выбор маски слишком большого размера. В результате увеличивается объем утечки, снижается эффективность вентиляции, а больной испытывает дискомфорт. При использовании носовой маски часто происходит утечка воздуха через рот. Носовая маска лучше переносится больным, но при использовании ротоносовой маски вентиляция оказывается более эффективной. Если утечка через рот велика, можно прибегнуть к применению ротоносовой маски. Высыхание слизистой оболочки рта более выражено при использовании носовой маски и утечке через рот, что можно исправить применением активного увлажнителя или ротоносовой маски.
В большинстве конструкций масок для фиксации используются матерчатые полоски или «липучки» Velcro. Матерчатые тесемки пропускают через специальные прорези в краях и боковых частях маски. Использование липучек позволяет почти идеально фиксировать устройство к голове. Распространенной ошибкой является слишком тугая фиксация. Между краем устройства и лицом должны проходить один или два пальца. Слишком тугая фиксация не улучшает прилегание маски, но уменьшает комфорт больного и его адаптацию к вентиляции. Конструкция большинства масок для НВПД предусматривает фиксацию не на переносице, а на лбу больного. Лобные опоры являются характерными деталями таких масок, оти пенопластовые подушки заполняют пространство между лбом и маской, снижая давление на переносицу. Тем самым уменьшается дискомфорт и предупреждается развитие пролежней.
При проведении НВПД часто наблюдается аэрофагия (заглатывание воздуха), но это осложнение не опасно, так как давление в дыхательных путях обычно ниже того, которое требуется для преодоления сопротивления сфинктера пищевода. Поэтому применение назогастрального зонда при проведении неинвазивной ИВЛ под положительным давлением не является обязательной мерой. Назогастральный зонд способен снизить эффективность НВПД. Зонд препятствует герметичному прилеганию маски к лицу. Давление зонда, прижимаемого к лицу подушкой маски, может привести к некрозу кожи. Назогастральный зонд может увеличить сопротивление потоку газа , снизив тем самым эффективность вентиляции, особенно если применяют носовую маску.
При проведении неинвазивной вентиляции пациенты чаще всего жалуются на боль в переносице. Однако у большинства больных не возникает изъязвлений и пролежней. Меры по предотвращению этих осложнений должны быть приняты немедленно — как только больной начинает жаловаться на появление боли в переносице; Необходимо оценить правильность подбора фасона и размера маски. Следует уменьшить натяжение фиксаторов. Можно попробовать использовать другой тип маски. Можно наложить противораневую ленту, например дуодерм.
- Категория: ИВЛ
Отбор пациентов
К общепринятым критериям отбора относят острые расстройства дыхания (умеренная или тяжелая одышка, участие в дыхании вспомогательных мышц, учащенное дыхание) и остро развившуюся гиперкапнию (рН < 7,35 и РаСо2> 45 мм рт. ст.). Наибольшую пользу от НВПД получают больные с быстрообратимыми процессами (обычно разрешающимися в течение 48 ч). Использование НВПД в качестве основного метода поддержки при ХОБЛ или при острой дыхательной недостаточности не показано. Из числа кандидатов на НВПД исключают больных с апноэ или нуждающихся в экстренной интубации трахеи, больных с артериальной гипотонией, упорной аритмией и/или с признаками ишемии миокарда, с обструкцией дыхательных путей или с травмой лица, больных, не способных самостоятельно откашливать мокроту, не способных к сотрудничеству, с деформациями лица или иными поражениями, исключающими возможность применения маски.
Наиболее эффективной НВПД показала себя при острой дыхательной недостаточности, развившаяся на фоне обострения ХОБЛ. Хотя был проявлен интерес к возможности лечения бронхиальной астмы методом НВПД, пока нет данных, свидетельствующих в пользу такого подхода. Имеются также некоторые положительные данные о применении НВПД у больных с острой гипоксемической дыхательной недостаточностью после пересадки паренхиматозных органов и у больных | иммунодефицитом, развившимся на фоне приема иммунодепрессантов.
Роль НВПД у больных с кардиогенным отеком легких не определена. Хотя остаюются сообщения об успешном использовании этого метода в данной клинической ситуации, многие специалисты проявляют осторожность в оценках. На основали имеющихся данных можно утверждать, что применения НВПД следует избегать у больных с кардиогенным отеком легких, развившимся на фоне инфаркта миокарда. Учитывая обоснованное мнение о пользе дыхания через маску под постоянно положительным давлением (СРАР) для лечения кардиогенного отека легких, вероятно, в подобных случаях НВПД можно применять только у тех больных, у которых сохраняется упорная гиперкапния на фоне масочного СРАР.
Прогностические факторы
По начальному эффекту НПВД можно предположить, успешным или неудачным окажется результат применения этого метода. Если Ра< 02 быстро снижается после начала неинвазивной ИВЛ, применение НМД обещает быть успешным.
Назальной НВПД бывает обусловлена тяжестью заболевания, значительной утечкой газа через рот к трудностью адаптации пациента к НВПД. Сохранение ясного сознания характерно для положительного ответа на НВПД у больных с ХОБЛ и острой гиперкапнической дыхательной недостаточностью. Тяжелый дыхательный ацидоз является предиктором неудачного ответа на НВПД. Среди больных с острой гипоксемической дыхательной недостаточностью вероятность неудачи НВПД выше у тех, кто старше, находится в более тяжелом состоянии, страдает ОРДС или пневмонией либо у тех, у кого состояние не улучшается после часового сеанса НВПД.
- Категория: ИВЛ
ЦЕЛИ
- Обсудить принципы отбора пациентов для НВПД.
- Сравнить способы подключения пациента к контуру при НВПД.
- Перечислить преимущества и недостатки различных типов респираторов
Рассмотреть особенности начального периода НВПД.
ВВЕДЕНИЕ
B настоящее время проявляется большой интерес к проведению ИВЛ неинвазивны-ми средствами по опредеденным показаниям в некоторых группах больных. НВПД с успехом применяется у больных с ХОБЛ, кардиогенным отеком легких, рестрик-тивными поражениями грудной стенки, бронхиальной астмой, пневмонией, постэкстубационной дыхательной недостаточностью, послеоперационной дыхательной недостаточностью и после пересадки паренхиматозных органов. Фактором, который учитывали при оценке исходов применения НВПД, была необходимость в интубации трахеи. В рандомизированном исследовании было выявлено, что на фоне НВПД снижается потребность в интубации трахеи. Было также показано, что у больных, переведенных на НВПД, смертность оказалась ниже, чем у больных, получавших консервативное лечение. Поскольку использование искусственных дыхательных путей связано с повышением риска нозокомиальной инфекции, нет ничего удивительного в том, что применение неиивазивной ИВЛ способствует снижению заболеваемости пневмонией, обусловленной искусственной вентиляцией. НВПД с успехом применяется для сокращения сроков восстановления самостоятельного дыхания и экстубации, а также как альтернатива повторной интубации после преждевременной экстубации. Для администрации госпиталей немаловажен тот факт, что использование НВПД при обострении ХОБЛ значительно дешевле стандартного подхода.
- Категория: ИВЛ
Триггерный клапан
Хотя это устройство редко применяется в госпиталях, к нему охотно прибегают в полевых условиях. Клапан приводится в действие сжатым газом и не может быть использован в его отсутствие. Эти устройства подают в дыхательные пути больного 100 %-й кислород при запуске оператором (функция автоматического реаниматора) или самим больным (функция открытия клапана по требованию). Аппараты такого типа можно использовать с лицевой маской или искусственными дыхательными путями. Они не позволяют оператору чувствовать сопротивление на вдохе. Использование этих аппаратов ограничено из-за частого развития гипервентиляции и вздутия желудка.
Ивл при транспортировке
Больным, находящимся в критическом состоянии, часто требуются диагностические и лечебные процедуры, которые невозможно выполнить на месте. В период отсутствия больного в реанимационном отделении интенсивная терапия не должна прекращаться. Если больному проводится ИВЛ, сопровождать его должен персонал, знающий больного, умеющим обращаться с мониторным оборудованием, средствами поддержания проходимости дыхательных путей и с аппаратурой для проведения ИВЛ (табл. 34-3). ИВЛ во время транспортировки можно проводить с помощью как ручных, так и портативных автоматических респираторов. Ручной вентиляции клапанным мешком обычно бывает достаточно, если ее выполняет квалифицированный специалист, владеющий техникой вентиляции (например, респираторный терапевт или анестезиолог) и приняты меры для поддержания адекватного дыхательного объема, давления в дыхательных путях, уровня ПДКВ и Fi02-Но все же предпочтительнее использовать транспортный автоматический респиратор, который обеспечивает более точное соблюдение параметров вентиляции и освобождает врача для выполнения других задач.
Характеристики транспортных респираторов
Существуют весьма сложные микропроцессорные транспортные респираторы. В идеале транспортные респираторы должны обеспечивать те же режимы вентиляции, что и стационарные респираторы отделений интенсивной терапии»
раздельное управление частотой дыхания и дыхательным объемом. Респиратор должен обеспечивать ИВЛ, управляемую как по объему, так и по давлению. Контроль Fio2 не обязателен, так как во время транспортировки предпочтительна вентиляция 100 %-м кислородом. Должна быть предусмотрена регулировка ПДКВ, а чувствительность триггера должна настраиваться с поправкой на ПДКВ. Необходима тревожная сигнализация, срабатывающая при отсоединении больного от контура и при повышении давления в дыхательных путях.
Главной особенностью транспортных респираторов является их портативность и малый вес. Размер респиратора должен быть таким, чтобы его можно было легко поставить рядом с больным (например, на кровать или на каталку). Транспортные респираторы могут иметь как электрический, так и пневматический привод. Главным недостатком аппаратов с пневматическим приводом является то, что они используют газ из баллона, который расходуется очень быстро. Респираторы с электронным приводом обеспечивают лучший контроль и более стабильное поддержание параметров вентиляции, на них меньше влияют колебания давления в источнике газа и они потребляют меньше сжатого газа.
Особые проблемы возникают при необходимости выполнения больному, требующему искусственной вентиляции легких, магнито-резонансной томографии. MP-томограф создает сильное магнитное поле. Поэтому в помещении, где установлен томограф, нельзя использовать аппарат, содержащий ферромагнитные сплавы (а респиратор как раз относится к таковым). В этой ситуации больного приходит вентилировать мешком или с помощью респиратора, специально сконструированного для использования в условиях МРТ. При этом необходимо применять алюминиевые кислородные баллоны и алюминиевые регуляторы подачи газа.
ПУНКТЫ ДЛЯ ЗАПОМИНАНИЯ
- Недостатками ИВЛ «изо рта в рот» являются возможность передачи заразных заболеваний, низкое содержание кислорода в дыхательном газе и нередко возникающее при такой вентиляции раздувание желудка.
- При ИВЛ «изо рта в маску» существует защитный барьер между спасающим и больным.
- Через саморасправляющиеся дыхательные клапанные мешки можно подавать дыхательную смесь с высоким содержанием кислорода.
- Из-за высокого сопротивления нереверсивного клапана больной не должен самостоятельно дышать через саморасправляющийся клапанный мешок.
- Надуваемые сжатым газом дыхательные мешки более сложны в применении, чем саморасправляющиеся мешки.
- Использование транспортного респиратора предпочтительнее ручной вентиляции, поскольку позволяет поддерживать более стабильный уровень вентиляции и освобождает врача для выполнения других задач.
- Транспортная вентиляция должна обеспечивать такое же качество процедуры, как и стационарные аппараты отделения интенсивной терапии.
- Категория: ИВЛ
Ручная ИВЛ саморасправляющимся мешком
Ручные респираторы обычно применяют при проведении реанимационных мероприятий и при транспортировке больного. Поскольку эти респираторы являются саморасправляющимися, они не требуют дополнительной подачи кислорода для заполнения мешка. Эти приспособления можно присоединять к маске или непосредственно к эндотрахеальной или трахеостомической трубке. Обязательными требованиями к устройствам такого типа являются приемлемые вентиляционные характеристики (обеспечиваемая ими чистота и дыхательный объем), возможность дополнительной подачи кислорода, четкость работы клапанов и достаточный срок службы.
Подобный ручной респиратор состоит из саморасправляющегося мешка, кислородного резервуара и нереверсивного клапана. Для осуществления вентиляции оператор сдавливает мешок. Емкость мешка зависит от марки и обычно составляет 1-2 л. Для создания однонаправленного потока газа в легкие больного устройство снабжено нереверсивным клапаном, обеспечивающим поступление газа в мешок при расправлении последнего, а при сжатии мешка — в дыхательные пути больного, что препятствует повторному вдыханию выдохнутого газа.
Использование дыхательного мешка с клапаном позволяет человеку, оказывающему помощь, чувствовать колебания сопротивления, которые, например, могут возникать при изменении сопротивления дыхательных путей или растяжимости легких. Нереверсивный клапан должен обладать низким сопротивлением, его не должно заклинивать большим потоком кислорода, мертвое пространство должно быть минимальным, а в клапане не должно быть утечек. Необходимо предусмотреть возможность присоединения к устройству манометра для слежения за давлением в дыхательных путях больного и порт выдоха, к которому можно было бы присоединить спирометр и/или клапан ПДКВ. Если больной дышит самостоятельно, клапан выдоха должен быть закрыт, чтобы к больному поступал кислород из мешка. Однако самостоятельное дыхание через мешок сопровождается повышением работы дыхания вследствие высокого сопротивления клапана. Соединительный элемент мешка должен иметь стандартный адаптер (с внутренним диаметром 15 мм и наружным — 22 мм) для присоединения маски или искусственных дыхательных путей.
Очень важно понимать, что при компрессии мешка далеко не весь содержащийся в нем объем газа поступает в дыхательные пути больного. На величину реального дыхательного объема влияет ряд факторов.
Оператору, работающему в одиночку, очень трудно подать в легкие больного адекватный дыхательный объем с помощью дыхательного мешка. Вероятно, это обусловлено неспособностью оператора обеспечивать одной рукой герметичность маски
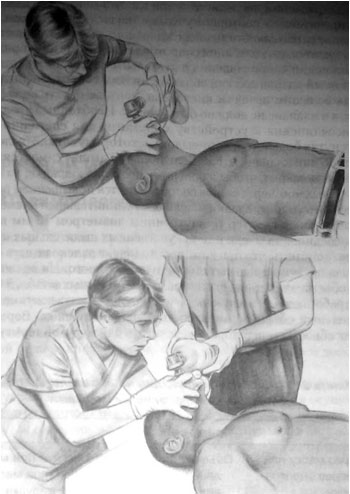
Методика вентиляции легких мешком с нереверсивным клапаном через маску. Вентиляция одной рукой (вверху;) вентиляция двумя руками (внизу).
и правильное положение челюсти и головы больного для открытия дыхательных путей и выдавливать из мешка адекватный дыхательный объем другой рукой. Правильная вентиляция дыхательным мешком требует выполнения определенных правил (рис. 34-2).
Определенную пользу может принести мониторинг экспираторного дыхательного объема. Мониторинг давления в дыхательных путях при ИВЛ мешком также важен, если у больного имеется риск утечки воздуха (например, после торакотомии). Клапанный дыхательный мешок должен быть приспособлен для вентиляции с большой частотой (например, при проведении реанимационных мероприятий или при транспортировке больного). Кроме того, существует ряд факторов, влияющих концентрацию кислорода во вдуваемом газе (табл. 34-2). Во время реанимации, при
отсасывании секрета, транспортировке больного и различных манипуляциях концентрация кислорода во вдыхаемом газе должна достигать 100%.
При вентиляции клапанным мешком большой проблемой является раздувание желудка. Поступление воздуха в желудок усиливается при нарастании давления вентиляции, как это бывает при сниженной растяжимости легких. Раздувание желудка
можно уменьшить, а поступление газа в легкие увеличить, если продлить время вдоха. Прикроватные дыхательные мешки могут стать источником инфекции. Необходимо соблюдать меры, направленные на уменьшение контаминации мешка, а при сильном загрязнении мешок следует заменить.
Ручная ИВЛ обычным дыхательным мешком с подачей сжатого газа
Хотя такие устройства часто применяют в анестезиологии, мешки, наполняющиеся сжатым газом, редко используют в интенсивной терапии и реанимации взрослых. Они относятся к дыхательными устройствами постоянного потока, полуоткрытого контура, в которых отсутствует нереверсивный клапан. Контур состоит из тонкостенного наркозного мешка, коннектора эндотрахеальной трубки или маски, шланга подачи кислорода и клапана сброса в задней части мешка. Давление в мешке контролируется потоком кислорода и клапаном сброса. Таким образом, мешок можно использовать как для поддержания постоянного положительного давления дыхательных путях, так и для ИВЛ. Мешок можно соединить с манометром!! агистралью экстренной подачи кислорода. Так как больной делает выдох обратно в мешок, то поток кислорода должен быть достаточно велик, чтобы предотвра-тить накопление двуокиси углерода. Клапан сброса может обеспечивать значительное сопротивление выдоху. Недостатком устройства является необходимость в источнике сжатого газа. Пользоваться такой системой труднее, чем саморасправляющимся мешком.
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.