Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...

- Категория: Периферическое вестибулярное головокружение
Лечение фистул начинают с консервативных мер, так как в большинстве случаев они закрываются самостоятельно. ^
Консервативное лечение
Консервативное лечение включает: постельный режим в течение 1-3 нед (головной конец кровати должен быть слегка приподнят); назначение транквилизаторов (при необходимости) и слабительных (во избежание натуживания при дефекации). Даже при улучшении состояния на несколько недель ограничивают физическую активность: больному запрещают поднимать тяжести, натуживаться, сильно кашлять и чихать.
Эти меры почти всегда позволяют добиться полного выздоровления (Singleton, 1986). Если консервативное лечение безуспешно и вестибулярные нарушения сохраняются, показана тимпаноскопия для осмотра окон улитки и преддверия.
Хирургическое лечение
Хирургическое закрытие фистулы эффективно примерно в 70% случаев. При этом головокружения прекращаются, однако расстройства слуха остаются. Операция заключается в удалении слизистой из области фистулы и замещении ее аутогенным материалом - хрящом козелка или фасцией. Для закрепления трансплантата используют желатиновую губку. При фистуле в области окна преддверия, прилежащей к основанию стремечка, показаны стапедэктомия и протезирование стремечка. Однако даже после успешной операции уязвимость больных при чрезмерном физическом усилии (натуживании, баротравме) выше, чем здоровых.
Возможно, часть перилимфатических фистул в действительности представляли собой синдром оголенного переднего полукружного канала, поскольку он также может, хотя и не напрямую, повысить податливость окна улитки. Вероятно, этим частично объясняется низкая эффективность описанных операций. При синдроме оголенного переднего полукружного канала можно прибегнуть к нейрохирургическим методам - закрытию костного дефекта или окклюзии полукружного протока (. Малой и др, 2001; Strupp и др., 2000). Проспективные испытания сравнительной эффективности этих методов пока не проводились.
Дифференциальный диагноз и отдельные клинические ситуации
Перилимфатические фистулы необходимо отличать от следующих заболеваний:
- доброкачественное позиционное головокружение;
- центральное позиционное головокружение;
- болезнь Меньера;
- вестибулярная пароксизмия;
- фобическое постуральное головокружение;
- сотрясение лабиринта;
- двусторонняя вестибулопатия.
- Перилимфатическую фистулу следует прежде всего заподозрить у детей, обратившихся по поводу приступов головокружения в сочетании с тугоухостью или без нее, а также в тех случаях, когда жалобы на головокружение или на снижение слуха появились после травмы уха, черепно-мозговой травмы или баротравмы.
- Категория: Периферическое вестибулярное головокружение
В 1998 г. Минор с соавт. описали новый вариант фистулы, без истечения перилимфы, сопровождающийся приступами головокружения (Малая и др., 1998). Вероятно, эта форма заболевания встречается чаще других, но редко диагностируется. Ее главные признаки - системное головокружение или неустойчивость с осциллопсией, возникающие при натужива-нии и под действием громких звуков. Более чем у половины больных заболевание провоцируется сотрясением головного мозга или баротравмой. При физикальном и инструментальном обследовании (запись движения глаз) выявляют вертикальный ротаторный нистагм.
Диагноз синдрома оголенного переднего полукружного канала можно подтвердить с помощью КТ пирамиды височной кости (при этом обнаруживают костный дефект в верхушке переднего полукружного канала;. Рис 2.12) и с помощью анализа движений глаз, спровоцированных изменением давления в среднем ухе. Исследование вестибулярных миогенных вызванных потенциалов демонстрирует отчетливое снижение порога чувствительности на стороне поражения (Watson и др., 2000).
Патогенез и принципы лечения
Перилимфатическое и эндолимфатическое пространства заключены в костном лабиринте. Между лабиринтом и барабанной полостью существуют отверстия, закрытые кольцевой связкой стремечка и мембраной окна улитки. И связка, и мембрана могут разрываться при их натяжении (в результате тупой травмы головы), при резком повышении внутричерепного давления или давления в барабанной полости (при баротравме). Перилимфатические фистулы чаще возникают при врожденном истончении кости, покрывающей верхушку переднего полукружного канала, или при холестеатоме. В таких случаях причиной перилимфатической фистулы может стать, например, чихание или подъем тяжести. При этом больные зачастую не помнят, что вызвало заболевание.
При перилимфатической фистуле изменения внутричерепного давления или давления в барабанной полости передаются непосредственно на внутреннее ухо. Причиной этого могут быть:
- повышенная подвижность мембраны окна преддверия или улитки либо слуховых косточек и в том числе основания стремечка (. Dieterichetal, 1989);
- костный дефект латеральной стенки лабиринта (обращенной к среднему уху) в сочетании с частичным спадением перилимфатического пространства (так называемый «плавающий лабиринт»;. Nomura и др, 1992). При этом изменения давления в среднем ухе (например, при пробе Вальсальвы) передаются на лабиринт, что и вызывает характерные симптомы фистулы (п 2.6.2.);
- костный дефект между внутренним ухом и эпидуральным пространством при синдроме оголенного переднего полукружного канала. В результате образуется третье отверстие (в дополнение к окну улитки и преддверия), посредством которого изменения внутричерепного давления передаются на перилимфатическое пространство переднего полукружного канала и либо раздражают, либо угнетают рецепторы канала (в зависимости от того, в каком направлении отклоняется куттула - от маточки или к ней). При приступах, провоцируемых звуковыми раздражителями (например, при симптоме Туллио), изменение давления передается в обратном направлении.
Лечение перилимфатических фистул в основном патогенетическое - консервативное или хирургическое закрытие фистул.
- Категория: Периферическое вестибулярное головокружение
Анамнез
Перилимфатическая фистула и синдром оголенного переднего полукружного канала проявляются приступами системного головокружения, провоцируемыми колебаниями внутри-брюшного давления (например, при кашле, натуживании, чихании, поднятии тяжести) или громкими звуками. Головокружение сопровождается иллюзией движения окружающих предметов (осциллопсией), нарушением статического и динамического равновесия и, иногда, снижением слуха. Приступы продолжаются от нескольких секунд до нескольких дней. К провоцирующим факторам можно также отнести изменение положения головы (например, наклоны) и подъем на большую высоту (например, восхождение в горы, авиаперелеты). Собирая анамнез, необходимо расспросить больного о травмах, которые могли бы послужить причиной фистулы, например о баротравме, черепно-мозговой травме, травме уха (атакже об операциях на ухе) или о чрезмерных физических нагрузках, которые могли бы сопровождаться натуживанием.
Клиническая картина и течение
диагностике помогают провокационные пробы - проба Вальсальвы, надавливание на козелок, изменение давления в среднем ухе с помощью баллона Политцера и проба с запрокидыванием головы. Провоцируя приступ, следят за нистагмом с помощью очков Френцеля, электро- или видеонистагмографии. С помощью надавливания на козелок и пробы с баллоном Политцера можно установить сторону поражения. Ощущение давления в ухе, шум в ухе, снижение слуха или аутофония также помогают определить пораженное ухо. Признаком фистулы латерального полукружного канала служит горизонтальный нистагм, переднего и заднего полукружных каналов - вертикальный ротаторный нистагм.
Ценную информацию могут дать МРТ и КТ с высоким разрешением (гл. 1, п. 1.4.6), особенно для диагностики синдрома оголенного переднего полукружного канала и пороков развития лабиринта. Оториноларингологи при подозрении на фистулу в области окна преддверия или улитки проводят тимпаноскопию. Однако чувствительность и специфичность этого исследования, возможно, невысоки.
Нарушение функции лабиринта (отолитового аппарата или полукружных каналов) под воздействием громких звуков называется симптомом Туллио. При обследовании таких больных проверяют наличие головокружения и нистагма, воздействуя громкими звуками разной частоты на каждое ухо в отдельности.
Заболеваемость перилимфатическими фистулами и их распространенность неизвестны из-за трудностей с верификацией диагноза. Перилимфатические фистулы встречаются в любом возрасте, но несколько чаще - у детей. Мужчины и женщины болеют одинаково часто. Течение заболевания бывает различным: с редкими или частыми приступами. Через некоторое время, как правило, приступы прекращаются - наступает спонтанная ремиссия различной продолжительности, сменяющаяся обострением в результате новой травмы.
- Категория: Периферическое вестибулярное головокружение
Токсическое повреждение лабиринта, прежде всего вызванное аминогликозидами, легче предотвратить, чем лечить. Аминогликозиды назначают только по строгим показаниям и только в режиме однократного введения суточной дозы под контролем сывороточной концентрации препарата. Риск токсической вестибулопатии возрастает при ХПН, в пожилом возрасте и при наследственной предрасположенности к ототоксическому действию аминогликозидов. Не следует комбинировать ототоксические антибиотики с другими ото-|§|>ксическими препаратами, например петлевыми диурети-ами, так как это значительно увеличивает вероятность по
вреждения внутреннего уха. Во время приема аминогликози-дов необходимо тщательно следить за состоянием слуха и функцией вестибулярного анализатора. Следует помнить, однако, что ототоксическое действие гентамицина проявляется не сразу, а часто лишь через несколько дней или недель (Magnusson etal., 1991).
Восстановление вестибулярной функции возможно при некоторых аутоиммунных заболеваниях внутреннего уха, которые диагностируются крайне редко (Schuler et al. 2003). Несмотря на отсутствие проспективных контролируемых испытаний, лечение иммунодепрессантами целесообразно, только если есть клинические признаки системного аутоиммунного заболевания или определяются антитела к структурам внутреннего уха (Brandt, 1999; Schuler et al., 2003). Сначала назначают глюкокортикоиды (например, преднизолон в дозе 80 мг/сут с последующим снижением на протяжении примерно 3—4 нед). При синдроме Когана рекомендуются более высокие дозы — 1 г/сут в/в в течение 5 сут с последующим снижением на протяжении нескольких недель. При слабом эффекте или рецидивах рекомендуется временно добавить азатиоприн или циклофосфамид (Orsoni et al., 2002). Кроме того, необходимо лечение основного заболевания (табл. 2.2), что в некоторых случаях уменьшает явления двусторонней вестибулопатии.
Показана гимнастика, стимулирующая адаптацию за счет активизации зрительных и соматосенсорных компенсаторных механизмов. Однако сравнение отдаленных результатов в группах больных, занимающихся и не занимающихся гимнастикой, не выявило достоверных различий, хотя субъективно больные первой группы чувствовали себя увереннее (Herdman, 2000). Очень важно подробно рассказать больным о типе, механизме и течении заболевания. По нашим наблюдениям, двустороннюю вестибулопатию по-прежнему диагностируют поздно, лишь после многократных обращений к врачу, что само по себе ухудшает состояние больных. Часто, чтобы уменьшить неприятные ощущения, достаточно просто побеседовать с больным и разъяснить ему их природу.
Дифференциальный диагноз и отдельные клинические ситуации
Дифференциальная диагностика проводится в двух направлениях. С одной стороны, при двусторонней вестибулопатии требуется дифференциальная диагностика вызывающих ее заболеваний. С другой стороны, саму двустороннюю вестибулопатию необходимо дифференцировать с другими заболеваниями, также проявляющимися осциллопсией или нарушением статического и динамического равновесия (гл. 1, табл. 1.6 и 1.7). Целесообразна такая последовательность дифференциальной диагностики:
- дифференцировать заболевания, которые могут вызвать двустороннюю вестибулопатию
- дифференцировать вестибулопатию с заболеваниями, при которых возможны сходные клинические признаки:
- мозжечковые и глазодвигательные нарушения без двусторонней вестибулопатии;
- фобическое постуральное головокружение;
- интоксикация;
- вестибулярная пароксизмия;
- перилимфатическая фистула;
- ортостатическая гипотония;
- гипервентиляционный синдром;
- зрительные нарушения;
- односторонняя вестибулопатия.
- Категория: Периферическое вестибулярное головокружение
Анамнез
- Основные признаки двусторонней вестибулопатии: осциллопсия и нечеткость зрения при движениях головой и при ходьбе;
- неустойчивость при ходьбе, особенно в темноте и на неровной поверхности;
- нарушения пространственной памяти и ориентации. Больные жалуются, главным образом, на ощущение колебания окружающих предметов при ходьбе или беге, на неспособность читать уличные вывески и распознавать лица приближающихся людей. В начальную фазу заболевания при асимметричном поражении лабиринтов возможны жалобы на спонтанное или позиционное системное головокружение, длящееся в течение нескольких минут или даже суток.
Клиническая картина и течение
Двусторонняя вестибулопатия — редкая патология лабиринта или преддверной части преддверно-улиткового нерва различной, зачастую неясной, этиологии (Rinne et al., 1995; Vibert et al., 1995; Brandt, 1996). Заподозрить двустороннюю вестибулопатию можно по перечисленным выше жалобам. Подтверждают диагноз исследованием вестибулоокулярного рефлекса с помощью простой и информативной пробы Хал-мадьи—Кертойза (Halmagyi and Curthoys, 1988) — быстрых пассивных поворотов головы больного из стороны в сторону (гл. 1, рис. 1.14). Появление коррекционных саккад при этом — признак нарушения вестибулоокулярного рефлекса. Нарушение вестибулоокулярного рефлекса подтверждается и пробой, при которой больному предлагают прочитать текст, одновременно поворачивая голову из стороны в сторону. Калорическая проба с регистрацией движений глаз (гл. 1, рис. 1.21) позволяет не только выявить нарушение вестибулоокулярного рефлекса, но и оценить его количественно, измерив разницу между возбудимостью правого и левого уха. Поскольку функция глазодвигательной системы не нарушена, больной не предъявляет жалоб, пока его голова остается неподвижной. В позе Ромберга с открытыми глазами больной сохраняет устойчивость, тогда как при закрывании глаз начинает покачиваться. Неустойчивость будет еще заметнее, если попросить больного при стоянии или ходьбе ставить ноги по одной линии, так чтобы пальцы одной ноги упирались в пятку другой. При последних двух пробах существует даже опасность падения. При асимметричном поражении больной при ходьбе по прямой с закрытыми глазами отклоняется в сторону сильнее пораженного лабиринта.
Хотя двусторонняя вестибулопатия и редкое заболевание (гл. 1, табл. 1.1), заболеть ею могут люди любого возраста и пола.
Оба лабиринта или преддверно-улитковых нерва могут поражаться одновременно или последовательно; поражение может быть острым или медленно прогрессирующим, полным и неполным, симметричным и асимметричным. Двусторонняя вестибулопатия может протекать со снижением слуха и без него. Долгосрочный прогноз изучен мало. Восстановление вестибулярной функции и слуха возможно при двусторонней вестибулопатии, обусловленной серозным ла-биринтитом, развившимся на фоне менингита (Rinne et al., 1995). Частичное восстановление описано более чем у 50% больных с одновременным и последовательным идиопатиче-ским поражением периферического отдела вестибулярного анализатора (Vibert et al., 1995).
Этиология, патогенез и принципы лечения
Основные проявления двусторонней вестибулопатии можно объяснить нарушением вестибулоокулярного и вестибуло-спинального рефлексов.
Осциллопсия и нечеткость зрения
Нарушение вестибулоокулярного рефлекса приводит к тому, что во время быстрых движений головой изображение на сетчатке не удерживается в пределах центральной ямки, как в норме, а непроизвольно смещается, что создает иллюзию движения предмета и снижает остроту зрения. При медленных поворотах головы механизм, обеспечивающий плавные следящие движения, в достаточной степени стабилизирует взор, и иллюзии движения и снижения остроты зрения не возникает.
Неустойчивость при стоянии и ходьбе Неустойчивость при стоянии и ходьбе усиливается в темноте и на неровной поверхности. Недостаточная вестибулярная афферентация во многом компенсируется зрением. Кроме того, в поддержании равновесия участвует и соматосенсор-ная система, прежде всего через афферентные волокна мышечных веретен и механорецепторы кожи. При недостаточном освещении или снижении зрения неустойчивость усиливается и возрастает вероятность падений. Неустойчивость еще больше нарастает при ходьбе в темноте по неровной или мягкой поверхности. Сенсорная полинейропатия с поражением ног снижает компенсаторные возможности соматосен-сорной системы и, таким образом, также усиливает неустойчивость.
Нарушения пространственной памяти и ориентации
Вестибулярная система помогает ориентироваться в пространстве и обеспечивает пространственную память (Smith, 1997). Недавно было показано, что у больных с двусторонней вестибулопатией, обусловленной нейрофиброматозом II типа, пространственная память существенно снижается (Schautzeretal., 2003).
Самые частые причины двусторонней вестибулопатии — аутоиммунные заболевания, например синдром Когана (при этом МРТ выявляет характерные кровоизлияния в лабиринт и улитку с усилением сигнала от этих образований при контрастировании; рис. 2.11), мозжечковая дегенерация, прием ототоксических препаратов, менингит, опухоли, нейропа-тии, двусторонняя болезнь Меньера, пороки развития и наследственные заболевания (табл. 2.2). В 20—30% случаев причина остается неизвестной; тогда говорят об идиопатической двусторонней вестибулопатии.
Лечение двусторонней вестибулопатии проводится в трех направлениях (Brandt, 1996):
- профилактика прогрессирования вестибулопатии;
- восстановление функции вестибулярного анализатора;
- стимулирование с помощью гимнастики компенсации утраченной функции вестибулярного анализатора.
- Категория: Периферическое вестибулярное головокружение
Назначение низких доз карбамазепина (200—600 мг/сут) или окскарбазепина быстро устраняет приступы. Так что эффективность этих препаратов имеет диагностическое значение. В отсутствие эффекта назначают габапентин, вальпроевую кислоту или фенитоин. Несмотря на сообщение о некоторых успехах микрохирургической декомпрессии (Moller et al., 1986), ее следует избегать по четырем причинам: 1) в 5—10% случаев операция приводит к потере слуха; 2) эффективность хирургического лечения не превышает 50—60% даже при правильном отборе больных; 3) трудно определить сторону поражения; 4) во время операции существует риск инсульта из-за спазма мелких артерий, кровоснабжающих ствол мозга, а также повреждения мозжечка при ретротемпоральном доступе. Операция показана лишь при некоторых состояниях, например арахноидальной кисте мостомозжечкового утла, поскольку в этом случае медикаментозное лечение редко бывает эффективным.
Неэффективное лечение
Средства, улучшающие кровоток, а также вестибулолитические препараты не эффективны.
Дифференциальный диагноз и отдельные клинические ситуации
- Дифференциальную диагностику проводят прежде всего с:
- доброкачественным позиционным головокружением;
- пароксизмальными стволовыми синдромами;
- вестибулярной мигренью;
- фобическим постуральным головокружением;
- окклюзией позвоночной артерии при повороте головы;
центральным позным и позиционным нистагмом. Дифференциальный диагноз, как правило, несложен благодаря характерной продолжительности (от нескольких секунд до нескольких минут) и большой частоте приступов головокружения при вестибулярной пароксизмии. Ошибиться можно лишь в случае пароксизмальных стволовых синдромов с головокружением и атаксией, поскольку они также поддаются лечению низкими дозами карбамазепина. Предположительно, эти синдромы возникают при рассеянном склерозе или инфаркте и обусловлены пароксизмальной передачей сигнала между соседними волокнами проводящих путей ствола мозга. В трудных случаях для дифференциальной щ агностики целесообразно использовать МРТ с исследованием тонких срезов ствола мозга.
Доброкачественное позиционное головокружение можно диагностировать по типичному нарастающему и затухающему нистагму при позиционном маневре, чего, как правило, не бывает при вестибулярной пароксизмии, при которой к тому же приступ при изменении положения головы возникает не каждый раз.
- Категория: Периферическое вестибулярное головокружение
Анамнез
Основные симптомы — приступы системного головокружения, продолжающиеся несколько секунд или, реже, минут и сопровождающиеся в ряде случаев шумом в ушах и снижением слуха. Нередко приступы возникают при определенных положениях головы, иногда провоцируются гипервентиляцией. Снижение слуха и шум в ушах могут сохраняться и в межприступном периоде.
Клиническая картина и течение
Вестибулярную пароксизмию следует заподозрить при частых и коротких приступах головокружения в сочетании со следующими признаками (Brandt and Dieterich, 1994):
- нарушение статического и динамического равновесия во время приступа;
- К возникновение приступов в ряде случаев при определенных положениях головы, при гипервентиляции и прекращение приступа при смене положения головы;
- одностороннее снижение слуха или шум в ухе, возникающие при каждом приступе или время от времени;
- объективные кохлеовестибулярные нарушения, измеренные с помощью аудиометрии, калорической пробы, исследования слуховых вызванных потенциалов и отклонения
- субъективной зрительной вертикали, которые нарастают во время приступа и уменьшаются между приступами;
- уменьшение частоты и тяжести приступа под действием карбамазепина (даже в низких дозах);
- отсутствие стволовых симптомов, центральных вестибулярных и глазодвигательных расстройств.
В зависимости от преобладания вестибулярных (обусловленных дисфункцией полукружных каналов или отолито-вого аппарата) или слуховых нарушений можно определить, какая часть преддверно-улиткового нерва повреждена. При поражении нескольких нервов можно установить локализацию патологического очага. Например, сочетание симптомов поражения лицевого и преддверно-улиткового нервов (сокращение лобного брюшка затылочно-лобной мышцы и головокружение; Straube et al, 1994) говорит о том, что очаг локализуется во внутреннем слуховом проходе, где оба нерва лежат вплотную друг к другу.
Отмечаются два пика заболеваемости вестибулярной па-роксизмией: ранний, при аномалиях развития позвоночных и базилярной артерий, и поздний, в возрасте 40—70 лет, обусловленный возрастным удлинением сосудов. Течение заболевания, как правило, хроническое. Мужчины болеют в два раза чаще.
Этиология, патогенез и принципы лечения
Считается, что причина кратковременных приступов головокружения (как и невралгии тройничного нерва, лицевого ге-миспазма, невралгии языкоглоточного нерва и миокимии верхней косой мышцы глаза) заключается в сдавлении нерва сосудом (Moller et al., 1986; Moller, 1988; Brandt and Dieterich, 1994). Вероятно, аберрантные артерии мостомозжечкового угла, несколько удлиненные и расширенные вследствие атеросклероза и потому сильнее пульсирующие, сдавливают пред-дверно-улитковый нерв и вызывают его очаговую демиелини-зацию. По-видимому, чаще всего нерв сдавливает извитая передняя нижняя мозжечковая артерия. Симптомы обусловлены либо самим сдавлением, либо патологической пароксизмальной передачей сигнала между соседними частично демиелинизированными аксонами. Обсуждается и другая версия — гиперактивность в ядрах преддверно-улиткового нерва, провоцируемая и поддерживаемая сдавлением. Наконец, помимо удлинения и извитости причиной сдавления нерва может быть мальформация или аневризма артерий задней черепной ямки (Buettner et al., 1983; Yu et al., 1982).
Вестибулярную пароксизмию ранее относили к так называемому «инвалидизирующему позиционному головокружению» (Jannetta, 1975; Jannettaetal., 1984). Этот синдром объединял различные состояния (длительностью от нескольких секунд до нескольких суток), такие как системное и позиционное головокружение, неустойчивость или ощущение дереализации без головокружения, а также различные сопутствующие симптомы. Поскольку под это определение подпадают различные заболевания, например доброкачественное позиционное головокружение (п. 2.1), болезнь Меньера и фобическое постуральное головокружение (гл. 5, п. 5.1), от этого термина отказались в пользу конкретных нозологических форм (Brandt and Dieterich, 1994).
Сдавление нерва сосудом выявляется при МРТ (последовательность CISS; рис. 2.9), однако до сих пор не было проспективных клинических исследований, которые определили бы, как часто встречаются подобные находки. Целесообразность подобных исследований диктуется распространенностью бессимптомных сдавлений нерва. В связи с этим важно определить, в каком месте миелиновая оболочка преддверно-улиткового нерва наиболее уязвима (необходимо точно определить расстояние в миллиметрах от места входа нерва в ствол мозга). Так, сдавление блокового нерва на расстоянии до 1 мм от места выхода из ствола мозга вызывает миокимию верхней косой мышцы глаза, тогда как такое же сдавление на расстоянии в среднем 3,4 мм протекает бессимптомно и встречается у 14% здоровых людей (Yousry et al., 2002а, b).
Приступы головокружения, длящиеся несколько секунд и провоцируемые движением головы, могут быть следствием не только сдавления нерва сосудом, но и натяжения нерва арахноидальной кистой (рис. 2.10; Arbusow et al., 1998). При этом возможны, с одной стороны, длительная блокада нерва (сохраняющаяся от нескольких часов до нескольких дней) и, с другой стороны, пароксизмальное его раздражение, длящееся всего несколько секунд.
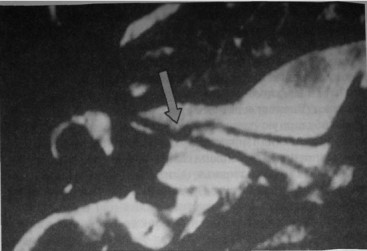
Сдавление преддверно-улиткового нерва извитой передней нижней мозжечковой артерией.
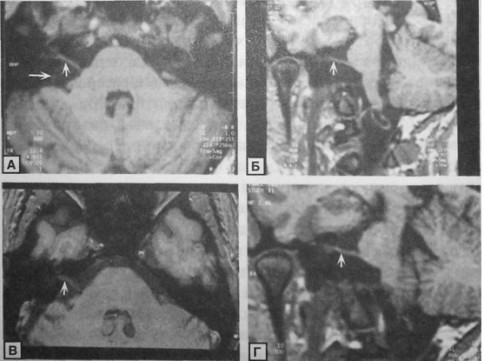
Арахноидальная киста в области мостомозжечкового угла. А, Б. МРТ (Т1-изображение) до операции. Киста (ее граница указана длинной стрелкой) смещает правый преддверно-улитковый нерв (короткая стрелка) вперед (А) и вверх (Б). В, Г. После операции нерв занял обычное положение и головокружение.
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.