Поиск по сайту
Продолжительность стационарного лечения больных с изолированным повреждением мочевого пузыря не зависит от метода его дренирования и почти одинакова (20 койко-дней) как при цисто-стоме, так и при «глухом» шве с постоянной эвакуацией мочи по уретральному катетеру.
Продолжительность стационарного лечения больных с сочетанной травмой составляет 50 койко-дней, что объясняется необходимостью проведения комплекса реабилитационных мероприятий, направленных на восстановление функций костей скелета.
Послеоперационное лечение. Тяжелое состояние большинства пострадавших с травмой мочевого пузыря, высокий риск развития опасных осложнений определяют необходимость лечения больных в отделении реанимации и интенсивной терапии. Антибактериальная, инфузионно-корригирующая, карл и она jot омическая и симптоматическая терапия, начатая в операционной, должна быть продолжена в отделении реанимации и интенсивной терапии. По показаниям терапию дополняют трансфузией донорской эритроцитной массы, свежезамороженной плазмы, 10—20% раствора альбумина, гипербарооксигенотерапией, плазмаферезом, при необходимости искусственной вентиляцией легких.
Профилактика и лечение гнойно-септических осложнений предусматривают обязательное применение комбинированной антибактериальной терапии препаратами группы цефалоспоринов и фторхинолонов, а также внутривенное введение метронидазола и диоксидина. При лечении тяжелой инфекции и сепсиса предпочтительными являются антибиотики сверхширокого спектра действия (рлактамы или карбапенемы).
В послеоперационном периоде особое внимание уделяют состоянию операционной раны, функции цистостомической и страховых трубок, уретрального катетера. От ежедневных перевязок, производимых в необходимом объеме, санации полости мочевого пузыря, во многом зависят течение раневого процесса и исход травматической болезни. Для санации полости мочевого пузыря используют антисептические растворы (0,02% раствор хлоргексидина; фураци-лин 1:5000; 3% раствор борной кислоты), а также 0,25% водный раствор новокаина с антибактериальными препаратами (пенициллин, аминогликозиды и др.). Капельное орошение полости мочевого пузыря антисептическими растворами (30 капель в минуту) необходимо при клинически выраженной мочевой инфекции, бактериурии и гематурии. Аминокапроновая кислота, добавленная в раствор для орошения мочевого пузыря, способствует купированию гематурии. Эффективность лечения возрастает, если орошение мочевого пузыря осуществляют в круглосуточном режиме до стабилизации общего состояния больного, прекращения гематурии и других признаков мочевой инфекции. Трубки, обеспечивающие отток содержимого из операционной раны, удаляют только после полного прекращения выделений по ним. Функцию надлобкового дренажа необходимо поддерживать до формирования цистостомического хода, полного стихания воспаления в клетчатке таза и пиелонефрита. Соблюдение указанных условий приводит к быстрому восстановлению естественного пути мочеиспускания после удаления цистостомической трубки.
Пострадавших с сочетанным и закрытым повреждением мочевого пузыря следует отнести к категории наиболее тяжелых больных из-за высокого риска развития опасных для жизни осложнений. Послеоперационные осложнения в нашей практике отмечены в 25% наблюдений изолированного внутрибрюшинного разрыва мочевого пузыря. К характерным осложнениям травмы мочевого пузыря относят перитонит (54%), нагноение раны (15%), эвентра-цию (15%), эпидидимит (8%). Нередким осложнением, наблюдаемым в послеоперационном периоде, является несостоятельность швов мочевого пузыря, из-за которой возрастает риск развития гнойного пиелонефрита. Вторичный шов мочевого пузыря, антибактериальная и чс токе и клипом iiii я терапия не всегда приводят к стиханию пиелонефрита» клиническое течение которого становится агрессивным. В такой ситуации безотлагательное оперативное вмешательство на почке является обязательным. Своевременно произведенная операция предотвращает развитие сепсиса и летальный исход. Опыт показывает, что выполненная своевременно не-фрэктомия позволяет в ряде наблюдений сохранить жизнь больным с гнойным расплавлением почечной паренхимы.
Внебрюшинное повреждение мочевого пузыря имеет более благоприятное клиническое течение. Оперативное вмешательство и адекватное дренирование, в том числе с помощью постоянного уретрального катетера, приводят к заживлению дефекта мочевого пузыря в обычные сроки.
Морфофункциональные изменения в мочевом пузыре, как показывают исследования, окончательно завершаются через 4—6 мес после травмы [Сидоров В.А., 2001].
Количество осложнений сочетанной травмы в 2 раза превышает таковое (54%) при изолированном повреждении мочевого пузыря. Осложнениями, влияющими на исход травмы у больных с сочетанным повреждением органов, являются отек головного мозга (45%), сепсис (20%), перитонит (10%) и жировая эмболия (5%).
Выздоровление больных с изолированным повреждением мочевого пузыря, по нашим данным, отмечено в 94,1% наблюдений. Причинами летального исхода (5,9%) являлись перитонит и пневмония (табл. 3.7).
Исходы изолированной травмы мочевого
|
Исход |
Число больных |
Внутрибрюшинный разрыв |
Внебрюшинный разрыв |
|||
|
цисто-стома |
уретральный катетер |
цисто-стома |
уретральный катетер |
|||
|
Благоприятный |
М. |
40 |
31 |
6 |
3 |
— |
|
|
Ж. |
8 |
4 |
4 |
— |
— |
|
Летальный |
м |
3 |
3 |
— |
— |
— |
|
|
ж. |
— |
— |
— |
— |
— |
|
Итого... |
|
51 |
38 |
10 |
3 |
— |
Эффективность лечения больных с сочетанной травмой мочевого пузыря существенно ниже, чем при изолированном повреждении. Выздоровление наступает реже, менее чем у половины (48,7%) пострадавших. Высокая летальность обусловлена главным образом тяжелыми последствиями скелетной и черепно-мозговой травмы. Летальный исход на фоне сочетанной травмы мочевого пузыря в нашей практике отмечен в 51% наблюдений (табл. 3.8).
Травматический шок является основной (80%) причиной летального исхода. В остальных наблюдениях неблагоприятный исход травматической болезни обусловлен гнойно-септическими осложнениями и перитонитом.
Частыми оперативными вмешательствами при травме мочевого пузыря, сочетающейся с повреждением органов брюшной полости и таза, являются резекция и ушивание кишки, спленэктомия и различные операции на печени в связи с разрывом ее паренхимы.
Практика показывает, что необходимость в двухэтапном оперативном вмешательстве в случаях травмы мочевого пузыря, сочетающейся с повреждением других органов, возникает редко. Последовательность оперативных вмешательств определяется особенностями доминирующей травмы и характером развившегося осложнения.
Лапаротомию и ушивание разрыва мочевого пузыря с цистостомией выполняют на втором этапе только в экстремальных ситуациях, когда необходимо купировать острое кровотечение и произвести первичную хирургическую обработку обширной рваной раны. После ушивания разрыва мочевого пузыря, на втором этапе чаще приходится выполнять отсроченные (5—9-е сутки) вмешательства на костях скелета. Функциональные результаты операций, выполненных в связи со скелетной травмой в отсроченном порядке, достаточно эффективны, что оправдывает тактику двухэтапного хирургического лечения у таких больных.
Следует отметить, что оперативное вмешательство как при изолированном, так и при сочетанном повреждении мочевого пузыря необходимо осуществлять без промедления и не позже чем через 6 ч после поступления пострадавшего в стационар. Исключение из этого правила составляют только те больные, у которых имеются веские объективные данные для отказа в проведении анестезии и неотложной операции. К таким состояниям относятся травматический и геморрагический шок, тяжелая черепно-мозговая и скелетная травма.
1. Больной Н., 29 лет. Диагноз: перелом бедренной кости, травма позвоночника; травматический шок II степени. Интенсивная терапия проведена в отделении реанимации. Эвакуацию мочи из пузыря осуществляли по уретре с помощью постоянного катетера.
Через 3 сут в связи с гематурией выполнена экскреторная урография с нисходящей цистограммой. Выявлено затекание рентгеноконтрастного вещества за контур мочевого пузыря. Произведена экстренная операция: ушивание травматического дефекта мочевого пузыря, цистостомия. Послеоперационный период протекал без осложнений.
2. Больной Л., 27 лет. Диагноз: тяжелая черепно-мозговая травма, перелом свода и основания черепа, сотрясение головного мозга; перелом костей таза; внебрюшинный разрыв мочевого пузыря; травматический шок III-IV степени. Лечение продолжено в отделении реанимации и интенсивной терапии с подключением аппарата искусственной вентиляции легких. Отведение мочи осуществляли по уретре с помощью баллонного катетера Фолея (Ch 14). Через 1 сут, после стабилизации гемодинамики выполнены ушивание разрыва мочевого пузыря, цистостомия.
Такие противопоказания, как скелетная политравма, черепно-мозговая травма, глубокое угнетение жизненных функций организма, являются веским основанием для воздержания от оперативного вмешательства у больного с повреждением мочевого пузыря. Необходимость в консервативном лечении крайне тяжелых больных с сочетанной травмой мочевого пузыря возникает, по нашим наблюдениям, не чаще чем в 3—5% наблюдений. Дренирование мочевого пузыря в экстремальных ситуациях осуществляют с помощью постоянного катетера по уретре.
Необходимо подчеркнуть, что тяжелая сочетанная травма, включающая перелом костей таза, конечностей, черепно-мозговую травму, осложненная шоком IV степени, нередко заканчивается летальным исходом уже в ближайшие часы после поступления больного в отделение реанимации и интенсивной терапии. В связи с этим от экстренного оперативного вмешательства на мочевом пузыре при травме, несовместимой с жизнью, следует воздержаться до выхода пострадавшего из критического состояния. В период реанимационных мероприятий эвакуацию мочи осуществляют по уретре с помощью постоянного катетера.
В отдельных наблюдениях заживление небольшого внебрюшин-ного дефекта мочевого пузыря наступает при адекватном его дренировании уретральным катетером.
По данным литературы, число осложнений травмы мочевого пузыря достигает 32%, летальные исходы наблюдаются в 20,7—28,5% наблюдений [Шпиленя Е.С., Харитонов Н.Н., 1998; Красильников
Г.П. и др., 1999; Доржиев В.И. и др., 2000; Павлов В.Н. и др., 2001* Kotkin L., Koch М.О., 1995].
Приводим наблюдение, наглядно иллюстрирующее возможность консервативного лечения неосложненной внебрюшинной травмы мочевого пузыря.
Больной М., 23 года, поступил с клиническими признаками травмы мочевого пузыря, возникшей на фоне перелома костей таза.
Жалобы на сильную боль в области лонного сочленения, частые болезненные позывы к мочеиспусканию, невозможность самостоятельно помочиться.
Общее состояние пострадавшего средней тяжести, температура тела 36,7°С. Кожные покровы обычной окраски. АД 130/70 мм рт.ст., пульс 67 в минуту. Живот не вздут, мягкий и безболезненный во всех отделах. При рентгенографии таза выявлен перелом лобковой кости со смещением лонного сочленения. Катетер беспрепятственно проведен по уретре в мочевой пузырь, по нему эвакуировано 400 мл мочи без примеси крови.
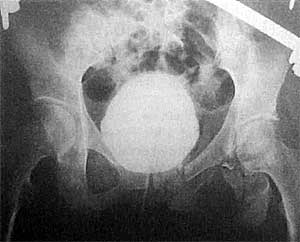
На цистограмме в боковой проекции выявлена перфорация в области шейки мочевого пузыря с затеканием рентгеноконтрастного вещества за его пределы (рис. ). Учитывая небольшие размеры дефекта мочевого пузыря, отсутствие признаков раздражения брюшины, симптомов кровотечения и интоксикации, а также молодой возраст пациента, мы сочли целесообразным офаничиться консервативным лечением. По уретре в мочевой пузырь установлен баллонный катетер (Ch 16). Дренирование пузыря осуществляли в течение 2 нед. Произведена аппаратная фиксация таза. Полость мочевого пузыря ежедневно промывали 0,02% раствором хлоргексидина. Профилактику инфек-ционно-воспалительных осложнений травмы проводили с помощью антибактериальной (клафоран, ампициллин, метронидазол) и инфузион-ной терапии. По катетеру за сутки выделялось до 3 л мочи обычного цвета. После удаления уретрального катетера восстановилось самостоятельное мочеиспускание.
Восходящая цистограмма того же больного через 3 нед после консервативного лечения. Наполнение 250 мл. Мочевой пузырь округлой формы, контуры его ровные, четкие. Признаков затекания рентгеноконтрастного вещества за пределы мочевого пузыря нет. Аппаратная фиксация таза.
Таким образом, правильная оценка степени тяжести травмы мочевого пузыря позволяет выявить больных, у которых допустимо проведение консервативного лечения на фоне постоянного отведения мочи по уретральному катетеру.
В выборе тактики хирургического лечения сочетанной травмы мочевого пузыря следует учитывать особенности клинического течения полученного повреждения и развившихся осложнений, во многом определяющих тяжесть общего состояния больного. Практика показывает, что хирургическое лечение сочетанной травмы мочевого пузыря в зависимости от степени повреждения и тяжести развившихся осложнений может быть как одно-, так и двухэтапным вмешательством. Одномоментные операции выполняют у больных с травмой мочевого пузыря и органов брюшной полости (30% наблюдений).