При наличии гематомы, которая нередко образуется при повреждениях аорты на уровне диафрагмы, у хирурга обычно есть время, чтобы мобилизовать органы брюшной полости,, расположенные слева от срединной линии (левая половина ободочной кишки, левая почка, селезенка, хвост поджелудочной железы и дно желудка), медиально (рис.).
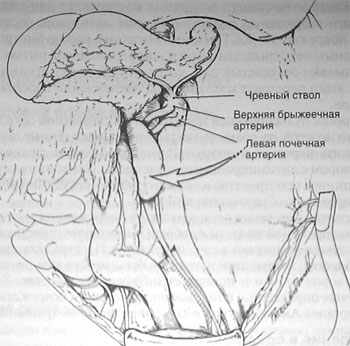
Доступ к брюшной аорте. Медиальная мобилизация всех органов брюшной полости, расположенных слева от срединной линии, позволяет обнажить аорту от диафрагмы до бифуркации.
Брюшная аорта проксимальнее чревного ствола окружена плотной сетью лимфатических сосудов и волокон чревного сплетения, соединяющего правый и левый чревные ганглии. Чтобы наложить зажим на аорту выше отхождения чревного ствола, обычно приходится рассекать левую ножку диафрагмы в положении, соответствующем 2 ч условного циферблата.
Кровотечение из брюшной аорты в верхнем этаже брюшной полости останавливают прижатием пальцами или одним из специальных приспособлений. Существует и другой прием. Тупым путем разделяют малый сальник, смещают желудок и пищевод влево и пальцем отделяют ножку диафрагмы от аорты выше отхождения чревного ствола. Этот прием дозволяет создать такой же доступ к аорте, как при медиальной мобилизации органов брюшной полости, только гораздо быстрее. Для доступа к аорте листальнее места повреждения могут потребоваться перевязка и пересечение чревного ствола.
При небольших повреждениях стенки аорты ее ушивают полипропиленовой нитью 3/0 или 4/0. Если два небольших повреждения расположены рядом, то их соединяют и ушивают полипропиленовой нитью в поперечном направлении. Если ушивание приводит к значительному сужению просвета аорты или имеется дефект стенки, используют тефлоновую (политетрафторэтиленовую) заплату. Можно также выполнить экономную резекцию поврежденного участка аорты и наложить анастомоз конец в конец. Наложение анастомоза затрудняет ограниченная подвижность проксимального и дистального отделов аорты на этом уровне. В редких случаях при обширных повреждениях аорты выше отхождения чревного ствола или на уровне диафрагмы после резекции поврежденного участка приходится выполнять протезирование аорты.
Как уже отмечалось, не следует ушивать дефекты кишечника и аорты одновременно. Сначала отграничивают поврежденный участок кишечника и меняют перчатки, а затем протезируют аорту. Для вшивания протеза используют полипропиленовую нить 3/0 или 4/0. Снимают зажим с дистального отдела аорты. Затем очень медленно, на фоне в/в струйного введения жидкости, снимают зажим с проксимального отдела аорты. Если аорта была пережата длительно, для профилактики реперфузионного ацидоза в/в вводят раствор бикарбоната натрия. За-брюшинное пространство обильно промывают растворами антимикробных средств и ушивают наглухо рассасывающимся шовным материалом. Выживаемость больных с повреждениями брюшной аорты выше отхождения почечных артерий составляет приблизительно 35%.
Вмешательства на ветвях чревного ствола затрудняют густая сеть нервных волокон и лимфатических сосудов в этой области и малый диаметр сосудов* особенно вследствие вазоконстрикции при шоке. При обширных повреждениях левой желудочной артерии или проксимального отдела селезеночной артерии восстанавливать сосудистую стенку нецелесообразно. Поврежденный сосуд следует перевязать.
При повреждении участка верхней брыжеечной артерии, расположенного позади поджелудочной железы (зона Фаллена I), иногда приходится пересекать ее между кишечными зажимами Глассмана или Денниса. Поскольку ветвей у верхней брыжеечной артерии на этом уровне немного, доступ к проксимальному и дистальному отделам сосуда после пересечения поджелудочной железы не представляет трудностей. Другой доступ подразумевает медиальную мобилизацию органов брюшной полости, расположенных слева от срединной линии, и наложение зажима на верхнюю брыжеечную артерию у места ее отхождения от левой полуокружности аорты. Левую почку при этом можно не мобилизовать.
Верхняя брыжеечная артерия может быть повреждена дистальнее поджелудочной железы, в проекции корня брыжейки поперечной ободочной кишки (зона Фаллена II, между нижней панкреатодуоденаль-ной и средней ободочной артериями). Хотя здесь и больше пространства для манипуляций, близость поджелудочной железы и опасность попадания панкреатического сока на сосудистый шов делает повреждения верхней брыжеечной артерии в этой области столь же трудными для ушивания, сколь и более проксимальные повреждения.
При гипотермии, ацидозе, коагулопатии и повреждении верхней брыжеечной артерии в зонах Фаллена I и II после обработки краев поврежденного сосуда лучше выполнить временное шунтирование (это соответствует концепции этапного лечения тяжелой травмы). Это предупредит ишемию органов, кровоснабжаемых верхней брыжеечной артерией. Если больной находится в более стабильном состоянии и требуется замещение проксимального отдела верхней брыжеечной артерии, безопаснее вшить аутотрансплантат из большой подкожной вены ноги или сосудистый протез в дистальную часть брюшной аорты* подальше от поджелудочной железы и поврежденных органов.
Выживаемость больных с открытыми повреждениями верхней брыжеечной артерии приблизительно 58%. Если для устранения повреждения потребовалось более сложное вмешательство, чем ушивание сосуда, то выживаемость падает до 22%.
Повреждения проксимального отдела почечной артерии могут проявляться как гематомой, так и кровотечением в верхнем этаже брюшной полости. Медиальная мобилизация органов брюшной полости, расположенных слева от срединной линии, позволяет осмотреть ббльшую часть задней полуокружности левой почечной артерии от аорты до ворот почки. Однако этот прием не обеспечивает доступ к проксимальному отделу правой почечной артерии. Лучшим доступом к проксимальным отделам почечных артерии является доступ через корень брыжейки поперечной ободочной кишки под левой почечной веной, между брюшной аортой и нижней полой веной. Методы реконструкции проксимальных и дистальных отделов почечных артерий будут описаны ниже.
Еще один крупный сосуд, который может быть поврежден в проекции корня брыжейки поперечной ободочной кишки, — это верхняя брыжеечная вена, которая лежит справа от одноименной артерии. Для доступа к проксимальному отделу этого сосуда иногда приходится пересекать поджелудочную железу (предварительно на нее накладывают эластичные сосудистые или кишечные зажимы).
При множественных и сочетанных повреждениях органов и сосудов брюшной полости и забрюшинного пространства и тяжелых повреждениях верхней брыжеечной вены у молодых больных она может быть перевязана. Выживаемость больных с повреждениями верхней брыжеечной вены составляет около 72%.



