Техника операции Боари. Оперативное вмешательство на тазовом отделе мочеточника осуществляют как внебрюшинно, так и из чрез-брюшииного доступа. Урологи, имеющие опыт восстановительных операций на мочеточнике, считают внебрюшинный доступ более удобным и безопасным при первичных вмешательствах. Л апарото-мия оправдана в основном, когда выраженные изменения в зоне ранее выполненной операции затрудняют поиск мочеточника и выделение его из спаек, что может привести к нарушению целости подвздошной вены. При двусторонней уретеропластике лапаротомия обеспечивает широкий доступ к мочеточникам и мочевому пузырю.
Косым разрезом кожи в пахово-подвздошной области, напоминающим по форме клюшку, от лобкового симфиза по направлению к гребню подвздошной кости послойно рассекают апоневроз и частично косые мышцы в верхней трети доступа. Тщательный гемостаз, производимый коагуляцией и прошиванием кровоточащих сосудов, является одним из условий обеспечения неосложненного течения раневого процесса. Париетальную брюшину тупо сдвигают в медиальную сторону, постепенно обнажая забрюшинное пространство.
Мочеточник мобилизуют от уровня перекреста его с подвздошными сосудами до места впадения в мочевой пузырь. В случаях обширного спаечного процесса, когда возникает трудность в обнаружении мочеточника, поиск последнего следует продолжить выше подвздошных сосудов. Под мочеточник подводят мягкую резиновую трубку и, потягивая за нее, мобилизуют его по направлению к мочевому пузырю.
Мочеточник выделяют до предпузырного отдела и пересекают его в этом месте. Культю мочеточника прошивают кетгутом и перевязывают. Травмированный мочеточник резецируют в пределах макроскопически здоровых тканей.
В просвет мочеточника вводят силиконовую трубку с боковыми отверстиями, которую фиксируют двумя кеттутовыми швами к адвентициальной оболочке. предназначенная для дренирования мочеточника, должна иметь соответствуюший диаметр, чтобы избежать с м&юним и нарушения кровообращения его стенки.
При выраженном утончении и икмггициальиой оболочки склеротически измененную жировую клетчатку иссекают вокруг мочеточника на протяжении 2—Зсм.
С целью профилактики пузырно-мочеточникового рефлкжеа конец мочеточника следует вывернуть слизистой оболочкой наружу в виде манжетки (способ Рикардо Блохина). И Лопаткин рекомендует рассекать стенку мочеточника в виде лапок которые автор сшивает с лоскутами слизистой оболочки мочевого пузыря.
Важными условиями, позволяющими достичь хорошего результата восстановительной операции, предупредить осложнения и стеноз артифициального соустья, являются длина, ширина и форма мочепузырного лоскута и достаточное его кровоснабжение.
Д.В. Кап (1973; 1986) формирует лоскут из переднебоковой стенки, Н. Boeminghaus (пит. по Каи Д.В., 1973) — из верхушки мочевого пузыря. R. Barnes и S. Farley (цит. по Кан Д.В., 1973) отдают предпочтение поперечно выкроенному лоскуту, основание которого расположено у устья мочеточника, A. Aiken, R. Kuss (цит. по Кан Д.В., 1973) используют для этого боковую стенку мочевого пузыря. Независимо от того, из какой анатомической части мочевого пузыря выкроен лоскут, он должен быть оптимальной длины, ширины и иметь хорошее кровоснабжение.
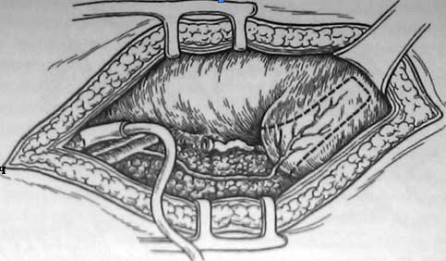
Мы считаем, что выкраивание лоскута технически более удобно из переднебоковой стенки мочевого пузыря по Грегуару (рис.). Мочевой пузырь предварительно наполняют по уретральному катетеру антисептическим раствором до появления четких контуров его стенок в операционной ране. Для методичного выкраивания лоску-необходимо предварительно мобилизовать частично переднюю, и боковую стенки мочевого пузыря, отслоить брюшину, среднюю стенку пузыря прошивают двумя швами-держалками.
Из мочевого пузыря эвакуируют жидкость и приступают к созданию лоскута поэтално между швами-держалками рассекают стенку мочевого пузыря и подтягивают лоскут в сторону центрального конца мочеточника. По мере формирования лоскута следует тщательно коагулировать и при необходимости прошивать кровоточащие сосуды в рассеченных тканях. Длина лоскута должна быть оптимальной, чтобы без натяжения создать артифициальное соустье мочеточника с мочевым пузырем, а ширина его — достаточной для формирования трубки с широким просветом (рис.). Лоскут мочевого пузыря расправляют, удерживая его за швы-держалки. Под слизистую оболочку моче пузырного лоскута шприцем вводят 5 мл 0,25 % раствора новокаина, и с помощью ножниц создают подслизистый тоннель (3—4 см), через который проводят мочеточник. В процессе имплантации мочеточника в мочевой пузырь необходимо контролировать направление оси мочеточника. Имплантированный мочеточник должен сохранять свое физиологическое положение, недопустим перекрут его вокруг продольной оси. Конец мочеточника фиксируют к слизистой оболочке мочевого пузыря узловыми швами. Формируют широкое соустье между мочеточником и мочевым пузырем, тщательно состыковывают слизистую оболочку мочеточника со слизистой оболочкой мочевого пузыря (рис.2.3). Пересадку мочеточника осуществляют с использованием травматичных игл и тонкого шовного материала. Количество швов должно быть минимальным.